Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится лечение синдрома Лериша. Опытные специалисты применяют современную методику. Вы сами можете выбрать клинику для проведения лечения.
- Синдром Лериша: особенности патологи, ее причины и симптомы
- Основные стадии заболевания
- Диагностика заболевания
- Лечение
- Преимущества стентирования
- Стентирование в центре эндоваскулярной хирургии проф. Капранова: преимущества
- Показания к операции варикоцеле
- Операция варикоцеле: используемые методики
- Возможные осложнения после хирургических (не эндоваскулярных) вмешательств по поводу варикоцеле
- Операция по поводу варикоцеле с применением эмболизации
- Восстановительный период после вмешательства
- Особенности вмешательства в центре эндоваскулярной хирургии профессора Капранова
- Стоимость операции
- Список использованной литературы:
- Варикозное расширение вен пищевода: особенности патологии
- Как диагностируется заболевание?
- Как проводится лечение варикоза пищевода?
- Основные особенности вмешательства!
- Основные достоинства метода эмболизации вен, применяемого в центре профессора Капранова
- От чего зависит стоимость эмболизации вен пищевода?
- Список использованной литературы:
- Варикоцеле: основные особенности заболевания
- Диагностика варикоцеле
- Лечение варикоцеле
- Лечение заболевания путем эмболизации: основные особенности методики
- Особенности операций в центре профессора Капранова
- От чего зависит стоимость услуг?
- Список использованной литературы:
- Причины и симптомы заболевания
- Диагностика непроходимости брахиоцефальных артерий
- Как проводится лечение патологии?
- Стентирование: основные особенности вмешательства
- Преимущества стентирования в центре профессора Капранова
- Особенности вмешательства
- Особенности проведения вмешательства в нашем центре
- Расценки на вмешательство: от чего зависят?
- Основные причины и симптомы закупоривания протоков
- Как проводится диагностика патологии?
- Стентирование: особенности метода
- Диагностика, которая проводится перед операцией
- Как проводится операция?
- Основные достоинства вмешательства
- Реабилитация после операции
- Особенности операций в центре эндоваскулярной хирургии проф. Капранова
- От чего зависит стоимость лечения?
- Особенности множественной миомы матки
- Может ли проводиться эмболизация миомы при множественных узлах матки?
- Миома: основные преимущества ее удаления с применением метода ЭМА
- В каких случаях операция не проводится?
- От чего зависят расценки на вмешательство?
- Преимущества операции в нашем центре
- Список использованной литературы:
- Основные особенности сосудистой доброкачественной опухоли печени
- Как диагностируется опухоль?
- Особенности лечения опухоли
- Особенности современной методики
- Преимущества вмешательства в центре профессора Капранова
- От чего зависит стоимость услуг
- Преимущества методики
- Методика проведения операции на примере ЭМА
- Преимущества терапии в центре профессора Капранова
- Особенности тромбоза
- Как выполняется диагностика патологии?
- Как проводится лечение?
- Восстановление после вмешательства
- Можно ли провести адекватную профилактику заболевания?
- Преимущества терапии в центре профессора Капранова
- От чего зависит стоимость операции?
- Список использованной литературы:
- Особенности тромбоза
- Причины тромбоза
- Симптомы тромбоза
- Основные формы тромбоза
- Диагностика заболевания
- Лечение венозного тромбоза: консервативное и оперативное
- Основные достоинства терапии
- Тромбоз: как происходит восстановление после вмешательства?
- Преимущества терапии в центре профессора Капранова
- От чего зависит стоимость операции?
- Список использованной литературы:
- Варикоцеле: особенности развития заболевания
- Эндоваскулярное лечение варикоцеле
- Преимущества вмешательства в центре профессора Капранова
Синдром Лериша: особенности патологи, ее причины и симптомы
Синдром Лериша является часто встречающимся хроническим заболеванием. Оно характеризуется сужением (до полного закрытия) просвета артерий нижних конечностей. Как правило, синдром обнаруживается у мужчин в возрасте от 40 до 60 лет. Сегодня патология встречается и у более молодых представителей сильного пола. Это обусловлено, в первую очередь, неправильным питанием, сидячим образом жизни и склонностью к вредным привычкам (в первую очередь к курению).
Заболевание опасно! Это обусловлено тем, что синдром может стать причиной инвалидизации молодых людей.
Почему возникает патология Лериша?
Факторами риска возникновения и развития заболевания являются:
- Курение.
- Сахарный диабет.
- Наследственные факторы.
- Нарушения липидного обмена.
- Повышенное артериальное давление.
Развиваясь, патология Лериша приводит к поражению еще и коронарных артерий, сосудов мозга. По этой причине на фоне заболевания могут возникать:
- ишемическая болезнь сердца,
- инсульты,
- хроническая ишемия мозга.
К основным симптомам, с которыми сталкиваются пациенты с синдромом Лериша, относят:
- Нарушение потенции. Признак заболевания проявляется достаточно ярко. Пациенты сталкиваются как с нарушением либидо, так и с отсутствием эрекции. Данный симптом возникает по причине нарушения кровотока в сосудах малого таза. Кроме того, при патологии снижается тонус мышц тазового дня. Со временем данное проявление заболевания становится все более ярким. Если сначала мужчины сталкиваются лишь с редкими случаями отсутствия сексуального желания, то с развитием патологии полностью пропадает эрекция.
- Перемежающуюся хромоту. Данный признак является основным. Хромота возникает из-за нарушения кровотока. В некоторых случаях пациенты страдают от болей при ходьбе. Дискомфорт может возникать и в покое. Обычно боль локализуется в области поясницы и ягодиц. Если закупоренными окажутся сосуды голеней и бедер, дискомфорт возникнет в нижней части ног.
- Отсутствие пульса на артериях нижних конечностей.
В некоторых случаях при синдроме Лериша возникают и боли в животе. Они также провоцируются стенозом сосудов.
Синдром характеризуется и следующими признаками:
- Выпадением волос.
- Нарушением роста ногтей.
- Бледностью кожных покровов, снижением их температуры.
Обратите внимание! Патология Лериша часто развивается бессимптомно. На начальных стадиях распознать ее можно только после тщательных исследований.
Очень важно вовремя обратить внимание на такие признаки патологии, как:
- слабость в ногах и чувство онемения,
- ощущение «мурашек»,
- зябкость,
- жжение в ногах.
После длительной ходьбы сильно болят ноги? Дискомфорт исчезает в покое? Вам обязательно следует пройти полное обследование.
Важно постоянно обращать внимание и на внешний вид ног. При заболевании конечности нередко становятся сначала бледными, а затем синюшно-багровыми.
Обратите внимание!
При обнаружении синдромов Лериша в запущенных стадиях у больных быстро нарастают гипоксия и ишемия, возникает гангрена. В этом случае проводится ампутация. Чтобы не допустить ее, важно как можно быстрее начать лечение.
Основные стадии заболевания
Выделяют 4 стадии синдромов Лериша:
- 1 стадия. На этой стадии пациенты жалуются на слабость в ногах, небольшую хромоту и зябкость. Как правило, даже после короткого отдыха недомогания исчезают. По этой причине пациенты часто не обращаются к врачу. Они просто списывают все симптомы опасной патологии на усталость.
- 2 стадия. Артерия сужается все сильнее. Это приводит к тому, что на коже появляются трофические изменения. Хромота может возникать при преодолении даже относительно небольших расстояний. Некоторые пациенты испытывают дискомфорт уже при прохождении 200 метров.
- 3 стадия. На этом этапе развития заболевания появляются выраженные изменения на коже, а боль становится постоянным спутником пациента.
- 4 стадия. На этом этапе боль часто является нестерпимой. На ногах образуется большое количество язв, ткани подвергаются некрозу. Если не назначить лечение, разовьется гангрена. Ампутация ноги окажется неизбежной!
Диагностика заболевания
Диагностика заболевания проходит в несколько этапов.
Сначала проводится обычный осмотр пациента. Врач осуществляет сбор анамнеза. Во время обследования специалист попытается прощупать пульс на артериях, осмотрит ноги.
Затем назначается лабораторное исследование. Обычно оно направлено на изучение таких важных параметров, как уровень глюкозы и липидного спектра. Обязательно назначается и коагулограмма.
С целью уточнения локализации и степени поражения сосудов применяются следующие методики:
- Ангиография.
- УЗИ сосудов.
- Аортография с введением контраста.
Чтобы оценить функциональность сосудов проводится тестирование на беговой дорожке.
Дополнительно перед лечением исследуют состояние артерий мозга, коронарных сосудов. Если они поражены, то будут подвергаться терапии в первую очередь.
Лечение
Занимаясь лечением синдрома, специалисты:
- Предупреждают развитие заболевания.
- Сокращают риски возникновения осложнений.
Консервативная терапия
Такая терапия направлена на улучшение кровообращения. Специальные препараты повышают тонус сосудов, расширяют их. Особое внимание уделяется и трофике тканей.
Важно!
Консервативная терапия может дать желаемый результат только при исключении всех факторов риска.
Пациенту следует:
- Отказаться от курения.
- Совершать регулярные недлительные прогулки.
- Постоянно следить за уровнем артериального давления.
- Придерживаться диеты с низким содержанием углеводов.
Все дополнительные рекомендации для повышения эффективности консервативной терапии даст врач.
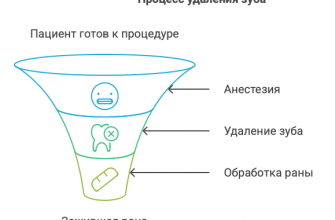
Оперативное вмешательство
Такая терапия назначается при второй и более высоких стадиях заболевания. Перед любой операцией врач должен оценить состояние сосудов, различные операционные риски, показания и противопоказания к операции.
При синдроме Лериша вмешательства могут проводиться с применением такихметодик, как:
- Эндартерэктомия. Такая операция заключается в удалении бляшки. Сосуд либо ушивается либо замещается синтетическим материалом или собственными сосудами пациента.
- Протезирование. В этом случае пораженный участок удаляется. На его место устанавливается часть артерии пациента, взятая из другой области, или синтетический протез.
- Шунтирование. Данная методика применяется при крупных поражениях. Она подразумевает 2 пути устранения проблемы. В первом случае накладывается анстомоз. Он позволяет обойти измененный участок сосуда. Во втором случае применяется протез. Он полностью замещает место закупорки.
- Стентирование. Данная методика является самой современной и безопасной. Заключается она в использовании специального стента в виде полой трубки. Такая конструкция обеспечивает эффективное восстановление кровотока.
После любой операции пациенты применяют специальные препараты, предупреждающие дальнейшее появление тромбов.
Преимущества стентирования
Синдром Лериша является опасным заболеванием. Его лечением следует заниматься сразу же после обнаружения патологии.
Быстро осуществить терапию позволяет методика стентирования.
К ее достоинствам относят:
- Минимальную травматичность. Пациент может вернуться к обычной жизни уже через несколько дней после операции. Это связано с тем, что вмешательство проводится достаточно быстро и не подразумевает крупных разрезов. Для введения стента достаточно небольшого прокола мягких тканей.
- Быстрое восстановление пациента. В клинике вам придется находиться всего 1-2 дня. Инвалидизация при своевременном вмешательстве полностью исключается.
- Минимальный дискомфорт. Стентирование проводится под местной анестезией. При этом пациент не испытывает боли.
Стентирование в центре эндоваскулярной хирургии проф. Капранова: преимущества
- Профессионализм специалистов. Специалисты центра эндоваскулярной хирургии имеют уникальный опыт в области проведения вмешательств. Стентирование артерий они выполняют регулярно. Благодаря этому успешно решаются даже самые сложные задачи.
- Возможность выбора клиники. Обращаясь к профессору Капранову, вы можете самостоятельно подобрать медицинский центр, в котором будет проведена операция.
- Оптимальная стоимость всех услуг. За стентирование вы не будете переплачивать. Стоимость услуг во многом зависит от комфортности обследования и его сроков, особенностей реабилитации. Все эти факторы не имеют прямого отношения к качеству самого вмешательства. Даже сэкономив, вы ничем не рискуете.
- Возможность обсуждения всех условий и особенностей операции. Вы всегда сможете заранее проконсультироваться со специалистом. Оперирующий хирург ответит на все ваши вопросы, расскажет об особенностях вмешательства, восстановлении после него.
- Внимательное отношение к каждому пациенту в ходе подготовки к операции, на этапе восстановления после нее.
- Возможность полноценного обследования. Прежде чем назначать операцию (стентирование), врач направит вас на диагностику. Это позволит исключить наличие противопоказаний.
Обращайтесь!
Для записи на прием к профессору Капранову звоните по телефонам:
- +7 (495) 790-65-43,
- +7 (495) 974-38-37.
Вы сможете в удобное время обсудить все тонкости проведения вмешательства. Также вы можете связаться с администраторами клиник, в которых проводятся процедуры по восстановлению проходимости сосудов. Специалисты ответят на все ваши вопросы и озвучат ориентировочную стоимость вмешательства.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится операция варикоцеле. Опытные специалисты выполняют вмешательство с применением современной методики. Вы сами можете выбрать клинику для операции варикоцеле. Это позволит прооперироваться в том медицинском центре, условия пребывания в котором полностью вас устраивают.
Показания к операции варикоцеле
Вмешательства проводятся при:
- Нарушениях в процессах образования спермы (снижении количества сперматозоидов и их подвижности).
- Сильных болях.
- Сокращении размеров яичка.
В некоторых случаях операции варикоцеле проводятся и при отсутствии симптомов патологии. Своевременно выполненное вмешательство позволит избежать бесплодия. Именно поэтому важно обратиться к специалистам как можно раньше. Не затягивайте и не терпите боль!
Операция варикоцеле: используемые методики
В зависимости от технологии устранения варикоцеле операция может быть:
- Лапароскопической. Такая операция проводится под местной или общей анестезией. Через прокол в области пупка вводится специальная игла, соединенная с трубкой. Под контролем современного оборудования осуществляется два прокола. Затем выделяются лимфатические сосуды и артерии. Расширенные вены перевязываются. На проколы накладывается повязка. Время восстановления во многом зависит от применяемых в ходе операций варикоцеле обезболивающих.
- Эндоваскулярной. Такое вмешательство является максимально щадящим для пациента. Операция не доставляет дискомфорта. Кроме того, вмешательство по поводу варикоцеле отличается высокой эффективностью. Опытный эндоваскулярный хирург не допускает ошибок. Благодаря этому патологический кровоток в яички прекращается. Немаловажно и то, что операция обычно занимает не более часа.
- Открытой. Данная операция является самой агрессивной. Она всегда проводится под общим наркозом. Для доступа к венам яичка делается достаточно большой разрез. После таких вмешательств пациенты долго восстанавливаются. При этом патологический кровоток к полости яичка не всегда удается остановить. Нередко возникает рецидив варикоцеле. Операция в этом случае может проводиться повторно.
Возможные осложнения после хирургических (не эндоваскулярных) вмешательств по поводу варикоцеле
После хирургических вмешательств по поводу варикоцеле возможны:
- Воспаления. Как правило, воспалительный процесс после устранения варикоцеле быстро купируется различными лекарственными препаратами.
- Боль. Как правило, она возникает по причине повреждения нервных окончаний. Такая боль плохо поддается лечению.
- Отек. Он провоцируется повреждением лимфатических сосудов во время вмешательства по устранению варикоцеле. В некоторых случаях отек исчезает самостоятельно. Если этого не происходит, пациент носит специальный бандаж.
- Водянка. Лечение также проводится при помощи бандажей.
- Сокращение размеров яичка. Такое осложнение после хирургического вмешательства по удалению варикоцеле является достаточно опасным. Это обусловлено тем, что провоцирует его повреждение семенной артерии. Купировать осложнение очень сложно.
- Рецидив. В некоторых случаях варикоцеле развивается повторно. Возможно только хирургическое лечение.
- Повреждения мочеточника и кишечника. Данные осложнения часто возникают в том случае, если операция по поводу варикоцеле была проведена неопытным хирургом.
- Тромбоз глубоких вен. В некоторых случаях в месте прокола возникает гематома. Она и провоцирует закупоривание сосудов.
Операция по поводу варикоцеле с применением эмболизации
Вмешательство по поводу варикоцеле проводится под местной анестезией. Сначала осуществляется пункция вены на бедре (в некоторых случаях на плече или шее). Через вену вводят специальный катетер. Он имеет небольшой диаметр. Затем катетер продвигается в вену яичка. Операция проводится с применением специальных спиралей или склерозирующего вещества. Именно благодаря им в венах яичек останавливается патологический кровоток. При терапии варикоцеле с применением современной методики достигается высокая эффективность!
Сразу же после вмешательства пациент забывает о дискомфорте. Специалисты отмечают сокращение отечности тканей мошонки. Пациенты могут вернуться к обычной жизни. Варикоцеле больше не станет причиной отказа от любимых занятий и ограничений в передвижениях.
Восстановительный период после вмешательства
Восстановление после терапии варикоцеле может быть как достаточно быстрым, так и длительным. Все зависит от того, какое вмешательство проводилось. После хирургического, например, восстановление практически всегда является долгим и достаточно болезненным. После терапии варикоцеле путем эндоваскулярного вмешательства реабилитация не занимает много времени.
Для восстановления сперматогенеза пациентам обычно назначаются:
- Специальные витаминные комплексы.
- Средства с цинком и селеном.
- Гормональные препараты.
Важно! Прием любых лекарственных средств всегда проводится под контролем лечащего врача. Обязательно проводится лабораторное исследование. Оно позволяет оценить эффективность назначенных препаратов, отсутствие противопоказаний к ним.
При хирургических вмешательствах обязательно применяются различные мази с антибиотиками. Они позволяют провести профилактику инфицирования раны. Также пациент может принимать обезболивающие средства.
Особенности вмешательства в центре эндоваскулярной хирургии профессора Капранова
Вместе с коллегами профессор Капранов постоянно внедряет новые методики и использует современные препараты. Благодаря этому операции становятся все более эффективными и безболезненными.
При проведении эмболизации блокируются все источники патологического кровотока. Благодаря этому вены яичка не становятся местом развития варикоцеле. Сокращается риск возникновения рецидива после операции.
Вмешательство по устранению варикоцеле проводится при помощи инновационных отделяемых спиралей. Они характеризуются:
- Совместимостью с МРТ и КТ.
- Быстрым введением в места расположения патологических вен яичка. Неправильная имплантация исключена.
- Высокой эффективностью. Спирали перекрывают все пути патологического кровотока.
К достоинствам операций в центре эндоваскулярной хирургии профессора Капранова также относят:
- Минимальный дискомфорт при вмешательствах. Любые болевые ощущения купируются современными препаратами.
- Опыт специалистов. Профессионалы знают, как провести операцию варикоцеле даже в запущенных случаях. Они не просто сохранят яичко, но и обеспечат нормальное функционирование половой системы пациента.
- Оптимальную стоимость. Вмешательство по удалению варикоцеле является доступным для многих. Вам не придется переплачивать.
Немаловажно и то, что вы всегда сможете пройти все необходимые предварительные обследования. В ходе их проведения специалисты определят показания и противопоказания к вмешательству, смогут правильно подобрать используемые материалы, оценят общее состояние здоровья пациента. Все это позволит сократить риски послеоперационных осложнений и уменьшить вероятность рецидива патологии.
Стоимость операции
Цена операции во многом зависит от ряда факторов, которые не имеют прямого отношения к качеству медицинских услуг.
В числе таких факторов:
- Скорость и полнота проводимого обследования накануне операции.
- Оперативность госпитализации.
- Условия пребывания пациента в стационаре.
Благодаря этому цены операции не завышаются. Вы всегда можете воспользоваться помощью опытных профессионалов даже при ограниченном бюджете. За операцию не придется переплачивать.
Хотите обсудить особенности вмешательства на яичках? Просто свяжитесь со специалистом, воспользовавшись его личными телефонами:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Сергей Анатольевич Капранов расскажет о том, как проводится операция, в течение какого времени, как проходит восстановительный период и др. Вы сможете записаться на прием к профессору, уточнить время диагностики до операции.
Также мы предлагаем связаться с администраторами клиник, в которых принимает профессор Капранов. Специалисты медицинских центров ответят на все вопросы. Они расскажут, сколько стоит операция по поводу устранения варикоцеле, об условиях пребывания в стационаре.
Список использованной литературы:
- «Возможности эндоваскулярной хирургии в современной урологии», Российский электронный журнал лучевой диагностики, 2015, том 5, №2, стр. 239, материалы VII научно-образовательного форума с международным участием «Медицинская диагностика – 2015» и IX Всероссийского национального конгресса лучевых диагностов и терапевтов «Радология – 2015», (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится управляемая эмболизация при варикозном расширении вен. Для вмешательства применяются специальные отделяемые спирали. Благодаря им расширение вен пищевода устраняется в кратчайшие сроки. Вы сможете самостоятельно выбрать клинику для проведения операции.
Варикозное расширение вен пищевода: особенности патологии
Варикозное расширение вен пищевода является достаточно опасной патологией. Она представляет собой деформацию сосудов. В результате развития заболевания увеличивается просвет вен, выделяются их стенки и образуются узлы. Деформированные сосуды становятся очень извитыми и достаточно рыхлыми. Слизистая оболочка, которая располагается над сосудами, подвергается повреждениям и воспалениям.
Заболевание опасно еще и отсутствием симптомов на раннем этапе развития. На начальных стадиях варикозное расширение вен не проявляет себя никакими признаками. По этой причине человек и не догадывается о том, что в его организме происходят патологические процессы. Между тем варикозное расширение очень опасно!
При развитии варикозного расширения вен пациент жалуется на:
- отрыжку и изжогу,
- время от времени возникающие затруднения при проглатывании пищи (постепенно дискомфорт становится постоянным спутником),
- учащение сердцебиения,
- дискомфорт и тяжесть в области груди.
Нередко варикозному заболеванию пищевода сопутствует эзофагит. Этот процесс является воспалительным.
Опасным осложнением при патологии становится кровотечение. В результате появляется слабость и одышка. Ухудшается общее состояние здоровья. Пациент может страдать от потери веса.
Как диагностируется заболевание?
Варикозное расширение вен пищевода диагностируется путем:
- Изучения анамнеза.
- Медицинского осмотра. Во время него можно отметить такие признаки варикозного заболевания, как отеки, изменения цвета кожи и слизистых оболочек.
- Лабораторного исследования. Для изучения варикозной патологии пациент сдает общий и биохимический анализы крови. Специалисты подсчитывают количество тромбоцитов, исследуют печеночные ферменты, сывороточное железо, белок, липидный спектр.
- Инструментальных исследований. При подозрении на варикозное расширение вен пищевода проводятся УЗИ, эзофагоскопия и рентгенологическая диагностика. Данные исследования направлены на изучение определенной области пищевода. Также изучаются и остальные органы брюшины.
Как проводится лечение варикоза пищевода?
Основной целью терапии при варикозном расширении вен пищевода является профилактика кровотечения. В некоторых случаях специалистам приходится устранять и последствия уже перенесенных кровотечений.
Расширение вен лечится путем назначения:
- Витаминов, антацидов и вяжущих препаратов.
- Кровоостанавливающих средств.
- Препаратов, сужающих сосуды.
В некоторых случаях осуществляется введение специальных коллоидных растворов. Также проводятся переливания плазмы, крови и эритроцитарной массы.
К операциям на пищеводе прибегают тогда, когда медикаментозная терапия не дает желаемого результата.
Все вмешательства делятся на 2 группы:
- Эндоскопические.
- Хирургические.
Эндоскопические вмешательства на пищеводе проводятся путем:
- Электрокоагуляции. При таком вмешательстве поврежденные ткани вен эффективно удаляются под воздействием электротока.
- Легирования вен пищевода. Данная методика сводится к тщательному перевязыванию вен пищевода. Для проведения вмешательства специалисты пользуются небольшими кольцами. На каждую вену накладывается 1, 2 или 3 кольца. Также легирование возможно с применением нейлоновых петель.
- Бандажирования. Данная методика применяется для фиксации расширенных вен. Благодаря этому можно быстро остановить уже начавшееся из-за расширения сосудов кровотечение.
- Введения зонда, сдавливающего вены. Зонды для вены изготавливаются из резины. Они прижимают кровоточащий сосуд.
- Нанесения на пораженные участки вен специальной клеевой пленки или такого вещества, как тромбин.
Хирургические операции по предупреждению кровотечений в результате расширений вен пищевода проводятся путем:
- Склерозирования. В расширенные вены вводится особый раствор. Раствор поставляется путем инъекций. Вкалываются они в просвет вен пищевода. Методика является достаточно эффективной. Существует один ее существенный недостаток. Процедура должна проводиться постоянно и регулярно. Обычно склеротерапию повторяют каждые 5 дней. Затем процедура проводится 1 раз в месяц. В дальнейшем склерозирование осуществляется раз в 3 месяца. В год нужно провести не менее 4-5 процедур. Только в этом случае можно добиться достаточной эффективности методики.
- Портосистемного стент-шунтирования. Данная методика устранения варикозных патологий заключается во введении в среднюю часть печени специального стента. Он соединяет функционал печеночной и портальной вен.
- Наложения аностомоза. Объектами вмешательства являются вена селезенки и левая почка.
- Обшивания сосудов.
- Устранения вен пищевода, не подлежащих восстановлению.
Все операции на венах пищевода являются достаточно опасными. Кроме того, варикозные патологии с их помощью невозможно устранить полностью. Нередко возникают рецидивы, а операции провоцируют риски ряда осложнений.
Именно поэтому с варикозными патологиями сегодня борются с применением еще одного метода. Он является инновационным и позволяет забыть о проблеме!
Эмболизация при расширенных венах не напрасно пользуется популярностью!
Основные особенности вмешательства!
К достоинствам эмболизации вены относят:
- Высокую скорость проведения вмешательства. Операция занимает 30-60 минут. Сложные процедуры могут длиться больше.
- Отсутствие выраженного дискомфорта. Боль и любые неприятные ощущения при эмболизации вены снимаются специальными современными препаратами.
- Быстроту восстановления после вмешательства. Пациенту придется остаться в клинике всего на 1-2 дня. Обратите внимание! В некоторых случаях срок госпитализации после эмболизации вены увеличивается. В любом случае уже в ближайшее время пациент может вернуться к привычной жизни.
Какие рекомендации дают пациентам врачи?
- Усиление питьевого режима. В первые 7 дней после операции нужно выпивать большое количество чистой воды.
- Исключение водных процедур на 3-5 дней. После этого можно принимать как душ, так и ванну.
- Физический покой. Обычно его назначают на 2-3 недели. Пациентам запрещено поднимать тяжелые вещи и заниматься спортом. Постельный режим на этот срок не назначается. Неспешные прогулки даже полезны.
Какой образ жизни вести после эмболизации сосудов пищевода?
Пациентам следует:
- Придерживаться специально назначенной диеты, включающей большое количество продуктов, способствующих снижению общего уровня холестерина.
- Избегать серьезных нагрузок.
- Принимать различные препараты. Их назначит лечащий врач.
- Принимать пищу достаточно часто, но как можно более маленькими порциями. Дневную норму лучше всего разделить на 5-6 приемов. Употребление еды нежелательно за 2-3 часа до сна.
- Отдавать предпочтение вареным блюдам. Также пищу можно готовить на пару. Так она сохраняет массу полезных веществ, легко усваивается и не становится источником дополнительного вредного холестерина.
Запрещено принимать слишком горячую и холодную пищу. Это может привести к повреждению пищевода и его вен.
Основные достоинства метода эмболизации вен, применяемого в центре профессора Капранова
Эндоваскулярная эмболизация в нашем центре представляет собой малотравматичную процедуру. Она кардинально отличается от стандартных хирургических вмешательств отсутствием больших разрезов на вене и тканях. Кроме того, при эмболизации не требуется вводить пациента в общий наркоз. Это снижает многочисленные риски, делает вмешательство возможным при наличии общих противопоказаний к стандартной операции.
К достоинствам проведения вмешательства в центре профессора Капранова также относят:
- Опыт профессионалов. Все врачи провели массу вмешательств по восстановлению функциональности пищевода. Они готовы помочь и вам.
- Комфортные условия пребывания в любой клинике. Эмболизация сосудов пищевода не станет причиной боли и выраженного дискомфорта.
- Снижение вероятности рецидивов. Методика, применяемая для закупоривания сосуда, позволяет быстро и надежно прекратить кровоток вены (сосуда) пищевода.
- Отсутствие дискомфорта при восстановлении функциональности пищевода. Во время эмболизации вены пациент не испытывает боли. Все неприятные ощущения устраняются с помощью специальных препаратов.
- Короткий восстановительный период после вмешательства по поводу варикозного расширения вен пищевода. При небольших вмешательствах на сосудах пациента могут выписать уже в день процедуры. При этом специального ухода, сложного лечения, регулярных перевязок не потребуется.
- Минимальное количество противопоказаний и осложнений. Успешность операции по эмболизации сосудов пищевода во многом зависит от профессионализма врача. Именно поэтому важно грамотно подойти к выбору хирурга.
- Возможности для сохранения органа. Эмболизация пищевода, например, позволяет избежать ряда серьезных проблем.
От чего зависит стоимость эмболизации вен пищевода?
Окончательная стоимость эмболизации сосудов пищевода во многом определяется такими факторами, как:
- Комфортность госпитализации и ее скорость.
- Удобство обследования перед вмешательством.
- Скорость диагностики и определения точного диагноза.
Таким образом, стоимость процедуры зависит от ряда факторов, не имеющих прямого отношения к качеству предоставления медицинских услуг. Благодаря этому даже при относительно небольших затратах вы можете рассчитывать на получение квалифицированной профессиональной поддержки.
Ориентировочные расценки представлены на сайте нашего центра.
Возникли вопросы?
Звоните в клиники, в которых лечение пищевода проводится профессором Капрановым, задавайте свои вопросы.
Также вы можете связаться с профессионалом, воспользовавшись его личными телефонами:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
С профессором Капрановым можно обсудить все особенности лечения пищевода. Вы сможете оговорить все тонкости вмешательства и запланировать первый прием и обследование. Операция может быть проведена уже в ближайшее время.
Список использованной литературы:
- Ангиография и чрескатетерные эндоваскулярные вмешательства при кровотечениях из варикозно расширенных вен пищевода. Всесоюзная конференция «Лучевая диагностика и рентгенодиапевтика заболеваний печени и почек», Ленинград, 1984, стр. 22-24 (соавт. В.И.Прокубовский, М.Н.Овчининский, С.А.Капранов).
- Возможности и перспективы развития рентгено-эндоваскулярных вмешательств при кровотечениях из варикозно расширенных вен пищевода. VII Всесоюзный симпозиум «Рентгеноэндоваскулярная хирургия», 1985, стр. 133-134 (соавт. М.Н.Овчининский, В.А.Черкасов, С.А.Капранов, С.Б.Бахвалов).
- Методика и тактика эндоваскулярного гемостаза при профузных кровотечениях из варикозно расширенных вен пищевода. Республиканская конференция хирургов «Хирургическое лечение портальной гипертензии, заболеваний и травм печени», Харьков, 1986, стр. 60-62 (соавт. В.И.Прокубовский, М.Н.Овчининский, В.А.Черкасов, С.А.Капранов).
- Пути повышения эффективности эндоваскулярных вмешательств при кровотечениях из варикозно расширенных вен пищевода. Республиканская научно-практическая конференция «Рентгено-контрастные методы исследования и эндоваскулярная хирургия», Алма-Ата, 1986, стр. 167-169 (соавт. В.А.Черкасов, М.Н.Овчининский, С.А.Капранов).
- Способ комплексной эмболизации варикозно расширенных вен пищевода и желудка. Рационализаторское предложение отраслевого значения 0-2976 от 2.10.1987 (соавт. М.Н.Овчининский, С.А.Капранов, А.С.Беленький).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной медицины профессора Капранова проводится лечение варикоцеле. Специалисты используют инновационный метод – управляемая эмболизация тестикулярных вен отделяемыми спиралями. Операция проводится в оптимальных для пациента условиях. Вы можете самостоятельно выбрать клинику для вмешательства.
Варикоцеле: основные особенности заболевания
Варикоцеле является заболеванием, провоцирующим патологическое расширение вен яичек и семенного канатика. Болезнь все чаще встречается у достаточно молодых мужчин. Важно понимать, что, развиваясь, патология может привести к бесплодию.
Основными признаками варикоцеле являются:
- Расширенные и извитые сосуды в левой части мошонки.
- Тянущие боли, усиливающиеся вечером и ночью, при физических нагрузках и после них.
Важно понимать, что на начальных стадиях симптомы могут быть невыраженными. Именно поэтому мужчинам следует регулярно проходить диагностику.
Основные стадии заболевания:
- 1 стадия. Симптомы варикоцеле не являются ярко выраженными. Варикозное расширение обычно выявляется случайно, в ходе ежегодного медицинского осмотра, например.
- 2 стадия. На этой стадии уже возникают боли. Дискомфорт зависит от физической нагрузки. Боль может быть как очень слабой, так и ярко выраженной. В некоторых случаях пациенты жалуются на дискомфорт во время любых передвижений. Также варикоцеле может спровоцировать повышенное потоотделение. Кроме того, некоторые пациенты жалуются на жжение в мошонке, нарушение половой функции, снижение либидо. При осмотре опытный врач сразу же выявляет расширенные вены. Также специалист может обнаружить и опущение половины мошонки.
- 3 стадия. На этой стадии связь между болью и физическими нагрузками полностью утрачивается. Дискомфорт может возникать и в покое. Боль не утихает даже ночью. По этой причине пациент не получает полноценного отдыха, страдает бессонницей, днем чувствует слабость и сонливость. При осмотре опытный врач сразу же обнаруживает гроздья вен. Мошонка увеличивается в размерах, выглядит набухшей.
Диагностика варикоцеле
Прежде чем начать лечение, очень важно провести полноценную диагностику.
Для выявления патологии нередко достаточно осмотра. При пальпации специалист обнаруживает расширенные вены, увеличение размеров мошонки.
Результативной становится диагностика с проведением пробы Вальсальвы (с натуживанием).
Если заболевание только начинает развиваться, очень важно провести:
- УЗИ мошонки.
- Доплерографию сосудов.
Дополнительно перед лечением варикоцеле нередко назначается спермограмма.
Лечение варикоцеле
Консервативная терапия при варикоцеле назначается очень редко. Это обусловлено тем, что она не позволяет достичь желаемого результата. Очень важно в кратчайшие сроки прекратить кровоток по вене яичка.
Как проводится хирургическое лечение?
Для лечения варикоцеле применяют следующие методики:
- Лапароскопическое клипирование или лигирование вены. Такие операции имеют ряд недостатков. В их числе не только долгая и болезненная реабилитация, но и необходимость в применении общего наркоза. После хирургического вмешательства сохраняется вероятность рецидива. Кроме того, операция проводится в стационаре. Пациент надолго лишается возможности вести привычный образ жизни. Постельный режим обычно назначается на 5 и более дней.
- Эндоваскулярное вмешательство. Такое лечение патологии отличается рядом достоинств. Оно проводится быстро, не требует длительной госпитализации и позволяет быстро восстановиться. Пациент может навсегда забыть о варикоцеле.
Лечение заболевания путем эмболизации: основные особенности методики
Терапия варикоцеле проводится под местной анестезией. Сначала осуществляется пункция вены на бедре, плече или шее. Через вену вводится очень тонкий катетер. Его диаметр не превышает 1,5-2 мм. После этого катетер продвигается в вену яичка. Туда же вводится специальная спираль. С ее помощью и останавливается кровоток. Вена как бы закрывается изнутри. Благодаря этому сокращаются риски рецидивов заболевания.
Сразу же после операции по поводу варикоцеле пациент отмечает сокращение дискомфорта. Врач может зафиксировать снижение отечности. Пациент забывает о неприятных ощущениях и может в ближайшее время вернуться к обычной жизни. На работу некоторые пациенты отправляются уже через 1-2 дня. Операция по поводу варикоцеле с применением специальных спиралей действительно является безопасной и эффективной. Это подтверждают многочисленные проведенные вмешательства и их результаты.
Особенности операций в центре профессора Капранова
Профессор Сергей Анатольевич Капранов и его коллеги убеждены в том, что основным достоинством эмболизации при варикоцеле является малая вероятность рецидива. Ни одна другая операция не позволяет устранить риск повторного возникновения патологии. Это обусловлено тем, что только при эндоваскулярном хирургическом лечении варикоцеле можно блокировать все источники патологического кровотока.
К достоинствам лечения в центре Капранова такого заболевания, как варикоцеле, относят:
- Применение инновационных спиралей. В ходе лечения они вводятся в строго заданные и заранее определенные места. Современные спирали совместимы с КТ и МРТ. Благодаря этому специалисты могут строго контролировать ход вмешательства. Немаловажно и то, что используемые для лечения спирали эффективно перекрывают все без исключения пути патологического кровотока. Неправильная установка изделий исключена.
- Опыт специалистов. Профессор Капранов и его коллеги располагают огромным количеством ценных знаний и навыков. Они занимаются терапией варикоцеле на протяжении нескольких лет. Благодаря этому обратиться к ним вы можете даже в запущенных ситуациях.
- Оптимальная стоимость вмешательства по поводу варикоцеле. Обращаясь к нам, вы не будете переплачивать.
- Возможности для выбора подходящей клиники для терапии варикоцеле. При подборе медицинского центра вы учтете как собственные пожелания, так и финансовые возможности.
- Комфорт пребывания в клинике. Во время подготовки к вмешательству по поводу варикоцеле, в ходе самой операции и при восстановлении после нее вы будете окружены вниманием и заботой.
От чего зависит стоимость услуг?
Диапазон цен на операции по устранению варикоцеле зависит от многих внешних факторов. В их числе:
- Удобство и быстрота обследования перед вмешательством.
- Оперативность госпитализации.
Эти факторы не имеют прямого отношения к лечебной деятельности. Благодаря этому даже при минимальных вложениях вы получаете полноценную профессиональную помощь опытных квалифицированных специалистов. Операция будет проведена профессионалами, она сохранит все функции яичка.
Интересует цена, условия операции по устранению варикоцеле? Свяжитесь с администраторами клиник, в которых работает профессор Капранов.
Также операция может быть обсуждена с самим специалистом.
Позвоните на его личные номера телефонов:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Сергей Анатольевич ответит на все вопросы. Вы сможете записаться на прием в удобное время. В ходе личной консультации вы определите дату и место проведения вмешательства.
Список использованной литературы:
- «Возможности эндоваскулярной хирургии в современной урологии», Российский электронный журнал лучевой диагностики, 2015, том 5, №2, стр. 239, материалы VII научно-образовательного форума с международным участием «Медицинская диагностика – 2015» и IX Всероссийского национального конгресса лучевых диагностов и терапевтов «Радология – 2015», (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной медицины проводится лечение атеросклероза брахиоцефальных артерий. Для терапии применяется инновационная методика стентирования. Вы можете самостоятельно выбрать клинику для выполнения вмешательства.
Причины и симптомы заболевания
Атеросклероз брахиоцефальных артерий возникает при комплексном воздействии ряда факторов.
В их числе:
- Нарушение жирового обмена.
- Неудовлетворительное состояние стенок артерии, обусловленное снижением их эластичности.
- Наследственная предрасположенность.
К основным признакам атеросклероза брахиоцефальной артерии относят:
- головокружения,
- рассеянность,
- эмоциональную лабильность,
- синдром хронической усталости,
- онемение пальцев рук и др.
Важно! На начальной стадии развития атеросклероз никак не проявляет себя. Именно поэтому очень важно регулярно проходить обследование.
Диагностика непроходимости брахиоцефальных артерий
Для постановки точного диагноза перед операцией проводится:
- Дуплексное сканирование сосудов.
- УЗИ.
- Триплексное сканирование.
- Ангиография.
При необходимости также назначается МРТ.
Во время комплексного обследования визуализируются крупные артерии, окружающие их ткани и мелкие сосуды. Благодаря этому специалист получает важные сведения, касающиеся:
- Наличия тромбов, расширений, стенозов, отслоек и др.
- Смыкания или проходимости просвета.
- Наличия различных деформаций.
- Эластичности и подвижности стенок артерии.
- Угрозы разрывов.
Как проводится лечение патологии?
Лечение атеросклероза может проводиться путем:
- Назначения различных лекарственных препаратов. Как правило, пациентам назначаются препараты, которые сокращают вязкость крови. Также рекомендуется и специальная диета. Она позволяет постоянно поддерживать оптимальный уровень холестерина.
- Хирургического вмешательства.
Операции могут проводиться с использованием 3 методик:
- Открытая. В этом случае патологический участок сосуда просто удаляется. Сразу же проводится ушивание артерии или ее протезирование.
- Эндоваскулярное вмешательство. Оно заключается во внедрении в патологический участок сосуда стента.
- Эверсионная каротидная. Такое вмешательство является открытым. В ходе него из сосуда удаляется бляшка. Целостность артерии восстанавливается.
Самым современным и малотравматичным методом лечения является стентирование.
Стентирование: основные особенности вмешательства
К достоинствам вмешательства относят:
- Отсутствие необходимости в применении общего наркоза. Операция проводится под местной анестезией.
- Быструю реабилитацию. После операции пациенту не нужно длительное время находиться в стационаре, ждать заживления ран.
- Отсутствие швов. Благодаря этому исключается риск инфицирования раны, образования гематом.
- Низкую смертность.
- Низкую вероятность возникновения осложнений.
Стентирование артерии не проводится при:
- Тотальной окклюзии сосуда.
- Сосудистых заболеваниях, которые препятствуют применению специальных эндоваскулярных инструментов.
- Выраженных патологиях, связанных с извитостью артерий.
Подготовка к операции
Перед операцией проводится комплексное обследование. Обычно оно ограничивается выполнением КТ или МРТ. Благодаря таким методикам можно оценить динамику изменений после вмешательства на артериях. Если у пациента имеются различные сопутствующие заболевания, дополнительно обследуются иные органы и системы. Как правило, перед операцией назначаются ЭКГ, ЭхоКГ, консультации терапевта и других специалистов. Также все пациенты обязательно сдают анализ крови. За 2-3 дня до операции назначаются антиагреганты.
Как проводится операция на артерии?
Вмешательство выполняется под местной анестезией. Благодаря этому возможен мониторинг неврологического статуса пациента на протяжении всей операции. Для контроля работоспособности системы кровоснабжения, отслеживания скорости кровотока применяется специальное оборудование.
В оперируемую зону вводится обезболивающий препарат. Пациент находится в сознании. Он может выполнять все команды и рекомендации специалиста.
После этого проводится расширение артерий с применением специальных баллонов. Методом пункции магистральной артерии в сосуд вводится катетер. На нем закрепляется стент и баллон. Постепенно баллон раздувается в артерии. Пораженный сосуд благодаря этому принимает нужный (его нормальный) диаметр. Восстановленный просвет фиксируется. В артерии остается стент, выполненный в виде тонкой сетчатой трубочки. Все! Артерии ушиваются. Операцию можно считать завершенной.
Восстановление после вмешательства
Первые сутки пациент наблюдается оперирующим хирургом. Затем он может отправиться домой. В некоторых случаях пациент остается в стационаре на несколько дней. Общий период восстановления занимает не более 10-12 дней. После реабилитации пациент может вернуться к привычному образу жизни. Дополнительно назначаются различные препараты и даются специальные рекомендации.
Обратите внимание! Если пациент соблюдает все рекомендации врача, восстановление проходит быстрее и не вызывает выраженного дискомфорта.
Преимущества стентирования в центре профессора Капранова
- Отсутствие боли. Вмешательство по восстановлению проходимости артерий проводится достаточно быстро. Все неприятные ощущения купируются специальными обезболивающими препаратами.
- Короткий реабилитационный период. После вмешательства по поводу атеросклероза брахиоцефальных артерий пациент выписывается уже на следующий день. При этом нет серьезных ограничений по работоспособности. Соблюдать строгий постельный режим не нужно.
- Высокий уровень комфорта проведения вмешательства. Вмешательство по поводу непроходимости артерий проводится в течение часа. Пациенты не испытывают выраженного дискомфорта.
- Оптимальная стоимость. Вам не придется переплачивать.
- Возможность выбора клиники. Обращаясь к профессору Капранову, вы можете самостоятельно подобрать медицинский центр, в котором будет проведено вмешательство по устранению непроходимости артерий.
- Возможность обсуждения всех условий и особенностей манипуляции. Как правило, восстановление проходимости артерий является плановым вмешательством. Это позволяет не спеша проконсультироваться с врачом, пройти все необходимые исследования. Вам не придется принимать решение о госпитализации за несколько часов. У вас будет время оценить все риски, взвесить «за» и «против».
- Высокий профессионализм врачей. Специалисты при проведении вмешательств учитывают общее состояние здоровья пациента. Кроме того, профессионалы стремятся к устранению всех рисков. Врачи располагают многолетним опытом выполнения вмешательств.
Обращайтесь!
Звоните на личные телефоны профессора:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Вместе с опытным врачом вы сможете выбрать удобное время для вмешательства по поводу восстановления проходимости артерий и подходящую клинику.
Также звоните в любой из медицинских центров, в которых принимает профессор. На прием можно записаться у администраторов. Они расскажут о стоимости вмешательства, его особенностях. Вы получите ответы на все возникшие вопросы.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проводится такое популярное вмешательство, как профессиональное стентирование почек. Специалистами различных клиник используется современная методика, позволяющая решить сразу несколько задач. Медицинское учреждение для вмешательства вы можете выбрать самостоятельно. Это позволит учесть как финансовые возможности, так и различные запросы.
Особенности вмешательства
Расширение артерии почки посредством имплантации стента показано при:
- Артериальной гипертонии в тяжелых формах у пациентов молодого возраста.
- Устойчивом повышении артериального давления. В этом случае лекарственные препараты просто не дают желаемого эффекта.
- При атеросклерозе артерий в почках, их сужении.
Вмешательство не проводится при:
- Тяжелых формах почечной недостаточности.
- Воспалительных сосудистых заболеваниях.
- Нарушениях свертываемости крови.
- Декомпенсации органов кровообращения или дыхания.
К основным достоинствам методики относят:
- Малую инвазивность процедуры. Стенты устанавливаются без открытых операций. Нужно лишь сделать прокол в месте введения катетера.
- Использование местного наркоза. Во время вмешательства на почках пациент может говорить с врачом, выполнять все его команды.
- Быстрое восстановление. Уже на следующий день после вмешательства на почках пациент может отправиться домой. Он быстро возвращается к нормальной жизни.
- Низкий риск возникновения осложнений. Операция проводится однократно. Как правило, не возникает рецидивов заболевания.
Как подготовиться к вмешательству?
Перед вмешательством на почках проводится комплексное обследование. Оно позволяет оценить все показания и противопоказания, определить место введения катетера и постановки стента. Пациенту назначается общий анализ крови, проходятся УЗИ с доплерографией, контрастная ангиография и другие обследования. Точный их перечень озвучит специалист в клинике.
Манипуляция проводится в современной операционной, оснащенной инновационным оборудованием, эндоваскулярным хирургом. Через надрез в паховой области вводится специальный катетер с проводником. Под контролем современного оборудования зонд продвигается через аорту в почечную артерию. На конце проводника располагается надувной баллон. На него надевается стент. В нужном участке артерии баллончик раздувается. После этого стент расплавляется. Баллон сдувается и извлекается. Стент остается в просвете артерии. Для контроля качества проведения вмешательства проводится томография с контрастом.
Продолжительность процедуры обычно составляет 1 час.
Последствия вмешательства
Стентирование почек может стать причиной:
- Боли при мочеиспускании.
- Небольших кровяных выделений.
- Отеков.
Правильная установка стента профессионалом обычно исключает риски возникновения всех осложнений. Благодаря этому пациент может вернуться к обычной жизни уже в ближайшее время.
Особенности проведения вмешательства в нашем центре
Профессор Сергей Анатольевич с коллегами работает на нескольких клинических базах. Благодаря этому вы всегда можете подобрать подходящий медицинский центр для вмешательства.
Коллеги профессора являются немногочисленными профессионалами, обладающими опытом успешного проведения операции в России. Они помогут вам регенерировать полноценное функционирование всей мочевыделительной системы. Вы не будете испытывать никаких проблем!
При проведении вмешательств применяются только современные методики, которые уже доказали свою высокую эффективность. С их помощью специалистам удается сократить все риски возникновения осложнений. Функциональность органов сохранится. Благодаря этому вмешательства могут проводиться даже у пациентов с одном, а не двумя органами.
Высокая эффективность вмешательства доказана клинически. Профессор С. А. Капранов и его коллеги регулярно проводят множество процедур и давно приобрели необходимый опыт.
Стоимость вмешательств в центре не завышается. Благодаря этому воспользоваться помощью профессионалов могут многие.
Расценки на вмешательство: от чего зависят?
Стоимость операции во многом зависит от таких факторов, как оперативность и комфортность:
- Обследования перед вмешательством.
- Госпитализации.
Эти факторы не имеют прямого отношения к качеству предоставляемых медицинских услуг. Благодаря этому вы получите профессиональную помощь даже при минимальных расходах.
Хотите попасть на прием к профессору Сергею Анатольевичу?
Звоните на личные телефоны хирурга:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Также вы можете обратиться к администраторам медицинских учреждений, в которых принимает доктор. Опытные специалисты различных клиник ответят на все ваши вопросы. Они озвучат ориентировочную стоимость вмешательства, расскажут об особенностях госпитализации и проведения диагностики перед процедурой.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится стентирование желчевыводящих путей. Опытные специалисты успешно выполнят вмешательство. Пациент сможет самостоятельно сделать выбор клиники, в которой будет проведена операция.
Основные причины и симптомы закупоривания протоков
Почему могут закупориваться пути отвода желчи?
Как правило, патология возникает при:
- Хроническом панкреатите.
- Наличии камней.
- Прогрессировании рака поджелудочной железы.
- Недавно проведенных оперативных вмешательствах.
- Механических травмах.
Также патология может быть спровоцирована ожирением, инфекционными заболеваниями различных типов, быстрым изменением массы тела.
О том, что пути выхода желчи закупорены, ярко свидетельствуют следующие признаки:
- Увеличение температуры тела.
- Потеря веса.
- Боли в области правого подреберья.
- Приобретение кожей и зрачков желтушного оттенка.
У некоторых пациентов отмечается временный или постоянный кожный зуд.
В результате отсутствия особых кислот в области кишечника проявляются следующие признаки патологии:
- Обесцвечивание кала.
- Потемнение мочи.
При постепенном развитии патологии происходит нарушение функциональности печени. Пациент быстро устает, ощущает постоянную слабость. Важно понимать, что при отсутствии оттока желчи страдают почки, сердце, легкие и даже головной мозг! Если больному не оказать помощь, он может умереть!
Как проводится диагностика патологии?
Нередко для постановки диагноза достаточно простого осмотра, результаты которого могут свидетельствовать о желтухе.
Также специалисты применяют для диагностики следующие методы:
- Лабораторные (анализ крови).
- УЗИ.
- Радиоизотопное сканирование.
- Компьютерную и магнитно-резонансную томографию.
- Эндоскопическую ретроградную холангиопанкреатографию (ЭРХПГ).
Дополнительно могут проводиться и другие исследования.
Стентирование: особенности метода
Стентирование желчных путей является наиболее эффективной и безопасной методикой.
Постановка стентов осуществляется при таких заболеваниях, как:
- хронический панкреатит,
- опухоли различной этиологии,
- постхолецистэктомический синдром,
- рак фатерова сосочка и др.
Особенно популярной методика является сегодня при наличии различных опухолей.
Установка стентов дает возможности для:
- Обеспечения оттока желчи и повышения качества жизни пациентов.
- Начала лечения основного заболевания (устранения опухоли посредством химиотерапии и других методик).
Вмешательство при опухоли и иных патологиях заключается во введении в просвет желчного протока стента. Благодаря ему нормализуется проходимость путей. Пациент сразу же испытывает выраженное облегчение. У него уменьшаются все боли, снижается степень выраженности дискомфорта. Пациенты после операции могут вернуться к обычной жизни.
Вмешательство при опухоли и иных патологиях является малоинвазивным, эндоваскулярным. Проводится оно с применением лучевой визуализации. Все это позволяет достичь высокой степени эффективности вмешательства.
Желчный проток не стентируется при:
- Непроходимости кишечника.
- Слишком сильном сужении протока желчного.
- Кровоточащих опухолях.
- Наличии множественных спаек в кишечнике.
В каждом конкретном случае показания и противопоказания определяются в индивидуальном порядке. Окончательное решение об операции на желчных протоках принимает только врач!
Диагностика, которая проводится перед операцией
Перед подготовкой к операции по восстановлению просвета желчных протоков проводится обследование, включающее:
- Исследование крови.
- УЗИ.
- КТ.
- МРТ.
Представленные методы исследования позволяют выявить причину закупоривания путей, место локализации патологии и ее особенности. Также при обследовании изучаются показания и противопоказания к операции.
При необходимости врач назначает дополнительные обследования. Они позволяют оценить особенности опухолей (если они имеются), точное расположение протока, его характеристики и др.
Как проводится операция?
Перед восстановлением просвета желчных протоков пациенту вводят специальный препарат. Он позволяет сократить показатели свертываемости крови. Для обезболивания применяются местные анестетики. Перед введением катетера проводится обработка зоны воздействия антисептиком.
После этого в пораженный желчный путь вводится сжатый баллон. Под высоким давлением он расширяется. Благодаря этому расширяется и сам проток. Дальше устанавливается специальный фильтр. Он позволяет предупредить риски возникновения дальнейшей закупорки. Устанавливается и стент. Выполненный в виде сетчатого фильтра, он удерживает протоки желчные от дальнейшего сужения.
Достигнув места сужения, баллон расширяется. Вместе с ним раскрывается и стент. После этого баллон выводится уже в сжатом состоянии. Стент сохраняется в желчном протоке.
Обратите внимание! Все манипуляции, проводимые в районе желчных протоков, тщательно контролируются врачом. Специалисты используют современные рентгеновские мониторы.
Основные достоинства вмешательства
К преимуществам представленной методики, используемой для восстановления проходимости желчных протоков, относят:
- Небольшую продолжительность вмешательства. Операция по восстановлению проходимости протоков занимает не более 2-3 часов.
- Отсутствие дискомфорта и боли у пациента.
- Низкий процент осложнений после операции.
- Высокую эффективность. Удаление желчных протоков не проводится. Их функции полностью восстанавливаются.
- Быстрое восстановление пациента даже с различными опухолями.
Реабилитация после операции
После вмешательства на желчных путях пациенту не требуется длительного восстановления. Тем не менее важно придерживаться всех рекомендаций лечащего врача.
Как правило, после стентирования желчных путей пациенту советуют:
- Придерживаться постельного режима.
- Питаться строго по рекомендованной диете.
- Принимать все препараты, выписанные врачом.
Также в первую неделю реабилитации важно воздерживаться от физических нагрузок и приема ванны.
Какие препараты обычно назначаются после операции?
Пациенты после вмешательства с опухолью или без нее принимают:
- Антибиотики.
- Препараты, способствующие предотвращению развития кровотечений и др.
Комплекс средств подбирается только врачом!
Особенности операций в центре эндоваскулярной хирургии проф. Капранова
- Профессионализм специалистов. Сотрудники центра эндоваскулярной хирургии располагают уникальным опытом в сфере проведения вмешательств при различных сопутствующих заболеваниях (в том числе онкологических). Профессионалы регулярно проводят стентирование. Специалисты точно знают, как поступить в той или иной ситуации. Профессор Капранов и его коллеги никогда не допускают ошибок.
- Возможности для выбора подходящей клиники. Вам предоставляется возможность для подбора того медицинского центра, в котором будет выполнена операция. Вы сможете учесть как собственные пожелания, так и финансовые возможности.
- Оптимальная стоимость услуг. За стентирование даже в самом крупном медицинском центре вам не придется переплачивать.
- Возможности обсуждения всех особенностей операции и ее условий. Вместе с опытным врачом вы сможете выбрать удобное время для лечения и подходящую клинику. Стентирование может быть проведено уже в ближайшее время.
- Внимательное отношение к пациентам в ходе подготовки к операции, ее проведения и восстановления после вмешательства.
- Возможность полноценного обследования. Прежде чем назначать операцию (стентирование), врач направит вас на диагностику.
От чего зависит стоимость лечения?
Стентирование считается очень дорогим вмешательством. Но вам не следует переживать. Цена будет доступной.
Это обусловлено тем, что окончательная стоимость вмешательства зависит от многих внешних факторов (срочности и удобства предоперационного обследования, комфортности и быстроты самой госпитализации и т. п.), не имеющих прямого отношения к лечебной деятельности. Вы можете рассчитывать на полноценную профессиональную помощь без переплат.
Хотите записаться на прием к профессору Сергею Анатольевичу Капранову?
Звоните на личные телефоны профессора:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Также звоните в любую из клиник, в которых принимает профессор. На прием можно записаться у администраторов.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии применяется инновационный подход к лечению миомы матки. Опытные специалисты используют специальные многослойные эмболизационные частицы. Такие частицы позволяют увеличить эффективность операции.
Особенности множественной миомы матки
Миома является доброкачественной опухолью. Она может образовываться как в теле, так и шейке матки.
Множественные миомы характеризуются большим количеством узлов и разделяются на следующие виды:
- Малые миомы. Обычно размер множественных узлов не превышает 20 мм.
- Средние миомы. Такие множественные образования имеют размер до 60 мм.
- Большие миомы. Такие образования имеют размер более 60 мм.
Также множественная миома может классифицироваться по месту расположения.
Выделяют:
- Субмукозную миому. Обычно она располагается близко к полости матки.
- Интерстициальную. Такие образования располагаются в мышечном слое стенок.
- Субсерозную. Узел может располагаться снаружи матки.
- Интралигаментарную. Узлы располагаются между связками.
- Шеечную. Образования располагаются в зоне шейки.
Может ли проводиться эмболизация миомы при множественных узлах матки?
Да! Более того, множественная миома матки является важнейшим показанием для эмболизации.
При классической методике большое количество узлов удаляется с большой травматизацией. ЭМА позволяет свести ее к минимуму.
Обратите внимание! Удаление множественной патологии проводится одномоментно.
Миома: основные преимущества ее удаления с применением метода ЭМА
- Отсутствие ограничений по размерам. Узлы могут быть как мелкими, так и крупными.
- Отработанность методики. ЭМА при миомах проводится на протяжении многих лет. Многочисленные исследования неоднократно доказывали безопасность и эффективность метода при устранении множественных образований.
- Очень малая вероятность рецидива. Риск появления новых миом стремится к нулю.
- Очень малая вероятность восстановления кровотока.
- Отсутствие возрастных ограничений. Удаление узлов миомы может проводиться в любом возрасте. Обратите внимание! ЭМА после менопаузы, как правило, не проводится. Это связано с тем, что миома матки в этот период способна регрессировать самостоятельно.
- Быстрое восстановление. Множественная миома матки даже с самым большим количеством узлов может быть удалена в кратчайшие сроки. Выписка пациентки обычно осуществляется уже на следующий день после проведения вмешательства.
- Возможность беременности после множественной патологии. Планировать зачатие ребенка можно уже через год после удаления узла. Это связано с тем, что к этому времени завершается замещение узлов соединительной тканью. Миома матки существенно сокращается в размерах.
- Безопасность операции. Множественная миома матки (узлы) удаляется с использованием рентгеновского излучения. Его воздействие длится на более 2-3 минут. Благодаря этому операцию на миоме можно смело назвать абсолютно безопасной.
В каких случаях операция не проводится?
Матку с применением методики ЭМА не оперируют при:
- Выявленной во время диагностики беременности.
- Обнаруженных образованиях (злокачественных).
- Гиперплазии эндометрия.
- Образованиях на ножках.
- Наличии аллергии на используемое контрастное вещество.
В любом случае перед вмешательством следует проконсультироваться с врачом. Он ответит на все вопросы, касающиеся показаний и противопоказаний к проведению операции.
От чего зависят расценки на вмешательство?
Планируете удаление миомы матки?
Интересует стоимость услуги?
Вмешательство по удалению миомы является относительно недорогим.
На конечную стоимость влияют:
- Особенности клиники. Множественная миома может быть удалена вам в медицинском центре с лояльной ценовой политикой. Вы гарантированно получите профессиональную поддержку опытного врача на максимально выгодных условиях.
- Комплекс обследования и его скорость. Чем более широкой и быстрой будет диагностика, тем больше вам придется заплатить. Хотите сэкономить? Вы можете пройти отдельные исследования в городской поликлинике.
- Особенности используемого обезболивания. В ходе удаления миомы матки применяются различные препараты.
- Особенности используемых для закупорки артерий, ведущих к множественным узлам, препаратов.
Важно! Расценки на удаление миомы зависят и от таких факторов, как комфортность и оперативность госпитализации и предоперационного обследования. Поэтому даже при минимальных затратах вы получите полноценную профессиональную помощь при удалении образования.
Преимущества операции в нашем центре
- Отсутствие риска для здоровых артерий матки. В ходе операции закупориваются только сосуды, ведущие к обнаруженным в ходе диагностики множественным узлам.
- Отсутствие боли. Операция по удалению множественной патологии, обусловленной миомой, проводится достаточно быстро. Все неприятные ощущения купируются специальными обезболивающими препаратами.
- Короткий реабилитационный период. После операции по поводу узлов пациентка выписывается уже на следующий день. При этом нет серьезных ограничений по работоспособности. Женщине не нужно соблюдать постельный режим.
- Высокая эффективность. В нашем центре она составляет 85-96 %.
- Возможности для вынашивания и рождения ребенка. Известны случаи, когда женщина, у которой длительное время диагностировалась множественная патология матки, становилась мамой не одного, а нескольких детей.
- Высокий уровень комфорта проведения вмешательства. Операция по поводу образований матки проводится достаточно быстро. Все узлы удаляются сразу же. Пациентки с миомами не испытывают выраженного дискомфорта.
- Оптимальная стоимость. Все узлы в матке при множественной патологии можно удалить по выгодной цене. Вам не придется переплачивать.
- Возможность выбора клиники. Обращаясь к профессору Капранову, вы можете самостоятельно подобрать медицинский центр, в котором будет проведена операция по поводу множественной патологии матки.
- Возможность обсуждения всех условий и особенностей вмешательства. Как правило, ЭМА является плановой операцией. Это позволяет не спеша проконсультироваться с врачом, пройти все необходимые исследования по поводу множественной патологии, оценку каждого узла. Вам не придется принимать решение о госпитализации за несколько часов. У вас будет время оценить все риски, взвесить «за» и «против».
- Высокий профессионализм врачей. Специалисты при проведении вмешательств на узлах матки учитывают общее состояние здоровья женщины. Кроме того, профессионалы стремятся к устранению всех рисков для существования важнейшего органа пациенток. Кроме того, врачи располагают многолетним опытом проведения операций. Множественную патологии матки можно удалить максимально быстро и с минимальными рисками.
Обращайтесь!
Звоните на личные телефоны профессора:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
- Вместе с опытным врачом вы сможете выбрать удобное время для вмешательства и подходящую клинику.
- Также звоните в любую из клиник, в которых принимает профессор. На прием можно записаться у администраторов. Они расскажут о стоимости операций, их особенностях. Вы получите ответы на все возникшие вопросы.
Список использованной литературы:
- «Эмболизация маточных артерий в лечении больных с подслизистой миомой матки», Вопросы гинекологии, акушерства и перинатологии, 2005, т. 4, №1, стр. 46-50 (соавт. И.А.Краснова, В.Г.Бреусенко, С.А.Капранов, В.Б.Аксенова, Н.А.Шевченко, Б.Ю.Бобров).
- «Спорные вопросы эмболизации маточных артерий при миоме матки», Вопросы гинекологии, акушерства и перинатологии, 2005, том 4, №4, стр. 44-48 (соавт. В.Г.Бреусенко, И.А.Краснова, С.А.Капранов, В.Б.Аксенова, Б.Ю.Бобров, Н.А.Шевченко).
- «Эмболизация маточных артерий в комплексном лечении шеечной беременности», в кн. Акушерство и гинекология: современность и традиции (под ред. Ю.Э.Доброхотовой), Москва, 2008, стр. 46-51) (соавт. И.И.Гришин, С.А.Капранов, Т.А.Чернышенко, Н.Н.Ивко, А.А.Алиева, О.И.Каусева, Б.Ю.Бобров, И.И.Витязева, Ю.Э.Доброхотова).
- «Эмболизация маточных артерий (ЭМА) в акушерстве: беременность и роды после ЭМА по поводу миомы матки. ЭМА – как метод лечения маточного кровотечения в послеродовом периоде», в кн. Акушерство и гинекология: современность и традиции (под ред. Ю.Э.Доброхотовой), Москва, 2008, стр. 121-124) (соавт. Э.М.Джобава, А.А.Алиева, С.А.Шиндер, И.И.Гришин, С.А.Капранов, В.Г.Краснов, В.Ф.Ордынский, О.Ф.Клековкина, С.М.Ситкин, А.Д.Подтетенев, Ю.Э.Доброхотова).
- «Эмболизация маточных артерий в лечении миомы матки» — глава в кн. Руководство по рентгеноэндоваскулярной хирургии сердца и сосудов (под ред. Л.А.Бокерия, Б.Г.Алекяна), Москва, 2008, том 1, стр. 542-597 (соавт. С.А.Капранов, В.Г.Бреусенко, Ю.Э.Доброхотова, Б.Ю.Бобров, И.А.Краснова, И.Б.Коваленко).
В центре эндоваскулярной хирургии проводится терапия гемангиомы печени. Эмболизация сосудов позволяет остановить рост доброкачественной опухоли.
Основные особенности сосудистой доброкачественной опухоли печени
Гемангиома является одной из самых распространенных опухолей печени. Образование диагностируется примерно у 2 % жителей планеты. Как правило, опухоль развивается преимущественно у женщин в возрасте от 30 до 50 лет. Это связано с тем, что провоцируется рост образования женскими половыми гормонами.
Гемангиома является сосудистой опухолью. Она доброкачественна. Но это не значит, что образование не следует удалять! Гемангиомы могут стать причиной разрыва сосудов. В этом случае пациенту потребуется экстренная помощь врачей. Очень часто крупные образования сдавливают соседние органы. Также опухоль мешает нормальному кровоснабжению. В некоторых случаях возникает компрессия крупных стволов сосудов. В результате развивается сердечная недостаточность.
Существуют гемангиомы следующих типов:
- Капиллярная. Данная опухоль печени встречается достаточно редко. Обычно размер образования не превышает 3 см. Опухоль представляет собой скопление небольших полостей, заполненных артериальной или венозной кровью. Питаться опухоль может даже за счет одного сосуда.
- Кавернозная. Данная опухоль печени встречается достаточно часто. Образование представляет собой соединение нескольких полостей сосудов. Они заполнены кровью и располагаются на расстоянии друг от друга. Опухоль печени может расти. Ее размеры нередко превышают 20 см. При этом образование способно занимать значительную часть печени.
Специалисты выделяют и еще одну опухоль печени. Ее называют атипичной. Встречается такое образование печени очень редко. Опухоль отличается нестандартной структурой. Ее сосудистые полости покрываются ороговевшей тканью.
Образование может быть как одиночным, так и множественным. Последний тип опухолей чаще становится причиной развития различных осложнений.
О наличии новообразования могут свидетельствовать следующие симптомы:
- Боли и тяжесть в правом подреберье.
- Желтуха.
- Тошнота.
- Постоянное ощущение переполненного желудка.
- Отек нижних конечностей.
Как диагностируется опухоль?
Зачастую небольшие образования никак не проявляют себя. По этой причине диагностика затрудняется. Лишь при увеличении размеров опухоли врач может прощупать печень или даже сам опухолевый узел.
Специфических признаков наличия образования не покажут и общий, биохимический анализы крови. Тем не менее, специалист может определить увеличение показателей билирубина. Это свидетельствует о сдавливании желчных протоков. При разрастании гемангиомы повышается количество печеночных ферментов. При гигантских опухолях увеличивается СОЭ.
Наиболее информативным методом диагностики образования является УЗИ. При необходимости исследование дополняется контрастированием или доплером. Это повышает эффективность методики. В ходе исследования специалист обнаруживает образование с четкими границами. Для уточнения диагноза проводится КТ с контрастированием сосудов.
Максимально информативным методом диагностики образования является МРТ. Методика также может дополняться контрастированием. Благодаря МРТ можно определить не только локализацию опухоли, но и ее точные размеры. Также специалистам удается увидеть «дольчастость» строения образования и даже уровни жидкости в полостях сосудов.
В некоторых случаях дополнительно проводятся артериография, радиоизотопное исследование и биопсия.
Особенности лечения опухоли
Терапия не проводится при:
- Отсутствии симптомов.
- Высоком риске осложнений вмешательства.
- Определении абсолютной доброкачественности образования.
Терапия назначается при:
- Возникновении дискомфорта, боли, желтухи и др.
- Потере аппетита и существенном сокращении массы тела.
- Развитии гепатита.
- Быстром росте опухоли и различных осложнениях.
- Невозможности исключения злокачественности образования.
Консервативная терапия при опухолях представленного типа практически не проводится. Тем не менее, если обнаружить образование на начальных стадиях, можно попытаться остановить его рост с помощью гормональных препаратов. Для стабилизации давления в сосудах применяются и такие средства, как бета-блокаторы.
Для предотвращения разрастания образования могут назначаться:
- Лучевая терапия.
- Склерозирование сосудов лазером.
- Прижигание сосудов токами высокой частоты и др.
Все эти методики пока не доказали высокой эффективности. Тем не менее, применяя их, вы можете упустить время.
Эффективным способом лечения является удаление образования.
До недавнего времени операции проводились с применением только двух методик:
- Энуклеации. В этом случае осуществляется вылущивание ткани опухоли. При такой операции можно сохранить действующую паренхиму органа.
- Резекции. В этом случае участок органа удаляется вместе с опухолью. Методика применяется при наличии крупных образований, а также их глубоком расположении.
В некоторых ситуациях традиционное удаление гемангиомы невозможно! В этом случае проводится эмболизация артерий, которые питают опухоль. Такое вмешательство осуществляется и при иных показаниях. Уточнить их может только опытный врач.
Эмболизация заключается во введении в сосуды опухоли специального раствора. Он буквально запаивает артерии гемангиомы. Благодаря этому образование уменьшается в размерах. В некоторых случаях эмболизационное вмешательство проводится как подготовительное перед хирургической операцией.
Особенности современной методики
Удаление гемангиомы путем эмболизации становится все более популярной методикой.
Это неудивительно!
Наиболее опасным при резекции становится массивное кровотечение. Начаться оно может даже при случайных и небольших повреждениях печеночных или портальных стволов, а также внутрипеченочного отдела полой вены. Также кровотечение может начаться и из ветвей артерии. Современная методика позволяет устранить риски! В основе вмешательства лежит суперселективная катетеризация и селективное выключение из кровообращения отдельных ветвей печеночной артерии, которая обеспечивает кровью опухоль.
К достоинствам методики относят:
- Безопасность. Вмешательство на опухолях печени проводится под местной анестезией.
- Эффективность. Опухоль печени обязательно уменьшится в размерах. Это обусловлено тем, что в ходе вмешательства можно быстро найти все источники поступления крови и перекрыть их.
- Высокую скорость терапии опухоли печени. На вмешательство уходит не более нескольких часов. При этом пациент в ближайшее время может вернуться к привычной жизни.
Мы рекомендуем эндоваскулярный метод лечения как малотравматичный и патогенетически оправданный.
Преимущества вмешательства в центре профессора Капранова
- Профессионализм специалистов. Наши сотрудники работают на нескольких клинических базах, постоянно расширяют знания и получают ценные навыки. Они располагают опытом успешного проведения самых разных вмешательств. Профессионалам под силу устранить даже выраженные, запущенные опухоли печени.
- Применение современных материалов. Для терапии используются современные эмболизационные частицы (эмболы). Они являются не только эффективными, но и безопасными. Пациентом такие частицы не ощущаются. Немаловажно и то, что эмболы никак не сказываются на состоянии здоровья.
- Высокая, клинически доказанная эффективность терапии. Пациенты, которые прошли несложную процедуру, забыли обо всех ограничениях, которые ранее накладывало на их образ жизни заболевание. Кроме того, используемая специалистами методика позволяет предотвратить дальнейший рост опухоли печени.
- Отсутствие боли и дискомфорта во время вмешательства и после него. Все неприятные ощущения легко и быстро купируются. Специалисты применяют современные препараты, позволяющие быстро вернуться к привычной жизни.
- Комфортные условия пребывания в клинике. Вы сами выбираете ту, которая соответствует всем запросам и финансовым возможностям. Наши специалисты всегда готовы помочь вам. Они с радостью ответят на любые возникшие вопросы.
- Оптимальная стоимость всех предоставляемых услуг. Вам не придется переплачивать за вмешательство, проводимое высококвалифицированными специалистами.
От чего зависит стоимость услуг
Диапазон цен и окончательная стоимость устранения образований печени зависят от многих внешних факторов (быстроты и удобства предоперационного обследования, комфортности и быстроты самой госпитализации и т. п.), не имеющих прямого отношения к лечебной деятельности. Даже при минимальных вложениях вы получаете полноценную профессиональную помощь.
Планируете приступить к лечению печени? Обращайтесь в наш центр! Вы всегда можете связаться с профессором Капрановым, воспользовавшись его личными телефонами:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Вы неспешно обсудите с врачом все особенности вмешательства, риски.
Также звоните в клиники, в которых работает Сергей Анатольевич. Администраторы расскажут вам о стоимости терапии гемангиомы, условиях пребывания в лечебном учреждении.
Суперселективная эмболизация является одной из распространенных процедур, ее основной целью является закупорка отдельных сосудов. Для проведения вмешательства применяются как специальные материалы, так и эмболизирующие вещества. Метод эффективен при миоме матки и иных проблемах. В центре профессора Капранова проводится большое количество самых разных операций. Вы всегда можете выбрать клинику, в которой будет осуществлено вмешательство.
Преимущества методики
- Малоинвазивность методики. Внедрение суперселективной эмболизации позволило сократить объем хирургического вмешательства, устранить необходимость в больших разрезах и применении общей анестезии. Длительной госпитализации пациента также не требуется.
- Высокая скорость проведения операции. Обычно вмешательство занимает 30-60 минут.
- Широкая сфера применения. Суперселективная эмболизация актуальна как при прекращении кровотока в сосудах, питающих миому, так и при остановке кровотечений, ишемии различных опухолей.
- Быстрое восстановление пациента. Вернуться к обычной жизни после эмболизации можно уже буквально через несколько дней. В некоторых случаях даже на следующий.
Методика проведения операции на примере ЭМА
При эмболизации миомы матки проводятся следующие манипуляции:
- Подготовка пациентки.
- Обработка места проведения вмешательства.
- Использование местной анестезии.
- Пункция сосуда и введение в него специального катетера.
- Артериоскопия. Данная диагностика в ходе вмешательства позволяет подтвердить факт того, что катетер занял правильное положение в просвете артерии.
- Традиционная тазовая ангиография.
- Селективная или суперселективная катетеризация и ангиография артерий матки.
- Непосредственно катетерная эмболизации артерии.
- Контроль положения используемого материала, закупоривающего сосуд.
- Удаление катетера.
Методика суперселективной эмболизации сегодня активно используется в Германии. Внедрена она и в России.
Преимущества терапии в центре профессора Капранова
- Высокий уровень профессионализма врачей. Как профессором Капрановым, так и его коллегами эмболизация проводится на протяжении нескольких лет. Специалисты накопили достаточный опыт и располагают всеми знаниями для успешного лечения.
- Использование высококачественных спиралей, склерозантов и пластиковых (желатиновых) частиц. Выбор в пользу конкретных материалов и устройств проводится в соответствии с индивидуальными особенностями пациента. Все конструкции и частицы не ощущаются в теле, не вредят здоровью и являются абсолютно безопасными.
- Высокая эффективность методики, доказанная клинически. Сегодня операции проводятся при аневризмах, доброкачественных опухолях с усиленным кровотоком и иных патологиях. Многочисленные пациенты забывают о своем заболевании и ограничениях, связанных с ним.
- Отсутствие дискомфорта и боли. Опытные специалисты купируют все неприятные ощущения с помощью современных препаратов. Благодаря этому в восстановительном периоде пациенты не сталкиваются с выраженным дискомфортом.
- Оптимальные условия пребывания в клинике. Вы сами можете выбрать центр, в котором вам будет проведена операция.
- Оптимальная стоимость услуг. Окончательные расценки на терапию зависят от ряда внешних факторов. В их число входят комфортность госпитализации, удобство и быстрота проведения обслуживания. Данные внешние факторы не имеют прямого отношения к терапии. Благодаря этому даже при минимальных расходах вы получаете качественные услуги.
Записаться на прием к профессору Капранову вы можете, позвонив на его личные номера:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Сергей Анатольевич ответит на все вопросы. Вы сможете узнать о том, как проводится ЭМА и другие вмешательства. Немаловажно и то, что вы подберете удобное время не только для первого приема, но и для комплексного обследования перед операцией.
Также обращайтесь к администраторам клиник, в которых работает профессор Капранов. Они ответят на все вопросы (в том числе о стоимости любого вмешательства). Подробную информацию обо всех операциях вы сможете найти и на нашем сайте.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии профессора Капранова проводится лечение тромбозов подвздошных вен. Для терапии применяются современные методики. Благодаря им обеспечивается устранение тромбов. Клинику для вмешательства пациент может выбрать самостоятельно.
Особенности тромбоза
Тромбоз подвздошной вены является распространенной патологией. Заключается она в образовании тромбов в нижних конечностях. Заболевание опасно тем, что может привести к тромбоэмболии легочной артерии. Если тромб оторвется, он направится напрямую к сосудам легких. В результате больной может умереть!
Почему развивается патология?
Тромбозы являются следствием:
- Сокращения скорости гемодинамики.
- Нарушения процессов свертывания крови.
- Повреждений сосудистых стенок.
Существуют и некоторые пусковые механизмы.
Многие больные тромбозом:
- Длительное время соблюдали постельный режим.
- Перенесли различные травмы.
Также патология, развивающаяся в венах, провоцируется:
- Инфекционными заболеваниями.
- Длительным приемом гормональных препаратов.
- Синдромом сдавливания сосудов.
- Опухолями малого таза.
Нередко тромбоз возникает и во время беременности.
К основным симптомам патологии подвздошной вены относят:
- Выраженную отечность. Обычно отекают ноги.
- Изменения цвета кожных покровов. Верхние части бедер и полости малого таза могут стать синими или багрово-красными.
- Появление маленьких точек коричневого цвета.
- Боль. Как правило, она концентрируется в ногах или паху. Причем со временем боль усиливается. Если сначала пациент ощущает ее только при нагрузке, то затем в покое и даже ночью.
- Повышение температуры тела.
Тромбоз развивается постепенно.
Различают несколько стадий патологии.
В их числе:
- Продромальная. Данная стадия тромбоза всегда связана с сильными болями. Они могут концентрироваться как в верхней трети бедер, так и в области паха. В некоторых случаях дискомфорт возникает в пояснице, в области живота, на всей стороне конечности, которая поражена патологией. Как правило, боль имеет ноющий характер, является тупой. Кроме того, при патологии подвздошной области отмечается повышение температуры.
- Стадия выраженных клинических симптомов. Она протекает еще более выражено. У пациента можно отметить отеки, изменения окраски кожи и боли. Тромбоз провоцирует дискомфорт в бедрах, паху, нижней части живота. Некоторые пациенты жалуются на боль в крестце и даже икроножной мышце. Дискомфорт будто бы разливается, распространяясь по все большим участкам. Аналогична и ситуация с отеками. Они могут начинаться от паховой складки и распространяться до голеностопа. В запущенных случаях возникают онемения.
Как выполняется диагностика патологии?
Для выявления тромбоза выполняются следующие исследования:
- Дуплексное сканирование. Данная методика оценки состояния вены позволяет определить гемодинамику.
- Рентгенография сосудов. Данная методика проводится с применением контраста. Она дает возможность изучить состояние каждой вены, которая может оказаться закупоренной тромбом.
Если пациент не переносит исследования с контрастом, осуществляется сканирование сосудов с применением радионуклидной методики.
Как проводится лечение?
Тромбоз – заболевание, которое сегодня успешно лечится. Важно лишь правильно подобрать методику.
К популярным относят:
- Эндоваскулярную тромбэктомию.
Данная методика заключается в проведении операции на вене. Она сводится к удалению тромбов катетером. Сама вена сохраняется.
Перед вмешательством закупоренный участок обнаруживается путем ангиографии. В ходе операции поврежденные вены надрезаются по краю образования. В надрез вводится пустой катетер с баллоном. После этого баллон наполняется физиологическим раствором. Изделие вытягивается вместе с тромбом. Манипуляция проводится несколько раз. Благодаря этому специалистам удается добиться максимальной очистки сосуда.
Нерадикальная тромбэктомия может быть:
- Аспирационной. В этом случае тромбы удаляются через катетер шприцем. Методика не всегда дает желаемый результат. Это связано с тем, что шприцем невозможно удалить все сгустки.
- Реолитической. В этом случае новые тромбы удаляются путем пункции отдельных участков русла сосудов. Применяются специальные катетеры.
Также проводят и тромболизис. Данная методика заключается в том, что при вмешательстве в тромб вводятся специальные вещества. Они эффективно размягчают сгусток. Данная процедура является достаточно длительной. Кроме того, она отличается высокой антигенностью.
Данная методика борьбы с тромбозами заключается в расширении пораженных сосудов путем воздействия на них специальным баллоном. Продвижение баллона тщательно контролируется. Дополнительно применяются специальные препараты. Они сокращают риски быстрого свертывания крови. Суженные сосуды с применением данной методики можно расширить у 80 % пациентов. Балонная дилатация может проводиться при сужении любых артерий.
Сегодня для борьбы с тромбозами применяются и другие методы. Специалисты отдают предпочтение малоинвазивным вмешательствам.
Это связано с такими их достоинствами, как:
- Возможность амбулаторного лечения. Вмешательство по поводу тромбоза не требует нескольких дней госпитализации.
- Отсутствие необходимости в наркозе. Восстановить проходимость подвздошной вены можно даже при местном обезболивании. При этом пациент не испытает боли и сильного дискомфорта.
- Отсутствие операционных рисков. Это достоинство обусловлено тем, что пациент не вводится в наркоз. Больной может выполнять все команды врача, рассказывать о своем состоянии, давать ответы на вопросы специалистов.
- Сниженная вероятность осложнений. Неприятные последствия после лечения возникают в единичных случаях.
- Высокая эффективность. В большинстве случаев тромбоз вен устраняется. Пациент забывает о мучивших его проблемах. Крупные вены, заметные невооруженным глазом, больше не беспокоят больного, не способствуют возникновению многочисленных комплексов.
Восстановление после вмешательства
Тромбоз накладывает на жизнь любого пациента массу ограничений. Часто больные, вены которых закупорены тромбами, не могут даже нормально передвигаться. Восстановление после операции по поводу тромбоза не будет связано с ограничениями! Практически сразу же после вмешательства пациент сможет вернуться к привычному образу жизни, который он вел до болезни. Любой сможет забыть о том, какие проблемы доставлял тромбоз.
Конечно, во время реабилитации нужно будет:
- Соблюдать рекомендации лечащего врача.
- Увеличить количество жидкости в рационе.
- Следить за состоянием вен.
- Регулярно проходить обследования.
- Принимать некоторые препараты.
В подвижности вы ограничены не будете! После операции на венах не нужно соблюдать длительный постельный режим.
Можно ли провести адекватную профилактику заболевания?
Да! Но не всегда и не всем это удается.
Для предупреждения тромбообразования необходимо:
- Постоянно следить за режимом питания и потреблением жидкости.
- Обязательно хорошо отдыхать.
- Систематически совершать пешие прогулки.
- Придерживаться здорового образа жизни.
Даже если патология вен уже возникла, можно предупредить ее дальнейшее развитие. Достаточно исключить все факторы риска, провоцирующие осложнения тромбоза.
Для того чтобы лечение было успешным, необходимо обратиться к специалистам уже при первых признаках заболевания. В этом случае терапия будет назначена максимально быстро, что повысит шансы на благополучный исход.
Преимущества терапии в центре профессора Капранова
- Высокий уровень профессионализма. Профессор С. А. Капранов и его коллеги, работающие на нескольких клинических базах, являются немногочисленными высококвалифицированными специалистами в России, обладающими уникальным опытом успешного проведения самых разных вмешательств.
- Полный спектр услуг. Лечение в центре возможно с применением современных методик. Восстановление проходимости вен для профессионалов никогда не превратится в проблему. Они подберут подходящий способ устранения проблемы даже в запущенных ситуациях.
- Использование современных материалов и препаратов. Для проведения всех вмешательств на сосудах применяются инновационные изделия. Они безопасны, не ощущаются пациентом, не вредят его здоровью.
- Внушительный опыт. Каждый год специалисты центра проводят сотни эндоваскулярных вмешательств по поводу непроходимости вен.
- Высокая эффективность всех применяемых методик. Она доказана клинически. Многие пациенты смогли забыть о симптомах и всех ограничениях заболевания.
- Отсутствие боли. При лечении, а также после окончания терапии по восстановлению проходимости вен пациенты не сталкиваются со значительным дискомфортом. Все неприятные ощущения купируются специальными препаратами.
- Комфортные условия пребывания в клинике с целью терапии вен. Вы сами сможете выбрать медицинское учреждение для проведения любых вмешательств. Любой пациент с легкостью учтет как собственные финансовые возможности, так и пожелания к терапии.
От чего зависит стоимость операции?
Окончательная стоимость терапии при тромбозе вен во многом определяется такими факторами, как:
- Комфортность госпитализации и ее скорость.
- Удобство обследования перед вмешательством.
- Скорость диагностики и определения точного диагноза.
Таким образом, стоимость зависит от ряда факторов, не имеющих прямого отношения к качеству предоставления медицинских услуг. Благодаря этому даже при относительно небольших затратах вы можете рассчитывать на получение квалифицированной профессиональной поддержки.
Ориентировочные расценки представлены на сайте нашего центра.
Возникли вопросы?
Звоните в клиники, в которых терапия при непроходимости вен проводится профессором Капрановым, задавайте свои вопросы.
Также вы можете связаться с профессионалом, позвонив на его личные телефоны:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
С профессором Капрановым вы сможете обсудить все особенности терапии непроходимости вены вследствие ее закупоривания тромбом. Вы сможете оговорить все тонкости вмешательства и запланировать первый прием и обследование. Операция может быть проведена уже в ближайшее время.
Список использованной литературы:
- «Эндоваскулярная хирургия в профилактике тромбоэмболии легочной артерии и лечении острых венозных тромбозов», Хирургия, 2003, №2, стр. 6-11 (соавт. В.С.Савельев, В.И.Прокубовский, С.А.Капранов).
- «Реолитическая тромбэктомия в лечении венозных тромбозов», Диагностическая и интервенционная радиология, том 1, №3, 2007, стр. 76-86 (соавт. С.А.Капранов, А.Г.Златовратский, В.П.Буров, Б.Ю.Бобров, А.А.Хачатуров).
- «Ангиографическая диагностика и эндоваскулярные вмешательства при венозном тромбозе и тромбоэмболии легочных артерий». Клиническая хирургия (национальное руководство), под ред. акад. РАН и РАМН В.С. Савельева, чл.-кор. РАМН А.И. Кириенко, ГЭОТАР-МЕДИА, 2010, 1008 стр. (соавт. С.А. Капранов, А.Г. Златовратский, А.А. Хачатуров).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводится эффективное лечение венозного тромбоза. Опытные специалисты применяют для терапии современные методики и специальные средства. Благодаря этому им удается восстановить проходимость вен и устранить проявления симптомов, нарушающих обычную жизнь многочисленных пациентов. Клинику для лечения венозного тромбоза вы выбираете самостоятельно! Благодаря этому каждый пациент может учесть все свои пожелания и финансовые возможности.
Особенности тромбоза
Венозный тромбоз является заболеванием, при котором тромб, образовавшийся в вене, закупоривает ее. Вследствие этого нормальный ток крови нарушается. Увеличение тромба может привести к полной остановке кровотока.
Следует учитывать то, что венозные тромбозы являются опасными заболеваниями. Они провоцируют ряд осложнений. В некоторых случаях от тромбозов умирают! Смерть может наступить в течение всего 1,5-2 часов после начала приступа.
Опасность представляет и формирование венозной недостаточности. Если патологию не устранить, пациент станет инвалидом. Он будет страдать от постоянных болей, незаживающих язв, которые образуются на голенях.
Причины тромбоза
Венозный тромбоз является заболеванием, возникновение которого провоцируют повреждения сосудистых стенок, вызванные следующими воздействиями:
- Химическими.
- Аллергическими.
- Механическими.
Очень часто тромбозы возникают при таких сопутствующих патологиях, как:
- Нарушения свертываемости крови.
- Различные инфекционные заболевания.
Кроме того, венозная патология может возникнуть на фоне:
- Длительной обездвиженности. Она может быть спровоцирована серьезной травмой или послеоперационным восстановлением.
- Ограниченности в подвижности. Патологии венозного кровотока нередко встречаются у офисных сотрудников, водителей и других специалистов, которые подолгу сидят в одной позе.
К группе риска по заболеваемости тромбозами относят:
- Беременных.
- Пожилых людей.
- Пациентов, долго восстанавливающихся после операций.
Вероятность возникновения венозных патологий существует и при опухолях, дефиците в организме различных ценных веществ, избыточном весе.
Симптомы тромбоза
К видимым признакам венозных патологий относят отечность и изменение цвета кожи. В месте образования кровяного сгустка кожные покровы становятся синюшными.
Обратите внимание! В некоторых случаях заболевание не сообщает о себе выраженными симптомами. Именно поэтому при наличии предрасположенности к развитию патологии следует регулярно проходить обследование.
Некоторые симптомы нарушения венозного кровотока невозможно оставить незамеченными.
В их числе:
- Усиливающаяся при ходьбе боль.
- Ощущение жара.
- Слабость в ногах, тремор мышц.
- Общее повышение температуры тела.
- Сначала небольшая, а затем увеличивающаяся скованность в движениях при ходьбе, вставании и других действиях.
Основные формы тромбоза
Выделяют несколько форм тромбоза.
В их числе тромбоз:
- Глубоких вен голени. Для этой патологии характерны боль при сгибании ног, отечность внизу голени, нарушения чувствительности стоп.
- Подключичного сосуда. Данное заболевание становится следствием длительных внутривенных манипуляций с применением катетеров. Патология проявляется как нарастающая отечность в области ключицы, шеи или руки. В некоторых случаях дискомфорт возникает и в подключичной части.
- Мезентериальных сосудов. Данная патология провоцируется нарушением оттока крови от кишечных петель. Пациенты жалуются на вздутие живота, тупые боли. Если развивается некроз тканей, появляются и такие симптомы, как рвота и тошнота.
- Воротной (портальной вены). Данная патология связана с блокировкой оттока крови от печени, желудка и поджелудочной железы. Заболевание может возникать при циррозе печени, различных злокачественных образованиях. Обычно пациенты с таким венозным застоем жалуются на сильные боли в правом подреберье. В некоторых случаях возникает рвота с кровью.
- Глубоких вен геморроидального кольца. При такой патологии боли концентрируются в анальном отверстии. Также пациент может страдать от выраженного зуда. В некоторых случаях к основным симптомам подключается повышение температуры тела.
Существуют и другие виды тромбоза.
Обратите внимание на состояние кожных покровов. При тромбозе они изменяют цвет.
Бледная окраска свидетельствует о рефлекторном спазме мелких сосудов. Обычно патология возникает тогда, когда венозный застой находится на начальной стадии.
Синюшная окраска указывает на переполнение сосудов. В этом случае кожа темнеет. В некоторых случаях на ней появляются пузырьки с геморрагической жидкостью. Состояние опасно тем, что может перейти в гангрену.
Диагностика заболевания
При выявлении тромбоза должна проводиться тщательная диагностика. Вовремя назначенное обследование становится гарантией эффективного лечения.
Как проводится диагностика тромбоза?
Обследование осуществляется поэтапно.
- Сначала проводится визуальный осмотр. Врач может зафиксировать изменения температуры и цвета кожи.
- После этого венозные патологии определяются посредством УЗИ и доплерографии. Эти методики позволяют определить место расположения тромба и степень его фиксации.
- Дополнительно назначается флебография. Эта методика заключается во введении в сосуд контрастного вещества при рентгенографии.
Если локализация тромба не поддается фиксации, назначается еще и МРТ. В некоторых случаях проводятся другие дополнительные обследования.
Лечение венозного тромбоза: консервативное и оперативное
Консервативная терапия
Лечение венозных тромбозов проводится с применением самых разных препаратов. Основой целью терапии является предотвращение легочной эмболии. Для исключения развития патологии применяются антикоагулянты. Эти препараты препятствуют свертываемости крови. В ходе терапии постоянно проводятся обследования. Пациенту нужно сдавать многочисленные анализы крови. Обратите внимание! Предлагаемое лечение часто не дает желаемого результата.
В запущенных случаях вводятся специальные вещества. Они препятствуют растворению тромбов в венах. Тромболизис является достаточно эффективной методикой, но следует понимать, что в ходе процедур могут возникать кровотечения. Специальные препараты назначаются далеко не при всех разновидностях патологии.
Дополнительно к основному лечению нередко применяются другие препараты. Они позволяют снизить боль, устранить выраженный дискомфорт, увеличить подвижность.
Эндоваскулярная методика
Тромбоз глубоких вен может эффективно устраняться с ее помощью. Малотравматичный метод терапии тромбоза получил заслуженную популярность. Он позволяет успешно решать все поставленные задачи и устранять патологию. Сегодня специалисты могут:
- восстановить проходимость сосуда, пораженного тромбозом,
- избавлять пациентов от многочисленных симптомов заболевания.
К лечению эндоваскулярным методом можно прибегать даже в осложненных, запущенных случаях.
Малоинвазивные внутрисосудистые вмешательства позволяют применять катетерную реканализацию сосуда, его баллонную дилатацию, а также имплантацию разнообразных внутрисосудистых стентов. При этом эффективность эндоваскулярных процедур при посттромбофлебитической болезни, как правило, составляет 50–90 %, при этом процент возможных осложнений минимален.
Основные достоинства терапии
- Возможности для амбулаторного лечения тромбоза. Вмешательство проводится достаточно быстро. При этом пациенту не нужно на несколько дней оставаться в стационаре.
- Отсутствие необходимости в общем наркозе. Терапия венозной патологии может проводиться даже с применением местного обезболивания. Пациент не испытывает выраженного дискомфорта и боли.
- Отсутствие традиционных операционных рисков, связанных с применением наркоза.
- Сниженная вероятность возникновения осложнений.
- Высокая эффективность. Данное достоинство является основным. Тромбоз глубоких вен устраняется в большинстве случаев. Благодаря этому пациент может навсегда забыть о тех проблемах, которые нарушали привычный образ его жизни. Уходят и выраженные эстетические недостатки. Крупные вены, например, больше не беспокоят пациента. Устраняется бледность и синюшность кожных покровов.
- Оптимальная стоимость вмешательства. Цена эндоваскуляторных операций абсолютно соответствует их эффективности.
Тромбоз: как происходит восстановление после вмешательства?
Восстановление при тромбозе не заставит пациента сталкиваться с многочисленными ограничениями. Реабилитация будет проходить без выраженного дискомфорта. Пациент сможет забыть о проблемах, которые ранее доставлял тромбоз.
В восстановительном периоде очень важно:
- Соблюдать все рекомендации, которые даст лечащий врач.
- Существенно увеличить количество потребляемой жидкости.
- Проходить все необходимые обследования по установленному графику.
- Постоянно и пристально следить за состоянием вен. При любых изменениях рекомендуем немедленно обратиться к опытному врачу.
Обратите внимание! Вы не будете ограничены в физической подвижности. Следует лишь сократить тяжелые нагрузки (занятия в тренажерном зале, например, подъем тяжестей). Все рекомендации озвучит специалист.
Преимущества терапии в центре профессора Капранова
- Профессионализм специалистов. Наши сотрудники работают на нескольких клинических базах, постоянно расширяют знания и получают ценные навыки. Они располагают опытом успешного проведения самых разных вмешательств. Профессионалам под силу устранить даже выраженный, запущенный тромбоз.
- Применение современных материалов. Для терапии используются инновационные стенты. Они являются не только эффективными, но и безопасными. Пациентом такие конструкции не ощущаются. Немаловажно и то, что стенты никак не сказываются на состоянии здоровья. Благодаря этому пользоваться ими можно до конца жизни.
- Высокая, клинически доказанная эффективность терапии. Пациенты, которые прошли несложную процедуру постановки стента, забыли обо всех ограничениях, которые ранее накладывало на их образ жизни заболевание. Кроме того, эндоваскулярная методика позволяет предотвратить дальнейшее возникновение тромбов.
- Отсутствие боли и дискомфорта во время вмешательства и после него. Все неприятные ощущения легко и быстро купируются. Специалисты применяют современные препараты, позволяющие быстро вернуться к привычной жизни.
- Комфортные условия пребывания в клинике. Вы сами выбираете ту, которая соответствует всем запросам и финансовым возможностям. Наши специалисты всегда готовы помочь вам. Они с радостью ответят на любые возникшие вопросы.
- Оптимальная стоимость всех предоставляемых услуг.
От чего зависит стоимость операции?
Окончательная стоимость терапии при тромбозе зависит от таких факторов, как:
- Скорость и удобно обследования перед вмешательством.
- Комфорт госпитализации.
- Оснащение клиники.
Обратите внимание! Все эти факторы не сказываются на качестве лечения. Благодаря этому вы можете сократить расходы, но получить профессиональный подход опытных специалистов к своей проблеме.
Планируете записаться на прием к доктору Сергею Анатольевичу Капранову?
Просто свяжитесь с ним любым удобным способом.
Позвоните по указанным номерам:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Врач с радостью проконсультирует вас. Он расскажет обо всех особенностях проводимого вмешательства, его этапах, восстановлении после применения эндоваскулярной методики. Вы всегда сможете определить оптимальное время проведения обследования и операции.
Возникли дополнительные вопросы о работе конкретных клиник, условиях пребывания в них, особенностях восстановления? Обратитесь к администраторам медицинских учреждений. Они также ответят на все вопросы. Вы сможете сразу же узнать и стоимость проведения операции.
Обращайтесь! Начните лечение уже сейчас! Не запускайте опасную патологию!
Список использованной литературы:
- «Сравнительная оценка методов лечения острых распространенных тромбозов глубоких вен нижних конечностей и таза», Грудная и сердечно-сосудистая хирургия, 2002, №5, стр. 37-41, (соавт. С.А.Капранов, С.Г.Леонтьев, А.В.Дубровский, Е.С.Ан).
- «Эндоваскулярная хирургия в профилактике тромбоэмболии легочной артерии и лечении острых венозных тромбозов», Хирургия, 2003, №2, стр. 6-11 (соавт. В.С.Савельев, В.И.Прокубовский, С.А.Капранов).
- «Реолитическая тромбэктомия в лечении венозных тромбозов», Диагностическая и интервенционная радиология, том 1, №3, 2007, стр. 76-86 (соавт. С.А.Капранов, А.Г.Златовратский, В.П.Буров, Б.Ю.Бобров, А.А.Хачатуров).
В центре эндоваскулярной хирургии проводится управляемая эмболизация тестикулярных вен отделяемыми спиралями при варикоцеле. Вы можете самостоятельно выбрать клинику для осуществления вмешательства. Опытные специалисты помогут вам избавиться от имеющейся проблемы. Уже в ближайшее время вы сможете вернуться к привычному образу жизни, забыть о дискомфорте, боли и проблемах с потенцией.
Варикоцеле: особенности развития заболевания
Варикоцеле – патологическое варикозное расширение вен семенного канатика и яичек. Заболевание является распространенным. Сегодня им страдает каждый пятый мужчина в возрасте от 15 до 40 лет. Опасным последствием патологии яичковой вены является бесплодие. Именно из-за варикоцеле около 50 % пар не могут иметь детей. Как правило, заболевание развивается с левой стороны. Это связано с особенностями строения левой яичковой вены.
Выявить патологию достаточно просто. При прощупывании врач может определить наличие извитых и расширенных сосудов. К сожалению, регулярное обследование проходят далеко не все мужчины. По этой причине патология долго остается невыявленной, лечение не назначается. Именно это и приводит к многочисленным проблемам. В запущенных случаях мошонка увеличивается в размерах. Она приобретает характерную форму и доставляет массу неудобств. Мужчины, страдающие варикоцеле, сталкиваются с болью и выраженным дискомфортом.
Для точной и быстрой диагностики заболевания достаточно пройти простейшее обследование. Оно проводится с применением таких популярных методик, как УЗИ и доплерография. Диагностика не занимает много времени и не доставляет дискомфорта.
Эндоваскулярное лечение варикоцеле
Эмболизация при варикоцеле является известной методикой, которая стала набирать популярность в последнее время. Вмешательство является неинвазивным. При этом эффективность терапии практически не уступает классической хирургической операции.
Обратите внимание!
Закупоривание патологически расширенной вены выполняется не урологами, а эндоваскулярными хирургами. Процедура проводится под местной анестезией.
После введения обезболивания пунктируется вена (чаще всего на бедре). Через нее вводится катетер. Он является очень тонким. Толщина изделия не превышает 1,5 мм. Катетер проникает в вену. Через него вводятся и эмболизационные спирали. Они перекрывают просвет вены. Благодаря этому полностью блокируется патологический кровоток.
Обычно эмболизация вены яичковой занимает не более часа. Никакого выраженного дискомфорта, боли вмешательство не провоцирует.
Обратите внимание! Во многих странах вмешательство является амбулаторной процедурой. В России существуют определенные правила. Они предписывают нахождение пациента в стационаре хотя бы сутки.
К важным преимуществам эмболизации относят:
- Минимальную вероятность рецидива. При хирургических вмешательствах в патологически расширенную вену вновь может поступать кровь. Это просто объяснить! Только при эмболизации опытный хирург видит все источники ретроградного кровотока и может быстро и точно закрыть их.
- Доступность. Не стоит думать, что операция является очень дорогой! На самом деле записаться на нее могут многие.
- Быструю реабилитацию. Пациент может отправиться домой уже через 2-3 часа после того, как специалист закупорил патологическую вену. Практически сразу же можно возвращаться и к обычному образу жизни. Следует исключить лишь физические нагрузки. Предотвратить реканализацию тромба в вене позволит соблюдение всех рекомендаций врача.
- Отсутствие шрамов.
- Возможности для быстрого выявления патологий почечной вены еще до начала основной фазы вмешательства. В этом случае операция не проводится.
- Отсутствие традиционных хирургических осложнений. Это обусловлено тем, что пациенту не назначается общий наркоз.
- Отсутствие риска повреждений семенного канатика. Расположенный в непосредственной близости от вены, он не пострадает при вмешательстве.
- Высочайшую эффективность.
Важно! Современная методика доказывает активное развитие медицины. При эмболизации можно избежать рецидивов и устранить варикозное расширение вены без наркоза и в кратчайшие сроки.
Преимущества вмешательства в центре профессора Капранова
- Опыт специалистов. Профессор Капранов и его коллеги регулярно выполняют вмешательства на венах. Благодаря этому вам просто не о чем переживать. Процедура будет гарантированно выполнена быстро и точно. При работе с венами специалисты внимательно отслеживают ход операции с использованием современного оборудования. Благодаря этому сокращаются риски ошибок.
- Возможности для выбора клиники, в которой будет проведено вмешательство на венах. Вы можете подобрать тот медицинский центр, который соответствует всем вашим пожеланиям и запросам.
- Оптимальная стоимость операций на венах. Вы не будете переплачивать! Даже при ограниченном бюджете можно найти клинику для выполнения вмешательства. Это обусловлено тем, что в стоимость терапии включается не только само вмешательство, но и обследование. Окончательная цена зависит от скорости диагностики, госпитализации, особенностей пребывания в клинике. Эти факторы не сказываются на качестве терапии.
- Комфорт пребывания в любом медицинском центре. Опытные специалисты эффективно купируют боль и дискомфорт, если они возникнут.
- Возможности для получения профессиональных консультаций и полного обследования. Специалистами будет изучена каждая патологическая вена. Профессионалы оценят и общее состояние вашего организма. Это позволит изучить все показания и противопоказания к операции.
Обращайтесь!
Звоните Сергею Анатольевичу:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Вместе с доктором вы сможете обсудить все особенности вмешательства на венах. Специалист ответит на любые вопросы.
Кроме того, вы можете связаться со специалистами клиник, в которых профессор Капранов проводит операции. Они озвучат стоимость вмешательства и расскажут об особенностях пребывания в медицинском учреждении.

Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине