ЦЕНТР ЭНДОВАСКУЛЯРНОЙ ХИРУРГИИ ПРЕДЛАГАЕТ ИННОВАЦИОННЫЙ ПОДХОД В ЛЕЧЕНИИ – ПРИМЕНЕНИЕ КОМБИНИРОВАННОГО НАЛОЖЕНИЯ ТИПС С ОДНОВРЕМЕННОЙ ЭМБОЛИЗАЦИЕЙ ВАРИКОЗНЫХ ВЕН ПИЩЕВОДА
Общие сведения
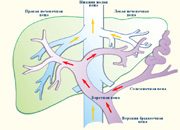 В медицине портальной гипертензией принято называть повышение кровяного давления в системе воротной вены, которое возникает при затруднении оттока из нее крови. Основными признаками портальной гипертензии являются желудочно-кишечное и пищеводное кровотечения, асцит, спленомегалия, варикозное расширение вен пищевода, передней брюшной стенки и желудка, пищеводное и желудочно-кишечное кровотечение.
В медицине портальной гипертензией принято называть повышение кровяного давления в системе воротной вены, которое возникает при затруднении оттока из нее крови. Основными признаками портальной гипертензии являются желудочно-кишечное и пищеводное кровотечения, асцит, спленомегалия, варикозное расширение вен пищевода, передней брюшной стенки и желудка, пищеводное и желудочно-кишечное кровотечение.
Классификация портальной гипертензии
На данном этапе специалисты выделяют несколько видов данного заболевания в зависимости от блока портального кровообращения на трех основных уровнях.
Предпеченочная портальная гипертензия, как правило,
проявляется при стенозе портальной вены или врожденной атрезии, тромбозе селезеночной и портальной вен, сдавливании портальной вены опухолями, а также при повышении кровотока в портальной вене, которое имеет место быть при гематологических заболеваниях, артериовенозных фистулах. В данном случае нормальному кровообращению препятствует тромбированная или стенозированная воротная вена.
Тромбоз воротной вены, как у детей, так и у взрослых, в основном проявляется на фоне воспалительного процесса – именно он и вызывает пилетромбоз и пилефлебит. Следует отметить, что тромбоз воротной вены является следствием цирроза печени в 5-10% случаев.
Внутрипеченочная портальная гипертензия. Токсические, инфекционные, например, гепатит, и ряд других поражений разрушают клетки печени, а также провоцируют разрастание соединительной ткани. Именно это и является причиной возникновения и развития цирроза печени и ряда других сопутствующих заболеваний.
Постпеченочная портальная гипертензии. Надпеченочный блок в данном случае возникает вследствие тромбоза печеночных вен (синдром и болезнь Бадда-Киари), нарушения проходимости нижней полой вены, повышением давления в правых отделах сердца, которое вызывает констриктивный перикардит.
Болезнью Бадда-Киари – заболевание, характеризующееся непроходимостью печеночных вен, связанной с разрастанием интимы в результате эндофлебита. Синдром Бадда-Киари по своей сути понятие собирательное и включает в себя многочисленные и разные причины нарушения оттока крови те только из печеночных вен, но и супраренального отдела нижней полой вены (сдавление стенки вены опухолью, рубцовые ее изменения и др.).
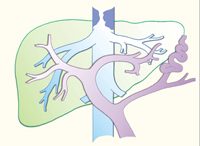
Специалисты нашего центра убеждены, что самым тяжелым опасным осложнением цирроза печени становится варикозное расширенных вен (ВРВ) желудка и пищевода (рис. 7). Данные заболевания, как правило, выявляются при проведении гастроскопии (ЭГДС) у 60-75% пациентов, имеющих цирроз печени. В процессе развития данного недуга может произойти прогрессирование варикозного расширения вен от I до IV степени. Если возникает кровотечение из варикозно расширенных вен желудка и пищевода, тогда летальный исход может наступить при первом приступе в 50% случаев, а повторное кровотечение произойти в 50 – 90% случаев.
Принято выделять ряд причин, которые провоцируют развитие кровотечения из варикозно расширенных вен. Наличие нескольких варикозно расширенных вен ведет к нарушению замыкательной функции кардиального жома. Как следствие, наблюдается так называемый рефлюкс-эзофагит, который в результате вызывает истончение и атрофию слизистой пищевода, а также появлению эрозий. При значительном повышении портального давления происходит разрыв варикозно расширенных вен в зоне поврежденной слизистой пищевода, что сопровождается сильным пищеводно-желудочным кровотечением. Не исключается серьезная опасность возникновения такого кровотечения и в связи с возможностью травмирования поверхностно расположенных вен слизистого и подслизистого слоев пищевода, которые имеют поверхностное расположение, а также кардиального отдела желудка при употреблении грубой пищи. Кроме того, спровоцировать разрыв ВРВ вполне возможно, проявляя повышенную физическую активность. Следует знать, что язвенная болезнь в данном случае еще один серьезный фактор риска.
Лечение портальной гипертензии
Сегодня, пожалуй, самым прогрессивным методом, который используется при лечении портальной гипертензии (СПГ), стал метод эндоваскулярного Трансъюгулярного Интрапеченочного Портосистемного Шунтирования (ТИПС) (Transjugular Intrahepatic Portosystemic Shunt – TIPS). Как раз данный метод при лечении портальной гипертензии и применяют специалисты в нашем центре эндоваскулярной хирургии. Такая популярность применения ТИПС в клинической практике заключается в том, что эндоваскулярное (внутрисосудистое) вмешательство на практике доказало свою состоятельность, так как является самым наиболее эффективным и щадящим при лечении цирроза печени у больных групп Child B и Child C – именно в данных случаях дисфункция главных показателей гомеостаза предельно проявляются.
Также данный метод особо эффективен при лечении многих осложнений вышеуказанного заболевания таких, как кровотечения из вен желудка и пищевода, подверженных варикозному расширению, асцитического синдрома, печеночного гидроторокса.
При использовании трансъюгулярного интрапеченочного портосистемного шунтирования (ТИПС) в качестве способа внутрисосудистого лечения и профилактики кровотечения из варикозно расширенных вен пищевода и желудка, асцитического синдрома при синдроме портальной гипертензии внутрисосудистое вмешательство в подавляющем большинстве случаев вызывает критическое снижение (до 40%) степени портальной гипертензии уже в течение двух недель. Данное медицинское вмешательство можно совмещать с одновременной эмболизацией утолщенных и расширенных вен пищевода. Такой комплексный подход обеспечивает прекращение кровотечения, а также падение давления в системе воротной вены.
При проведении внутрисосудистого лечения портальной гипертензии специалисты, как правило, дополнительно проводят редукцию печеночного и селезеночного кровотока, благодаря чему происходит снижение степени портальной гипертензии.
При обнаружении острых кровотечений из варикозно расширенных вен пищевода в первую очередь специалисты применяют медикаментозную вазоконстрикторную терапию и баллонную тампонаду вен зондом Блэкмора. После проведения данных экстренных мер, учитывая целесообразность, принято использовать эндоваскулярные и эндоскопические (склерозирование вен, лигирование) комплексные меры профилактических мероприятий по предотвращению повторных кровотечений. На данном этапе ТИПС используют как наиболее эффективный метод, исключающий неудачи, которые могут возникать, например, при проведении хирургических операций, а также при неэффективности медикаментозного и эндоскопического лечения.
Обычно специалисты применяют метод ТИПС при следующих клинических проявлениях:
- гепаторенальном синдроме;
- рефрактерном диуретикорезистентном асците;
- остром и рецидивирующем кровотечении, вызванным варикозным расширением вен пищевода;
- печеночном гидротораксе;
- кровотечениях из варикозно расширенных вен желудка;
- болезни и синдроме Бадда-Киари;
- эктопическом варикозном кровотечении ( аноректальном, кишечном, из стомы);
- портальной гастропатии (при гипертензии слизистая оболочка имет мозаичный вид) и сосудистой эктазии антрального отдела (наличие линейных или диффузных алых очажков на внутренней поверхности антрального отдела желудка);
- печеночно-легочном синдроме.
Методика наложения внутрипеченочного портокавального шунта
Данное медицинское внутрисосудистое вмешательство является довольно сложным, а потому выполняется в нашем центре только высококвалифицированными специалистами, которые прошли специальное обучение. В первую очередь осуществляется пункция правой яремной вены, расположенной на шее. Именно сюда и устанавливается специальный интродьюсер, через который осуществляется рентгеноконтрастное исследование печеночной вены при помощи катетера.
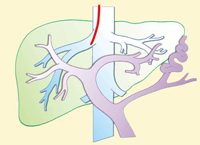


Затем данный катетер, который выполняет диагностическую функцию, заменяют на более толстый медицинский проводник, через который вводится специальная изогнутая игла. Именной ей и производят пункцию печени. Пока кончик иглы находится в одной из ветвей воротной вены, в нее вводится проводник-струна, по которой в ткань печени помещается баллонный катетер, а затем выполняется этапная дилатация ткани печени.
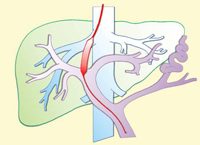


Далее следует этап стентирования созданного внутрипеченочного канала. Как правило, для этого могут использоваться саморасширяющиеся или матричные покрытые и металлические стенты.


Практика показала, что использование так называемых «покрытых стентов» (стентов-графтов), является наиболее результативным и успешным при данном оперативном вмешательстве, так как улучшают качество и проходимость транспеченочного шунта.

Клиническую эффективность ТИПС можно оценить по регрессу или полному прекращению симптомов портальной гипертензии: абсолютному прекращению пищеводно-желудочного кровотечения, спадению варикоза вен желудка и пищевода, а также вен передней брюшной стенки, снижению количества транссудата и дозы диуретиков при лечении асцитического синдрома и др.
После операции пациентам назначается курс диуретической, инфузионной, и гемеостатической терапии. В случае необходимости, наши специалисты специалисты рекомендуют применить также эндоваскулярную эмболизацию варикозно расширенных вен желудка и пищевода, а также эмболизацию селезеночной или печеночной артерий.

Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине