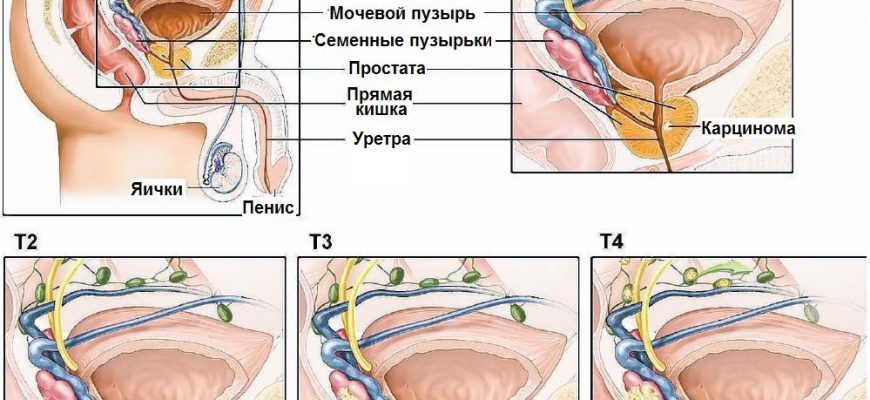
Рак простаты – один из самых актуальных вопросов современной онкомедицины. Ключевая проблема заключается в том, что по уровню летальности злокачественные образования, формирующиеся на предстательной железе, занимают 2-3 место среди прочих видов онкологии. План лечения рака предстательной железы определяет исключительно профильный специалист. Часто обращаются к гормональной разновидности медикаментозной терапии. Подробнее о нюансах и особенностях гормонального лечения рака предстательной железы узнайте из этой статьи.
- Причины появления опухолей
- Показания к гормональному лечению
- Разновидности гормонотерапии
- Агонисты ЛГРГ
- Антагонисты ЛГРГ
- Антиандрогены
- Эстрогены
- Орхиэктомия
- Сочетанная блокировка андрогенов
- Общие побочные эффекты гормональной терапии
- Прогноз и оценка эффективности метода
- Профилактические меры
- Обращение в Центр эндоваскулярной хирургии
Причины появления опухолей
Однозначного ответа о том, каковы причины, по которым формируется рак предстательной железы, до сих пор не существует. Можно выделить массу провоцирующих факторов, которые статистически имеют место в жизни мужчин, страдающих от онкологии с такой локализацией. В этот перечень входит:
- возраст более 60-65 лет;
- генетическая предрасположенность (особые отклонения в структуре ДНК);
- случаи заболевания по мужской линии семьи (считается, что в этом случае риск образования рака простаты в 10 раз выше);
- случаи образования злокачественных опухолей молочной железы по женской линии;
- нарушенный режим питания, несоблюдение диеты, преобладание в рационе животных жиров;
- приём тестостерона в лечебных целях (зачастую ошибочное назначение, ведущее к поражению простаты);
- дефицит витаминов и микроэлементов в организме;
- проведение вазэктомии (перевязка или усечение семявыносящего канала);
- вредные привычки.
Внимание! Рекомендуется не только отказаться от животных жиров, но и насытить свой ежедневный рацион соей, фитоэстрогенами, изофлавоноидами, токоферолом, селеном и каротиноидами.
Показания к гормональному лечению
Не всегда гормональная терапия рака простаты является действенным методом. Дать корректное назначение может только лечащий врач, имеющий полное представление о клинической картине ведомого пациента. Востребована гормонотерапия среди мужчин, чей возраст превышает 67-70 лет. Также прибегают к гормональному типу лечения на следующих стадиях развития образования:
- на 1-й стадия;
- при невозможности хирургического лечения;
- в случае серьезных противопоказаний к использованию химической терапии;
- при вторичном образовании раковых очагов, рецидиве поражения;
- при нежелании пациента проводить простатэктомию или пользоваться лучевой терапией, если образование не метастазировало за пределы простаты;
- на 3-4 стадии, когда опухоль находится не только в железе и за её пределами, но и метастазировала в другие органы;
- после хирургического вмешательства в целях замедления развития раковых очаговых, возникших из-за попадания клеток злокачественного образования на близлежащие органы;
- при повышенном уровне ПСА (простатический специфический антиген) – более 25 нг/мл;
- в сочетании с лучевой терапией или после её проведения для достижения оптимального эффекта;
- перед и после проведения простатэктомии;
- при необходимости контроля за развитием поражения простаты.
Статистически наибольшая эффективность у лечения рака простаты при помощи радикальной простатэктомии с полным иссечением предстательной железы. Однако оперативные процедуры не всегда возможны, как и альтернативная им терапия (химическая, лучевая). Фактически гормонотерапией пользуются как методом, который, если и не помогает излечить рак простаты, то хотя бы продлевает жизнь пациенту.
Разновидности гормонотерапии
Ранее лечение рака простаты посредством гормонального контроля заключалось в проведении двусторонней орхиэктомии (удаление яичек) – это позволяло снизить уровень тестостерона в организме (считается, что именно переизбыток этого гормона в организме является одной из причин рака предстательной железы). Современная онкомедицина исключает необходимость операции, т.к. можно использовать специальные медикаменты, понижающие уровень тестостерона до необходимого в целях лечения.
В здоровом мужском организме содержание тестостерона составляет от 300 до 1000 нг/дл. Медикаментозно этот уровень может быть понижен до 50 нг/дл, но зачастую медики стремятся к минимально возможному уровню гормона – 20-30 нг/дл. Рассмотрим подробнее, какие виды гормональных препаратов используются при лечении поражения простаты.
Агонисты ЛГРГ
Освобождающий лютеинизирующий гормон (ЛГРГ) – это пептидный гормон, направляющий химическую реакцию к мозговым клеткам, вызывая продукцию тестостерона. Агонисты данного гормона отвечают за блокировку его функций, соответственно предотвращая выработку тестостерона половой системой.
Данные медикаментозный вариант лечения является одним из самых распространенных и востребованных при борьбе с раком предстательной железы. Выпускается необходимый препарат не в таблеточном, а в жидком ампульном виде для введения через мышечные или жировые ткани, поскольку пептиды растворяются в ЖКТ, не достигая цели.
Введение препарата осуществляется раз в месяц, либо для его автоматической подачи в организм используется специальный имплантат, вводимый под кожу. В этом случае вещество поступает в организм медленно, а установленный элемент заменяется раз в полгода или год.
Стоит отметить, что в первые 3-4 недели после первичного введения агонистов ЛГРГ уровень тестостерона возрастает, вызывая обострение симптоматики рака предстательной железы. При сильном болевом синдроме или выявлении активного роста опухоли за пределы простаты врач может назначить вспомогательный курс антиандрогенов. Со временем дискомфорт и плохое самочувствие уйдут, а уровень тестостерона начнет снижаться, что и требуется для эффективного лечения.
Побочные эффекты от гормонотерапии с использованием агонистов ЛГРГ:
- пониженное сексуальное влечение;
- гинекомастия (рост молочных желез);
- болевой синдром в грудном отделе;
- снижения мышечной массы на фоне увеличения веса;
- ощущение усталости и общей слабости в теле;
- снижение уровня «хорошего» холестерина.
Крайне популярно при терапии рака с помощью агонистов ЛГРГ использовать схему дискретного дозирования. Суть такого лечения заключается в периодической приостановке введения препаратов и последующем возобновлении. Статистика показывает, что выраженность побочных эффектов при таком подходе уменьшается. Однако преимущества и эффективность такой терапии не изучены до конца.
Антагонисты ЛГРГ
В сравнении с агонистами данный вид препаратов используется крайне редко. На данный момент является изученной и производимой лишь одна форма такого медикамента для гормонотерапии – дегареликс (отечественный вариант – «Фирмагон»). В онкомедицине к нему обращаются преимущественно на 3-4 стадии развития рака предстательной железы с метастазированием в костную ткань. Медикамент позволяет предотвратить компрессию спинного мозга, вызываемую сдавливанием опухолью.
Антагонист ЛГРГ не повышает уровень тестостерона, а симптоматика, которой сопровождается рак простаты, блокируется. Первичная доза составляет 2 шприца по 120 мг, а потом 80 мг через 1 месяц. В дальнейшем процедура повторяется раз в месяц.
Зачастую побочные эффекты такой гормонотерапии:
- анемия;
- понос;
- тошнота;
- рвота;
- головная боль;
- бессонница;
- кожные покраснения и боль в месте укола.
Случаев передозировки препаратом не выявлено.
Антиандрогены
Это препараты периферического действия, которые блокируют продукцию мужских гормонов надпочечниками. Стоит отметить, что действующие компоненты антиандрогенов вызывают минимум побочных эффектов в сравнении с другими препаратами, используемыми при лечении посредством гормонотерапии. Однако эффективность данных средств снижается, если рак предстательной железы начинает распространяться в ближайшие органы и ткани.
Первичный эффект от использования в сочетании с агонистами ЛГРГ – это сильнейшее увеличение уровня тестостерона в организме, что приводит к росту предстательной железы в размерах и усложнению мочеиспускательного процесса. Если рак простаты метастазировал в костную ткань, то использование антиандрогенов усиливает болевой синдром в костях, повышает риск получения травмы, перелома или ущемления нервных окончаний.
Если же проводить гормонотерапию попеременно, сначала используя антиандрогенные медикаменты, а затем переходя на агонисты ЛГРГ, то количество побочных эффектов уменьшится. Как показывает практика, если от использования антиандрогенов нет эффекта, то временное прекращение лечения способствует улучшению самочувствия пациента. Медицинская терминология определяет для такого состояния название «андрогенное отторжение».
Эстрогены
Синтетически выведенный гормон эстроген (он является сугубо женским) может быть использован в гормонотерапии при лечении у мужчин рака предстательной железы. Снижение уровня тестостерона в этом случае происходит за счет принудительного выделения лютеинизирующего вещества гипоталамусом. Даже при допустимой дозировке в 3-5 мг эстрогеносодержащие препараты провоцируют образование хронических патологий сердечно-сосудистой системы, а также увеличивают риск сердечного приступа.
В качестве защитной меры для организма пациента в процессе лечения медики снижают дозировку до суточного приёма в 1 мг. Но при этом уже через 6-12 месяцев тестостерон вновь начинает накапливаться в организме, что сводит борьбу с раком предстательной железы на нет, если положительный эффект от проводимого лечения не был достигнут ранее.
Орхиэктомия
Если всё же врач прибегает к использованию орхиэктомии, то проводится оперативное вмешательство с иссечением яичек. На их место для сохранения эстетичности в мошонку могут быть помещены искусственные заменители (имплантаты). Подобная операция эффективно уменьшает уровень тестостерона в организме. Вся процедура занимает около 1,5 часа и небольшого реабилитационного периода вплоть до снятия швов со сделанных ранее надрезов. При всей радикальности операции у неё те же побочные эффекты, что и агонистов ЛГРГ.
Однако, как уже было сказано ранее, оперативное вмешательство – это не безальтернативный вариант. Современные медикаментозные подходы к лечению поражения предстательной железы достаточно эффективны. От них отказываются в случае нехватки финансов или продолжительного отсутствия положительных результатов. Также орхиэктомия назначается пожилым пациентам, которые не могут посещать медкабинет с целью проведения гормональной терапии (введения препаратов по графику).
Сочетанная блокировка андрогенов
Гормональная терапия при раке, проводимая по этому принципу, заключается в одновременном приёме медикаментов, воздействующих на мозговую активность и периферически на функционал надпочечников. Тестостерон не только перестаёт вырабатываться, но и прекращает действовать непосредственно в простате. Однако количество побочных эффектов от такого метода лечения превышает его положительные качества. Выраженными проявлениями зачастую являются: отсутствие сексуального желания, импотенция, понос, тошнота, дисфункция печени.
Общие побочные эффекты гормональной терапии
Помимо того, что у конкретных методов имеются собственные недостатки, стоит указать на те проявления, которые могут формироваться при приёме любых медикаментов. К ним относятся:
- чувство повышенной температуры тела, сменяющееся ощущением озноба;
- различный уровень снижения сексуального желания и нарушения потенции вплоть до полной её потери;
- развитие сахарного диабета;
- нарушение работы ЖКТ;
- дестабилизация памяти;
- слабость и вялость;
- ожирение;
- риск формирования тромбофлебита;
- остеопороз с возможными беспричинными механическими повреждениями вплоть до переломов;
- нарушенные обмен веществ и метаболизм, ведущие к наращиванию объемов жировой ткани и уменьшению мышечной массы;
- негативное воздействие на сердечно-сосудистую систему с появлением риска приступов и скачками давления.
Однако столь широкий перечень побочных эффектов проявляется в полном объеме крайне редко. Грамотно спланированный процесс лечения, построенный на использовании оптимальных медикаментозных средств, имеет предельно высокую эффективность и даёт положительные результаты в борьбе со злокачественной опухолью. Однако полного выздоровления посредством терапии добиться крайне сложно, если быть точнее, то она должна применяться в комплексе с другими современными методами лечения.
Зачастую гормональную терапию используют для замедления интенсивности развития онкологического образования. Она необходима для контроля над онкологической патологией и сохранения привычного режима жизнедеятельности пациента. С помощью терапии можно повышать эффективность других методов, либо просто продлевать срок жизни для мужчины, чей клинический случай является бесперспективным в ракурсе полного выздоровления.
Прогноз и оценка эффективности метода
Когда онкологическое поражение только диагностируется, прогноз может быть рассчитан исходя из результатов дифференцирования выявленного новообразования (злокачественное или доброкачественное) и определения стадии его развития. Для мужчин с опухолью М1 (1-2 стадия) уровень выживаемости составляет от 28 до 53 месяцев. Для малой доли пациентов (7%), прошедших курс терапии при раке простаты, он составляет более 10 лет.
Важно! «Уровень выживаемости» – это не термин, который становится приговором. Это срок, который прошел с момента прохождения лечебного курса конкретным пациентом. По истечению данного срока он был снят с учета, потому в историю болезни записывается обозримый период жизни.
Прогнозировать перспективы развития опухоли и лечебного воздействия на неё можно, основываясь на следующие показатели:
- постоянно контролируемый уровень ПСА;
- баллы по шкале Глисона;
- интенсивность метастазирования в другие органы и ткани;
- наличие симптоматики, связанной с поражением костной ткани.
В случае местно-распространенного развития рака выживаемость составляет более 10 лет.
Именно уровень ПСА является контрольным значением. Нормальным уровнем его понижения спустя 1,5-2 месяца после того, как было начато гормональное лечение рака предстательной железы, является значение в 1/10 нг/мл. Однако и при уровне в 5/10 нг/мл можно рассчитывать на благоприятный прогноз. Помимо контроля за уровнем ПСА многое зависит от агрессивности злокачественного образования и схематики воздействия метастазов на организм пациента.
Профилактические меры
Завершение лечебного курса – это не последняя стадия борьбы с заболеванием. В случае со злокачественными опухолями необходимо предотвращать возможный рецидив, контролируя каждый свой шаг вне стен медицинского учреждения. К набору профилактических мероприятий, которые назначаются мужчинам, прошедшим один из вышеперечисленных лечебных курсов, относятся:
- Сбалансированная диета. Ранее говорилось о необходимости снижения объемов употребления жирной пищи. Также рекомендуется максимально отказаться от соли и различных специй.
- Витамины и минералы. Ежедневное меню пациента должно пополниться овощами, фруктами, молочной продукцией. Следует прибегнуть к дроблению пищи и употреблению её мелкими порциями, но при этом увеличить количество приёмов в течение дня. Потеря или снижение аппетита не должны становиться причиной отказа от питания. Установленный режим необходимо соблюдать на постоянной основе.
- Для предотвращения образования остеопороза медики назначают витаминсодержащие продукты и препараты – пациенту крайне необходимы кальций и витамин D. Многие специалисты самостоятельно разрабатывают оптимальный рацион, дополняя его набором медикаментов профилактической направленности.
- Отказ от вредных привычек. Курение и употребление алкоголя должны стать табу для пациента и, желательно, его ближайшего круга общения.
- Также необходимо исключить употребление кофеиносодержащих напитков.
- Должен быть установлен четкий режим дня с регулярным отдыхом и прогулками на свежем воздухе, а также почасовым приёмом пищи.
- Любые физические упражнения должны проводиться без перенапряжения и только после реабилитационного периода, если борьба с раковым образованием осуществлялась посредством хирургического вмешательства.
- Во время прогулок желательно передвигаться пешком, постоянно увеличивая преодолеваемое в течение дня расстояние.
- Ежедневно необходимо выпить 2 литра жидкости.
Мужчина также должен быть ограждён от стресса и нервного перенапряжения. Осторожность в целях предотвращения механических повреждений также должна стать ключевым принципом жизнедеятельности.
Обращение в Центр эндоваскулярной хирургии
Медицинский центр профессора Капранова – это профильное учреждение, где помощь может получить любой онкобольной. Обращение к нашим специалистам гарантирует вам качественную диагностику с точным дифференцированием и определением стадии развития опухоли. Врачи центра находят индивидуальный подход к каждому пациенту, формируя оптимальный план лечебных курсов. При этом хирургическое вмешательство не назначается никогда, если существует возможность альтернативного подхода к борьбе с раковым образованием.
Изучите внимательно наш сайт, ознакомившись с ключевыми особенностями работы центра. Прочитайте и другие статьи, чтобы узнать о методах онкомедицины. Имейте представление о наших возможностях. Многое о нас можно узнать из отзывов других пациентов, прошедших лечебные курсы у медиков центра. Можно оставить собственный комментарий, если у вас уже сложилось впечатление о нас.
Ответственность и профессионализм – это лишь малая часть достоинств наших врачей и медперсонала. Всем обратившимся гарантируются выгодные условия и комфорт пребывания в центре. Будьте здоровы, а мы вам в этом поможем, исходя из особенностей и потребностей каждого пациента!
Основные направления деятельности центра эндоваскулярной хирургии а также другие популярные материалы:
Эмболизация маточных артерий в гинекологии
ЭМА в Москве
Эмболизация сосудов аденомы простаты

Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине