Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций В современной онкомедицине активно используют химиотерапию при раке различных форм (в целях лечения или приостановления развития опухолей). Этот метод является комплексным применением медикаментов, преимущественно направленных на уничтожение или блокировку активного размножения раковых клеток. Используются специализированные препараты и при раке молочной железы (РМЖ).
Continue reading Рак молочной железы химиотерапия до операции

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Сегодня химиотерапию считают одним из основных медицинских методов борьбы со злокачественными опухолями. Это комплексное медикаментозное воздействие на растущие и размножающиеся раковые клетки. Целью проводимых процедур является замедление роста клеток и опухолей, либо их полное уничтожение. Назначается курс химиотерапии исключительно профильным специалистом. Детальнее об особенностях химиотерапии и её назначении жителям и гостям Москвы можно узнать в этом материале.
Continue reading Курс химиотерапии в Москве
Стентирование пищевода относится к малоинвазивному методу, который позволяет восстановить просвет в пищеводе, когда произошло сужение. Данная процедура чаще всего необходима при наличии онкологических новообразований в пищеводе или желудочно-кишечном тракте.
- Зачем требуется стентирование и есть ли противопоказания?
- Как происходит стентирование пищевода?
- Чему способствует проведение химиотерапии
- В каких формах проводят химиотерапию
- Эффективные препараты против рака груди
- Как проводят химиотерапию у пациенток с раком молочной железы
- Стоимость лечения рака молочной железы в Медицинском Центре Эндоваскулярной Хирургии
- Когда показана процедура стентирования пищевода?
- Как осуществляется стентирование пищевода?
- Осложнения после стентирования и реабилитация?
- Описание метода
- Отличия адъювантной химиотерапии от неоадъювантной
- Показания и противопоказания к адъювантной химиотерапии
- Побочные эффекты
- Преимущества лечения в Центре Эндоваскулярной Хирургии
- Механизм развития варикоцеле
- Последствия варикоцеле
- Методы лечения варикоцеле
- Преимущества эмболизации:
- Общие сведения о заболевании
- Что представляют собой миоматозные узлы?
- Классификация образований
- Почему женщины страдают миомой?
- Симптомы миомы матки
- Осложнения образования матки
- Диагностика образований матки
- Лечение образования матки: консервативная терапия, операции
- ЭМА. Органосохраняющие операции по поводу миомы
- Успешное лечение миомы матки в Центре Эндоваскулярной хирургии проф. Капранова
- Этапы проведения эмболизации маточных артерий
- Преимущества ЭМА
- Стоимость хирургических операций:
- Миома матки — инновационная методика лечения
- Актуальность вмешательства
- Коронарное стентирование: особенности метода
- Диагностика
- Методика выполнения операции
- Как осуществляется реабилитация?
- Требуется ли специальное лечение?
- Особенности операций в центре эндоваскулярной хирургии проф. Капранова
- От чего зависит стоимость лечения?
- Послеоперационный период вмешательства: как проходит в клинике?
- Как проходит реабилитация после операции по поводу аденомы простаты дома?
- Возможны ли опасные осложнения после вмешательства?
- Преимущества и результаты ЭАП
- Особенности проведения вмешательства у доктора Капранова
- Список использованной литературы:
- Заболевания простаты, требующие хирургического вмешательства
- В каких случаях обязательно проводится операция по удалению аденомы простаты?
- Всегда ли проводится хирургическое вмешательство?
- Как проводится предварительное обследование предстательной железы, от чего зависит его цена? Сколько стоит весь процесс лечения
- Аденома простаты: виды хирургических вмешательств
- Преимущества проведения ЭПА в центре эндоваскулярной хирургии профессора С. А. Капранова
- От чего зависит цена операции на предстательной железе?
- Список использованной литературы:
- Особенности аденомы простаты
- Почему возникает аденома простаты?
- Операция по удалению пораженной простаты с применением различных методик
- Устранение аденомы простаты в ходе эндоваскулярной операции
- Особенности вмешательства в клинике профессора Капранова
- Список использованной литературы:
- Гепатологическая классификация и общая медицинская информация
- Всё о доброкачественных образованиях
- Симптоматика
- О признаках, списке причин и излечении злокачественных образований
- Симптоматика
- Обращение в Центр эндоваскулярной хирургии
- Стоимость операции:
- Список использованной литературы:
Зачем требуется стентирование и есть ли противопоказания?
Когда поставлен диагноз рак пищевода, то самым опасным клиническим симптомом является дисфагия. Это состояние представляет собой затруднение глотания, оно блокирует продвижение твердой пищи, жидкости от глотки к желудку. Продолжительная дисфагия может привести к острой пневмонии, другим хроническим заболеваниям легких, неадекватному питанию и потере массы.
Дисфагия трудно переносится пациентами, особенно это касается моральной стороны. На поздней стадии онкологических заболеваний сделать операцию почти невозможно. Кроме того, не удастся убрать сужение операцией. В такой ситуации стентирование пищевода это оптимальный малоизвазивный метод. Процедура назначается при:
- послеоперационных рецидивах;
- сужении просвета, спровоцированном опухолью;
- перфорациях в этой области;
- доброкачественных стриктурах;
- трахеоэзофагеальных свищах.
Проводить стентирование пищевода можно не каждому пациенту. Операция противопоказана пациентам в тяжелом состоянии, если химиотерапия проводилась 3-6 недель назад, при высоких стенозах, при симптомах тяжелой обструкции желудка, гипокоагуляции, тромбоцитопении.
Как происходит стентирование пищевода?
Процедура стентирования пищевода предусматривает введение стента – металлического каркаса, который имеет форму цилиндра. В ходе операции его продвигают сложенным в область сужения и после расправляют. При помощи значительной радикальной жесткости он играет роль каркаса и позволяет восстановить просвет. Стентирование осуществляется следующим образом:
- Изначально в полость пищевода помещаются катетер и проводник, которые доводятся до двенадцатиперстной кишки для максимально устойчивой позиции.
- Затем жесткий проводник ставится на месте мягкого.
- Чтобы сделать предилатацию суженной области применяют баллон длиной 15 мм, содержащий контрастное вещество.
- После происходит введение стента под флюороскопическим наблюдением. Его длина должна перекрывать суженную область +3 см с каждой стороны. Порядка 60% длины стента должно размещаться над серединой сужения для минимизации риска смещения.
Во время операции пациент находится под седацией и местным обезболивающим, в некоторых ситуациях может использоваться местный наркоз. Полное раскрытие стента наблюдается спустя 2-5 суток после процедуры. Как правило, стентирование в большинстве случаев происходит успешно и без осложнений. Пациенты сразу ощущают улучшение состояния и могут вернуться к нормальному рациону питания и образу жизни. Время, потраченное на установку каркаса, зависит от расположения сужения и типа стента, зачастую это занимает 15-45 минут.
Цены на стентирование могут существенно отличаться в зависимости от выбранной клиники и какой используется стент. В пищевод могут ставиться пластиковые стенды, что сделает процедуру существенно дешевле. Наиболее качественными являются стенты со смешанной конструкцией – они не покрыты на краях и покрыты по центру. Они не прорастают опухолью по истечению времени и имеют меньшую склонность к миграции. Сейчас за счет использования саморазрушающихся стентов процедуры наименее опасны для здоровья пациентов. Существенно снизился риск кровотечения или появления перфораций.

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Рак легких – это самое распространенное заболевание злокачественной природы по всему миру, и самая распространенная причина смертей среди онкологии. Ему свойственно довольно скрытое течение и ранее метастазирование. Как указывает статистика, ежегодно по всему миру регистрируется порядка одного миллиона пациентов, у которых выявлена данная онкология. При этом данные выживаемости неутешительные: только 4 из 10 удается выжить.
Continue reading Онкология легких лечение
Под химиотерапией подразумевают эффективный подход к лечению рака груди, позволяющий полностью разрушать онкообразования. Метод применяется в качестве основного способа сохранения молочной железы или становится эффективным дополнением к другим видам воздействия. Применение химиотерапии при раке молочной железы позволяет на 25-30 % снизить риск рецидива и продлить жизнь пациенток.
Чему способствует проведение химиотерапии
Такое заболевание, как рак молочной железы требует применения высокоэффективных лекарственных препаратов. Благодаря назначению современных медикаментов удается:
- устранить негативные симптомы рака;
- сократить размеры раковой опухоли;
- избежать появления метастазов в молочной железе и за ее пределами;
- улучшить самочувствие женщины;
- повысить качество жизни пациентки;
- увеличить шансы на выздоровление.
При проведении хирургической операции в области молочной железы метод способствует полному удалению опухоли. Используя химиотерапию, также удается улучшить состояние лимфатических узлов, затронутых раком, и восстановить их нормальную работу.
В каких формах проводят химиотерапию
Существует несколько разновидностей лечения молочной железы, основанного на применении специальных противораковых препаратов. Далее описаны виды химиотерапии, широко применяемые в лечении женщин с раком молочной железы:
| Таргетная терапия рака молочной железы | Подразумевает применение препаратов с низкой степенью токсичности, неспособных повреждать здоровые ткани молочной железы. Обеспечивает эффективное воздействие на молекулярном уровне, позволяет остановить рост опухоли. |
| Неоадъювантная | Такую химиотерапию проводят перед оперированием пациенток с раком. Лечение способствует уменьшению размеров новообразования, помогает спасти и сохранить участки грудной железы, не затронутые патологическим процессом. |
| Адъювантная | Данную химиотерапию при раке молочной железы осуществляют после хирургического вмешательства. Назначаемые медикаменты разрушают остатки больных клеток и позволяют предупредить появление новых. |
| Гипертермическая | Приобретает актуальность при выявлении крупной опухоли молочной железы. Основной принцип лечения заключается в воздействии на онкообразование при высоких температурах. |
| Паллиативная | Обеспечивает улучшение при наличии неблагоприятного прогноза. Помогает снять боль и продлить жизнь пациенток с онкологией молочной железы. |
| Индукционная терапия рака молочной железы | Становится необходимой при невозможности удаления новообразования. В первую очередь индукционную химиотерапию рекомендуют пациенткам с крупными уплотнениями в грудных железах. |
Химиотерапию, назначаемую женщинам с подтвержденным раком молочной железы, также различают по другому принципу. При этом за основу берутся различные цвета.
Красная терапия считается наиболее интенсивной, желтая способствует подготовке к оперированию молочной железы, синяя имеет низкий уровень токсичности. Белая разновидность применяется для вспомогательного лечения рака.
Эффективные препараты против рака груди
Онкологические образования, выявляемые в грудной железе, обладают чувствительностью к разным группам препаратов:
- Антиметаболитам. Такие лекарства проникают глубоко в структуру раковой клетки, и постепенно разрушают ее. Группу средств от рака молочной железы представляют Гемцитабин, 5-фторурацил.
- Алкилирующим цитостатикам. Способствуют разрушению белков ДНК и уничтожению онкообразования. К подобным препаратам принадлежат Циклофосфамид, Мелфалан.
- Антрациклинам – цитотоксическими антибиотикам, уничтожающим уплотнение в молочной железе. В данную категорию входят Доксорубицин, Эпирубицин.
- Препаратам платины, угнетающим процессы синтеза нуклеиновых кислотных элементов. В химиотерапию часто включают Карбоплатин и его производные
- Таксанам, останавливающим рост уплотнений в молочной железе. К числу наиболее действенных лекарств против рака относится Абраксан.
- Гормональным средствам, способным противостоять слиянию рецепторов тканей опухоли и гормонов. Излечению онкологии молочной железы способствуют Тамоксифен, Торемифен.
Дополнительное воздействие обеспечивают растительные алкалоиды, применяемые при раке молочной железы в комплексе с основными препаратами – Доцетаксел, Виндезин, Винбластин.
Как проводят химиотерапию у пациенток с раком молочной железы
Лечению молочной железы обязательно предшествует подготовка. Пациентка получает информацию о каждом из применяемых медикаментов, знакомится с перечнем возможных побочных эффектов.
Прежде чем назначить химиотерапию при раке молочной железы, специалист проводит тщательную диагностику, изучает персональные особенности женщины. Обследование также включает в себя:
- общий, биохимический анализ крови;
- коагулограмму.
Чтобы уточнить состояние пациентки с раком молочной железы, необходимы дополнительные процедуры. Женщине, готовящейся проходить химиотерапию, измеряют АД, частоту пульса, t тела.
Дальнейшее лечение рака молочной железы может иметь разные варианты (моно-, полихимиотерапия). Назначенные лекарства применяются двумя основными способами – пероральным или инъекционным. Доктор, назначивший химиотерапию, консультирует женщин с онкологией грудных желез относительно правильного рациона и образа жизни.
Химиотерапию проводят курсами, длительность которых индивидуальна. В этот период необходимо периодически проходить обследование молочной железы.
В некоторых случаях женщине с раком молочной железы требуется пребывать в стационаре, под постоянным наблюдением медперсонала.
Стоимость лечения рака молочной железы в Медицинском Центре Эндоваскулярной Хирургии
Обратившись в МЦ профессора С.А. Капранова, Вы сможете пройти качественную химиотерапию, цена которой станет одной из самых доступных в Москве. В клинике работают опытные врачи, выполняющие успешное лечение онкологии грудной железы. Все применяемые препараты на 100 % оригинальны, и обеспечивают высокие результаты химиотерапии.
Точно узнать, сколько будет стоить лечение, удастся во время беседы с нашим онкологом. Помимо приемлемой стоимости терапии молочной железы, клиентам клиники обеспечены:
- детальная диагностика, проводимая при помощи новейшего оборудования;
- индивидуальный план химиотерапии при раке молочной железы;
- тактичное, внимательное отношение медперсонала;
- ускоренное восстановление после медикаментозного курса по поводу рака молочной железы.
Проходя лечение молочной железы у нас, удастся сэкономить материальные средства и время. Мы гарантируем медицинское обслуживание европейского уровня и отсутствие очередей.
Медицинский Центр Эндоваскулярной Хирургии проводит лечение молочной железы в соответствии с передовыми мировыми стандартами, и оснащен всем необходимым для эффективной борьбы с раком. При клинике имеется стационар, где химиотерапию проводят в палатах повышенной комфортности.
Довольно часто во время лечения новообразований пищевода доброкачественной и злокачественной природы назначается процедура стентирования. Без проведения подобной операции больной не сможет нормально есть, что негативно сказывается на его общем самочувствии. Введение жесткого каркаса – стента дает возможность нормализировать просвет пищевода и гарантирует оптимальное продвижение пищи.
Пищевод предстает в форме полой трубки. Снижение проходимости провоцирует нарушение продвижения еды в желудок. При локальном сужении, специалисты, чтобы восстановить проходимость, ставят специальный раскрывающийся каркас в форме цилиндра – стент. Установка каркаса при диагностированном раке пищевода – это щадящая, бескровная процедура, которая позволяет восстановить проходимость пищи на пораженных участках.
Когда показана процедура стентирования пищевода?
Процедура по стентированию осуществляется в тех ситуациях, когда нарушена проходимость пищевода. Подобное состояние бывает результатом развития сопутствующих болезней. Зачастую данная малоинвазивная методика используется в следующих ситуациях:
- уменьшение просвета при растущем раке пищевода или же вследствие увеличения доброкачественного образования;
- неопухолевые стриктуры пищевода – могут возникать из-за термических или химических ожогов;
- возникновение опухолей средостения и в грудной клетке, которые могут сдавливать полую трубку и препятствовать продвижению пищи;
- сужение просвета из-за прочих хирургических вмешательств на данном органе.
Для каждого больного в индивидуальном порядке определяется целесообразность в стентировании пищевода. Чаще всего у больных с показаниями к данной процедуре есть и прочие сопутствующие заболевания, которые следует учитывать. Кроме того, за счет стентирования удается существенно повысить качество жизни, поэтому перечень противопоказаний к манипуляции минимален.
Перед установкой стента необходимо пройти обследование. Чтобы точно установить диагноз, уточнить протяженность новообразования требуется сделать рентгеноскопию с контрастным веществом и эндоскопическую диагностику с биопсией тканей. Для определения стадии злокачественности опухоли и оценки ее операбельности пациент должен пройти УЗИ, МРТ и КТ.
Как осуществляется стентирование пищевода?
При стентировании пищевода врачи используют каркасы, сделанные их титанового или никелевого сплава. Каркас снаружи и с внутренней стороны покрывается биологически инертной пленкой. Она бывает полиэтиленовая, силиконовая, фторопластная или полиэстерная. Длина протеза может варьироваться 6-17 см. При раке пищевода специалисты устанавливают следующие разновидности имплантов:
- стенд с наибольшей гибкостью;
- с нитью для возможности извлечения;
- протез, у которого есть противорефлюксный клапан.
Процедура стентирования может осуществляться с предварительной дилатацией пищевода или же без расширения. Если же перед установкой стента не делается предварительное расширение за счет баллона и после процедуры во время рентгенологического исследования, то доставочное устройство импланта не используется.
Следующий метод по стентированию заключается в том, что процедура проводится под рентгенологическом контролем с использованием эндоскопа. Этот метод показан при неправильной форме пораженного злокачественным новообразованием участка пищевода. При стентировании достаточно редко используется мануальный контроль. Перед установкой импланта врач делает разметку области, где будет происходить раскрытие. Для этого используется несколько способов:
- установка танталовых клип;
- введение рентгеноконтрастного вещества в область, где планируется процедура;
- контроль ближайшего конца стента за счет эндоскопа;
- фиксирование контрастных меток на коже грудной клетки.
Стент с использованием специального проводника в сложенном виде продвигается к суженному участку пищевода. За счет специального устройства происходит раскрытие импланта, извлекается проводник. Каркас в полной мере расправится только спустя 2-5 дней после процедуры.
Спустя пару часов после стентирования пациенты могут пить холодное питье. Полное раскрытие импланта происходит через 24-72 часа, это определяется за счет обзорной рентгеноскопии, оценить положение можно при помощи рентгенографии с контрастом. Если внутри пищевода стент находится в нормальном положении, то больному разрешается прием еды в полужидком и кашицеобразном виде. В дальнейшем больным советуется дробное питание кашицеобразной пищей, при этом каждый прием еды должен заканчиваться питьем теплой чистой воды, чтобы промыть имплант.
После установки стента в полости пищевода, практически каждый пациент сталкивается с болевыми ощущениями в области грудной клетки, но постоянные боли остаются только у 10-15% больных. Наиболее сильные боли возникают при установке стента большого диаметра, или расширении высоких стриктур. Практически каждый больной, перенесший стентирование пищевода, отмечает наличие чувства дискомфорта и ощущение давления за грудной клеткой после установки импланта, поэтому первые 3 дня после манипуляции прописываются ненаркотические анальгетики.
Осложнения после стентирования и реабилитация?
Как и после любой другой медицинской процедуре, при стентировании пищевода возможны риски. За счет грамотной подготовки и использования современного оснащения вероятность осложнений можно снизить к минимуму, но это не позволяет исключить их полностью. Самыми распространенными осложнениями, развивающимися после процедуры в разный временной промежуток, являются:
- кровотечение – особенно из-за травмирования разрушающегося рака пищевода или желудка;
- миграция импланта – данное осложнение часто встречается, если размеры конструкции не соответствуют опухоли;
- возникновение перфорации стенок пищевода;
- развитие дисфагии – проблем с глотанием пищи и жидкости;
- возникновение гастроэзофагеального рефлюксного заболевания;
- пищеводно-респираторные свищи, при наличии которых пищевод сообщается с бронхами и трахеей.
Ранние признаки осложнений в форме перфорации, кровотечения, лихорадочного состояния, аспирации или свищей – проявляются у 10-20% пациентов. Летальные исходы после процедуры очень редки, зачастую обусловлены аспирацией или возникновением профузного кровотечения.
В редких ситуациях может потребоваться удаление стента из-за сильного болевого синдрома. После процедуры пациентам рекомендуется употреблять пищу в жидком или полужидком виде, постепенно переходя к привычному питанию. Необходимо ограничить употребление спиртного и курение. Чтобы облегчить продвижение еды по пищеводу, есть следует только в вертикальном (сидячем) положении маленькими порциями. Для предотвращения рефлюкс-эзофагита, когда содержимое желудка продвигается в обратном направлении, необходимо оставаться сидя минимум 2 часа после принятия пищи, также во время сна головной конец кровати требуется приподнимать на 30-40 градусов.

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Атеросклероз нижних конечностей – заболевание, которое поражает элементы кровеносной системы, вызывая необратимые изменения их структуры. В запущенных случаях патологии возникает гангрена – отмирание тканей, связанное с нарушением кровотока и требующее ампутации пораженной ноги. Курс лечения атеросклероза сосудов нижних конечностей требует комплексного подхода: соблюдения диеты, коррекции веса, приема лекарств и витаминов.
Continue reading Атеросклероз сосудов нижних конечностей лечение препараты
Адъювантная химиотерапия – один из способов лечения онкологических заболеваний, суть которого заключается в применении препаратов-цитостатиков, уничтожающих злокачественные клетки. Такой метод применяют после хирургического удаления первичного очага опухоли, иногда – после первичной лучевой терапии. Используемые при химиотерапии лекарственные средства замедляют прогрессирование рака, но при этом агрессивно воздействуют на здоровые клетки организма. Это выражается в побочных реакциях. Необходимо отличать неоадъювантную химиотерапию от послеоперационной.
Описание метода
Адъювантную терапию рассматривают в качестве профилактики рецидива онкологического заболевания после операции по удалению злокачественного новообразования. Пациенту вводят специальные препараты – яды с мощным цитостатическим действием. Они подавляют оставшиеся отдаленные раковые клетки, сохранившиеся в лимфатических узлах и других структурах, и предотвращают их повторное образование.
Цитостатики, применяемые при химиотерапии, – широкая группа препаратов, действие которых направлено на частичное или полное угнетение процесса деления быстро распространяющихся раковых клеток. Эти средства также обладают иммунодепрессивным действием.
Химиотерапию проводят в условиях стационара, в течение трех и более месяцев, курсами с перерывами. Это необходимо, поскольку цитостатики оказывают токсическое действие на весь организм. Введение цитостатических препаратов начинают в ближайшие дни после хирургического удаления опухоли.
Используемые при химиотерапии лекарственные средства воздействуют на уровне ДНК: их молекулы внедряются в цепь нуклидов, разрывая ее и не позволяя злокачественной клетке делиться. Обычно такие лекарственные средства выпускают в жидкой форме для внутривенного введения. Этот способ позволяет быстрее достичь терапевтического эффекта.
Химиотерапию могут комбинировать с другими методами лечения: облучением, применением таргетных препаратов.
Отличия адъювантной химиотерапии от неоадъювантной
Неоадъювантная химиотерапия проводится перед хирургическим удалением злокачественной опухоли, если ее размеры не позволяют сразу приступить к резекции. Курс лечения длится 2-3 месяца. Основная цель химиотерапии такого вида – уменьшение объема новообразования. Также с помощью этого метода определяют степень чувствительности новообразования к конкретным цитостатикам.
С помощью неоадъювантной терапии удается сократить объем хирургического вмешательства. Например, при лечении рака молочной железы неоадъювантная химиотерапия позволит избежать радикальной мастэктомии (удаления всей груди) и ограничиться лампэктомией – щадящим хирургическим вмешательством, при котором удаляют только новообразование и окружающие его ткани.
Если это целесообразно, химиотерапию назначают как перед, так и после радикальной операции.
Показания и противопоказания к адъювантной химиотерапии
Неоадъювантную или адъювантную химиотерапию назначают, исходя из состояния пациента. Специалист оценивает, позволяет ли оно перенести курс лечения. Выбор конкретного препарата зависит от типа злокачественной опухоли и ее чувствительности к цитостатикам. Некоторые виды рака не требуют химиотерапии. Например, новообразования кожи – базалиомы – не провоцируют образования метастаз и потому не требуют введения цитостатиков.
Проведение послеоперационной химиотерапии показано при:
- раке молочной железы;
- нефробластоме;
- лимфомах;
- медуллобластоме;
- бронхогенной карциноме;
- рабдомиосаркоме;
- злокачественных опухолях яичников у женщин и яичек – у мужчин;
- остеогенной саркоме;
- колоректальном раке;
- лейкозах.
Перед тем, как назначить химиотерапию, пациенту назначают ряд исследований. Это:
- анализ на онкомаркеры;
- рентгенография;
- УЗИ;
- компьютерная или магнитно-резонансная томография.
При химиотерапии в случаях, когда у пациента не был выявлен вторичный очаг раковых клеток, отмечено увеличение продолжительности жизни на 7%. Прием цитостатиков на фоне наличия метастаз позволяет снизить летальность на 26%.
Адъювантная химиотерапия имеет ряд противопоказаний, так как оказывает агрессивное воздействие на клетки организма, не пораженные опухолью. К ним относятся:
- тяжелые патологии почек и печени;
- камни в желчном пузыре;
- вес тела менее 40 кг;
- хронические воспалительные процессы в организме, не поддающиеся лечению;
- общее неудовлетворительное состояние больного;
- кровоизлияния в мозг;
- заболевания сердца на фоне перенесенных инсультов или инфарктов.
Относительные противопоказания к проведению химиотерапии – низкий уровень гемоглобина, повышенное содержание лейкоцитов и пониженное – тромбоцитов.
Побочные эффекты
Адъювантная химиотерапия, направленная на предотвращение рецидива рака, вызывает ряд побочных реакций организма. Наиболее распространенными являются:
- анемия, вызванная уменьшением числа эритроцитов и проявляющаяся в хронической усталости, бледности кожи, сильной слабости, головокружениях, одышке;
- тошнота и рвота, кишечные расстройства;
- снижение веса;
- отсутствие аппетита;
- отечность тканей;
- нарушение сна;
- выпадение волос;
- боли в суставах и мышцах;
- нарушение репродуктивной функции.
Восстановление организма после химиотерапии может продолжаться от нескольких месяцев до нескольких лет. Все зависит от индивидуальных особенностей организма.
Преимущества лечения в Центре Эндоваскулярной Хирургии
Если вы столкнулись с онкологическим заболеванием и вам назначена неоадъювантная химиотерапия, не спешите опускать руки. Этот современный метод сегодня дает высокую эффективность в лечении злокачественных опухолей. В Центре Эндоваскулярной Хирургии профессора Капранова работают специалисты, которые в полном объеме окажут помощь, в которой вы нуждаетесь. Мы проведем послеоперационную или неоадъювантную химиотерапию по индивидуальной схеме.
Послеоперационная или неоадъвантная химиотерапия проводятся под строгим контролем врачей, отслеживающих малейшие изменения в состоянии пациента.
Наши сотрудники гарантируют:
- Быстрое и удобное для больного обследование.
- Комфортную госпитализацию.
- Современные эффективные способы оперативного лечения.
Обращаясь в Медицинский Центр Эндоваскулярной Хирургии, вы можете рассчитывать на квалифицированное обслуживание. Благополучие и здоровье пациента для нас – прежде всего.

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Химиотерапия рака яичников назначается практически при каждом случае возникновения онкологии, но изначально ставится вопрос о хирургическом вмешательстве. Лечение предполагает большую операцию – удаление двух яичников, а также эктомия матки вместе с трубами и большого сальника, который покрывает органы в брюшной полости. Подобная операция называется циторедуктивной – вырезаются все выявленные опухолевые узлы. Если невозможно удалить новообразования полностью, то ограничиваются частичной эктомией, что существенно способствует дальнейшему лечению.
Continue reading Химиотерапия при раке яичника

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Рак простаты – это одно из часто встречающихся злокачественных новообразований у мужчин, его показатели дают фору раку желудка и легких. Continue reading Лечение рака простаты в Москве

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операцийВарикоцеле представляет собой патологический процесс, вызывающий варикозное расширение вен около яичка и в области семенного канатика. Заболевание считается одной из основных причин мужского бесплодия, и требует своевременного лечения под контролем опытного врача.
Continue reading Варикоцеле у мужчин лечение

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Ишемическая болезнь сердца (ИБС) провоцирует кислородное голодание миокарда. Патология развивается на фоне уменьшения либо прекращения поступления к сердечной мышце артериальной крови. Её основой является патологический процесс, затрагивающий коронарные артерии.
Continue reading Ишемическая болезнь сердца лечение

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Использование таргетной терапии в онкологии – это инновационный подход, исследуемый и модифицируемый около полувека. Изначально не было понятия «таргетный», имелось слабое представление про рак, а сам эффект от лечения оценить было невозможно. Потом появились гормональные препараты и некоторое понимание механизмов точечного воздействия на клетки рака. В XXI веке таргетная терапия вошла в онкомедицину как действенный метод лечения, подкреплённый научной аргументацией. Continue reading Таргетная терапия в онкологии

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Статистические сведения указывают на то, что рак предстательной железы является наиболее часто встречающимся среди мужчин. Причем уровень заболеваемости этой формой рака в каждой стране варьируется, лишь исходя из оснащенности медицинских учреждений. Слаборазвитые государства не имеют возможности диагностировать данную опухоль, но обнаруживают её в организме мужчины уже после смерти. Выходит так, что выраженной симптоматикой рак простаты при жизни больного себя не проявлял.
Continue reading Химиотерапия при раке простаты

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Рак – проблема XXI века, заболевание, недостаточно изученное для того, чтобы гарантировать стопроцентный положительный результат (полное излечение) кому-либо из пациентов клиник. Печальная статистика, указывающая на ежегодный рост количества пациентов, со злокачественными опухолями, локализованными в различных системах и органах, подкрепляется неблагоприятными условиями жизни, обилием вредных привычек, распространённостью инфекционных заболеваний, провоцирующих рак, и т.д. Continue reading Лечение онкологии в Москве

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Рак предстательной железы – это злокачественная опухоль, локализованная в пределах простаты. Данная железа имеется исключительно в мужском организме, а поражающее её онкологическое заболевание признано одним из самых летальных среди прочих злокачественных образований.
Continue reading Рак простаты 2 стадия операция

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Формирование злокачественной опухоли в предстательной железе – это один из самых страшных онкологических процессов для мужчин. Поражение простаты занимает 2-3 место по уровню летальности наряду с другими разновидностями рака.
Continue reading Удаление опухоли предстательной железы

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операцийРак простаты – один из самых акутальныхвопросов современной онкомедицины. Ключевая проблема заключается в том, что по уровню летальности злокачественные образования, формирующиеся на предстательной железе, занимают 2-3 место среди прочих видов онкологии. План лечения рака предстательной железы определяет исключительно профильный специалист. Часто обращаются к гормональной разновидности медикаментозной терапии. Подробнее о нюансах и особенностях гормонального лечения рака предстательной железы узнайте из этой статьи.
Continue reading Гормональное лечение рака предстательной железы

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Рак простаты – сугубо мужской диагноз в онкомедицине, всё чаще встречающийся у сильнейших представителей человечества. Поражение предстательной железы, в первую очередь, опасно своей бессимптомностью на начальных этапах развития. Страшный диагноз мужчины зачастую получают, когда активность злокачественного образования вызывает болезненные ощущения и деструктивные изменения в организме, в частности, рак предстательной железы метастазирует, поражая различные системы и органы.
Continue reading Рак простаты лечение операции

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Рак шейки матки – это одна из самых распространённых разновидностей онкологии половых органов. Только регулярные проверки у гинеколога позволят своевременно выявить рак шейки матки на ранних стадиях развития. Настоятельно не рекомендуется пытаться самостоятельно бороться с заболеванием. Не тратьте драгоценное время, которое понадобится специалисту, чтобы разработать эффективную схему лечения рака шейки матки. Continue reading Химиотерапия при раке шейки матки

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Злокачественные образования, поражающие поджелудочную железу, являются крайне редкими – всего 3% от общего количества новообразований. В то же время, данная форма онкологии крайне летальна (5 место среди прочих видов). Статистика выживаемости указывает на удручающие 3% пациентов, перешагнувших 5-летний барьер. На неоперабельных стадиях развития рака поджелудочной железы медиана жизни пациентов определяется в пределах 4-х месяцев.
Continue reading Химиотерапия при раке поджелудочной железы

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Миомы матки — это доброкачественные опухоли, состоящие из клеток гладких мышц и волокнистой соединительной ткани. Заболевание диагностируется у 80% женщин, вошедших в климактерический период. Основная характеристика новообразования: низкий риск малигнизации. Опухоль становится раковой только в 3% случаев. Именно поэтому врачи рекомендуют пациенткам придерживаться стратегии наблюдения. Даже от большого новообразования можно избавиться без хирургического вмешательства. В Медицинском Центре доктора Капранова Сергея Анатольевича готовы помочь даже тем пациенткам, которые подготовились к удалению матки. Запишитесь на консультацию и узнайте о том, как спасти детородный орган.
Continue reading Миома матки лечение без операции

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Предстательная железа – особый орган у мужчин, отвечающий за секрецию, входящую в состав спермы. Недостатком простаты является её подверженность формированию доброкачественных или злокачественных раковых образований. Преимущественно формирование рака простаты происходит из-за возрастной принадлежности мужчин, перешагнувших 50-летний рубеж.
Continue reading Сколько стоит сделать операцию рака простаты

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Сегодня в онкомедицине значительная доля опухолевых поражений приходится на пищеварительную систему. Рак желудка перестал быть редкостью, а при борьбе с ним зачастую назначают операции, необходимые для полноценного удаления злокачественных образований. Однако хирургическое вмешательство практически всегда сочетается с химиотерапией. Приём противоопухолевых медикаментов позволяет как подготовить пациента к операции, так и предотвратить рецидив заболевания.
Continue reading Химиотерапия при раке желудка

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Статистические сведения мировой онкомедицины свидетельствуют о доминирующем количестве смертных случаев среди пациентов, страдающих от рака легких. Критичность злокачественных образований, локализуемых в легких, заключается в том, что на ранней стадии развития их сложно выявить даже при проведении флюорографического исследования. Протекает рак легких, быстро метастазируя в близлежащие ткани и органы, что, собственно, и видят многие специалисты, диагностируя заболевание.
Continue reading Химиотерапия при раке легких

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций По числу смертности рак прямой кишки занимает 2-е место среди женщин, и 4-е среди мужчин по всему миру. За несколько последних лет распространенность онкологической болезни постепенно возрастает, ранее данное заболевание встречалось среди людей старше 60, сейчас злокачественные болезни прямой кишки можно обнаружить у сорокалетних.
Continue reading Химиотерапия при раке прямой кишки

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Предстательная железа – неотъемлемая составляющая мужской репродуктивной системы. Ключевой функциональной задачей простаты является выработка особого секрета, в составе спермы. Месторасположением железы является зона между прямой кишкой и мочевым пузырём. Именно этот орган нередко поражают злокачественные раковые клетки. В таких случаях у пациента диагностируют рак предстательной железы. С каждым годом число носителей рака простаты значительно увеличивается.
Continue reading Лечение рака простаты лучевой терапией

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Онкологические заболевания – одна из серьезнейших проблем человечества. Для мужской части населения самой распространённой формой онкологии является рак предстательной железы. Ежегодно численный состав пациентов значительно увеличивается. Чаше всего диагностируется поражение простаты у мужчин, возраст которых превышает 50 лет. Абсолютно точные причины рака простаты назвать пока не удаётся, а реальные симптомы и набор характерных заболеванию признаков обнаруживаются лишь на поздних стадиях.
Continue reading Рак предстательной железы симптомы и лечение

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Современная онкомедицина в качестве одного из основных методов лечения раковых заболеваний опирается на лекарственную противоопухолевую терапию, в том числе на химиотерапию. В последнем случае используют различные токсичные вещества, деструктивно воздействующие на опухоли, образуемые при раке. Ключевая задача специалиста заключается в формировании курса лечения, при котором борьба с раком будет менее негативно сказываться на здоровых клетках, тканях и органах.
Continue reading Химиотерапия при онкологии

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Рак предстательной железы – это злокачественная опухоль, формирующаяся из секреторного эпителия. В онкомедицине новообразование, локализующееся на простате, до сих пор тщательно изучается, т.к. нет общепринятого мнения относительно причин появления злокачественных опухолей в этой части мужского организма.
Continue reading Лечение рака простаты

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Сегодня геморрою приписывают роль одного из самых неэстетичных и «постыдных» заболеваний, о котором неприятно рассказывать, не то, что близким людям, – даже медицинским специалистам. В связи с этим, многие на приёме у проктолога помалкивают, мучаясь от геморроя в тяжелой форме или какого-то более серьезного осложнения.
Continue reading Лечение тромбоза геморроидального узла

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций При атеросклеротическом поражении кровеносных сосудов происходит сужение каналов вплоть до полной непроходимости, что может быть как возрастным, так и патологическим изменением. Наибольший риск возникает, когда при распространении болезни поражаются брахицефальные артерии (БЦА), отвечающие за доставку крови в человеческий мозг. Закупорка любого из этих каналов влечет за собой худшие последствия вплоть до летального исхода, спровоцированного развитием заболевания.
Continue reading Стентирование брахицефальных артерий

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций В онкологии обширна классификация злокачественных и доброкачественных опухолей. Развитие последних происходит зачастую бессимптомно и медленно, но если не лечить их соответствующим образом, то могут возникнуть осложнения (в ряде случаев есть риск перерождения в злокачественную опухоль).
Continue reading Множественная миома матки

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций С течением собственной жизни многие представители сильного пола становятся обладателями болезни под названием варикоцеле. Если своевременно не вылечить варикоцеле, испытывая чувство дискомфорта, — происходит развитие данной патологии. Поздняя форма, в которую переходит заболевание, не допускает проведения какой-либо безоперационной (без хирургического вмешательства профессионалов) терапии, но на ранних этапах она возможна, что даёт положительный лечебный эффект в результате.
Continue reading Лечение варикоцеле без операции у мужчин

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций В современной медицине хирургический процесс зачастую считается одним из самых эффективных в процессе лечения самых разных заболеваний. Так, на базе нашего Центра возможна процедура операционного вмешательства в работу сосудов с целью устранения сопутствующих болезней независимо от их локализации в пределах организма.
Continue reading Центры сосудистой хирургии

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В гинекологии одной из серьёзных проблем является миома матки. Ввиду своей распространённости данное заболевание пугает многих женщин, т.к. первое слово, видимое ими при расшифровке диагноза через интернет – это «опухоль». Действительно, миома матки является опухолью, но доброкачественной. Существуют проверенные временем подходы к лечению данного поражения матки. Пациентке необходимо подтвердить диагноз в ходе тщательного обследования и приступить к процессу лечения. Continue reading Миома в матке: симптомы и признаки

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Важность венозного кровотока заключается в том, что сосуды этого типа отвечают за перемещение крови, обогащенной углекислым газом, к сердцу. Это своеобразный резервуар, создающий кровеносное депо внутри организма (печень, селезенка и другие органы). По количеству вены превышают артерии, а физическое отличие заключается в менее эластичных стенках и наличии клапанного аппарата.
Continue reading Тромбоз нижних конечностей: симптомы

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Сегодня сосудистые болезни диагностируются всё чаще. Типичным патологическим нарушением работы кровеносной системы является, так называемое, расширение вен, а также нередко приходится лечить тромбоз, поражающий глубокие вены пациента. Чтобы поставленный диагноз был максимально точным, следует понимать, чем отличается варикоз от тромбофлебита. В этом случае можно рассчитывать на правильно назначенное лечение и быть удовлетворенным его эффективностью.
Continue reading Лечение варикоза тромбофлебита

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Слабая физическая активность, подверженность стрессам, злоупотребление вредными привычками и неправильный режим питания – факторы, негативно сказывающиеся на организме любого из мужчин, в частности, влияющие на сексуальную функцию. С проблемой под названием «импотенция» (эректильная дисфункция) часто сталкиваются представители сильного пола разного возраста. Полноценное восстановление былой потенции возможно при помощи квалифицированного специалиста.
Continue reading Хирургическое лечение импотенции

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Наличие стабильно повышенного артериального давления — это явный признак того, что у больного имеется гипертоническое заболевание (гипертензия). В последнее время медики все чаще сталкиваются с детской артериальной гипертонией. Обнаружение таких болезней, в основном, происходит во время плановых осмотров. Чтобы у детей и подростков было счастливое и здоровое будущее, рекомендуется своевременно начать лечение гипертонии. В материале собраны те сведения, которые следует знать для лечения детской гипертонии.
Continue reading Лечение артериальной гипертензии у детей

Рецензент материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций Сегодня отмечается большое число пациентов, страдающих от стенозирующего атеросклероза. Причем количество их растет вследствие отсутствия базового знания причин, симптоматики и основных способов лечения данной болезни. Крайне важно своевременно обращаться к сосудистому хирургу, чтобы начать ряд обследований и, как следствие, устранить заболевание в его начальной форме.
Continue reading Стенозирующий, нестенозирующий атеросклероз — лечение артерий нижних конечностей
В Барселоне (Испания) проф. С.А.Капранова 10-14 сентября 2016 года принял активное участие в работе лидирующего международного конгресса специалистов по кардиоваскулярной и интервенционной радиологии (Annual Meeting Cardiovascular and Interventional Radiological Society of Europe (CIRSE), 10 — 14 September, 2016, Barselona, Spain), на котором обсуждаются наиболее актуальные вопросы эндоваскулярной хирургии в различных областях медицины. Конгресс собрал более 6000 участников из ведущих центров эндоваскулярной хирургии Европы, США и России. Continue reading В Барселоне (Испания) проф. С.А.Капранов 10-14 сентября 2016 года принял активное участие в работе международного конгресса специалистов по кардиоваскулярной и интервенционной радиологии
В Бухаресте, 31 августа – 1 сентября 2015 года, в качестве специалиста европейского экспертного уровня, профессор С.А.Капранов в тесном сотрудничестве с ведущим международным специалистом Dr. Hugo Tinto, принял участие в работе постоянно действующего курса обучения по использованию самого современного препарата для эмболизации Embozene (USA), в области лечения миомы матки и аденомы простаты. Continue reading Профессор С.А.Капранов принял участие в работе постоянно действующего курса обучения по использованию самого современного препарата для эмболизации Embozene (USA)
В Москве со 2 по 4 июня 2016 года прошел Международный Курс по Эндоваскулярной Диагностике и Лечению (TCT — Transcatheter Cardiovascular Therapeutics), в работе которого приняло участие более 1200 зарубежных и российских специалистов. Лекции по актуальным вопросам в области эндоваскулярной хирургии прочитали ведущие профессора из США, Франции, Италии, Германии, Великобритании, Индии, Южной Кореи.
Координатор курса профессор С.А.Капранов на пленарном заседании, посвященном эндоваскулярным вмешательствам на периферических сосудах, обратил внимание, что в настоящее время уровень работы российских специалистов находится на одной планке с ведущими зарубежными врачами, а насыщенность отечественного рынка самыми известными импортными инструментами выводит отечественную эндоваскулярную хирургию на самый высокий уровень. Continue reading XVIII Московский международный курс по эндоваскулярной диагностике и лечению (TCT Russia 2016) (2-4 июня 2016)
- целенаправленное введение точно в зону патологических вен
- совместимость с современными методами обследования (КТ, МРТ)
- перекрытие всех дополнительных путей патологического кровоснабжения
- устранение угрозы неправильной имплантации или миграции окклюзирующей спирали
- предотвращение рецидивов болезни
Варикоцеле – это медицинский термин, обозначающий патологическое варикозное расширение вен семенного канатика и яичек. Заболевание довольно широко распространено, и им страдает почти каждый пятый мужчина в возрасте от 15 до 40 лет. Самым неблагоприятным последствием варикоцеле является мужское бесплодие, и это заболевание ответственно за 50% всех причин невозможности иметь детей у семейных пар.
Чаще всего варикоцеле возникает слева, что связано с анатомическими особенностями левой яичковой вены. Двустороннее варикоцеле встречается нечасто, правостороннее – еще реже.
Внешне варикоцеле проявляется наличием расширенных, извитых сосудов в левой половине мошонки, которые хорошо определяются при прощупывании. При далеко зашедших случаях мошонка может увеличиваться и приобретать характерную форму «мешка с червями».
Как правило, пациенты жалуются на тянущие боли в левой половине мошонки, усиливающиеся к вечеру, а также при поднятии тяжестей, физическом напряжении. Клинические проявления варикоцеле возникают далеко не всегда, часто даже у пациентов с бесплодием нет никаких жалоб.
Основным способом скрининг-диагностики варикоцеле является пальпация мошонки. Почти 95% случаев варикоцеле выявляются именно так. Тем не менее, для окончательного подтверждения диагноза и планирования лечения необходимо выполнение ультразвукового исследования (УЗИ) с допплерографией.
Механизм развития варикоцеле
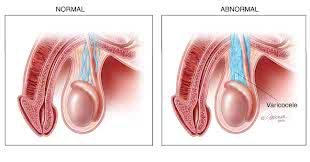
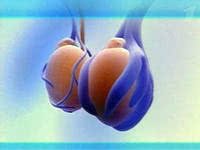
В норме кровь поступает к яичку по яичковой артерии и оттекает от него по яичковой вене. Очевидно, что нормальный кровоток по яичковой вене направлен снизу вверх, т.е. против действия силы гравитации. Для того, чтобы кровь не текла в обратном направлении в яичковой вене имеются специальные клапаны, которые обеспечивают нормальное направление кровотока. К сожалению, довольно часто эти клапаны оказываются неполноценными, створки их смыкаются не полностью, кровь течет обратно, что приводит к повышению давления в вене и ее расширению. Расширение еще больше нарушает работу клапанов и вскоре формируется патологический обратный кровоток по яичковой вене в направлении мошонки. Хотя кровь все же оттекает от яичка по мелким венам, впадающим во внутреннюю подвздошную вену, давление венозной крови в системе яичковой вены приводит к резкому расширению сосудов, окружающих семенной канатик (гроздьевидное или пампиниформное сплетение).
Последствия варикоцеле
Приток к яичку теплой венозной крови приводит к нарушении его функции вплоть до атрофии. Кроме того, по-мнению, ряда специалистов важным вредным фактором является попадание в яичковую вену ( и в само яичко) крови, оттекающей от левого надпочечника, которая несет продукты метаболизма гормонов. У большого числа пациентов с варикоцеле на спермограмме определяются характерные нарушения – резкое снижение количества живых и подвижных сперматозоидов.
Методы лечения варикоцеле
В настоящее время все методы лечения сводятся к прекращению кровотока по яичковой вене. Восстановить нормальное направление кровотока по ней невозможно. Впрочем, в этом нет необходимости, поскольку при развитии варикоцеле формируются вполне достаточные коллатеральные пути оттока венозной крови от яичка. Существующие методы можно разделить на две группы:
1. Хирургические операции – лигирование яичковой вены, лапароскопическое клипирование и т.д. Хирургическое вмешательство может выполняться из различных досупов: разрез на животе (ретроперитонеальный доступ), разрез на самой мошонке (инфраингвинальный доступ), разрез в паховой области (трансингвинальный доступ). Основными недостатками хирургического лечения являются:
- болезненность
- необходимость применения наркоза
- относительно высокая вероятность рецидива, связанная с тем, что не всегда пересекаются все стволы яичковой вены
- необходимость нахождения в стационаре в течение нескольких дней
2. Эндоваскулярное вмешательство – эмболизация варикоцеле
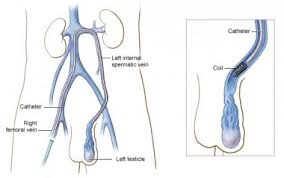
Эмболизация варикоцеле — это малоинвазивная процедура, которую в отличие от операции выполняют не урологи, а эндоваскулярные хирурги. Процедура проводится под местной анестезией — после анестезии кожи раствором новокаина, пунктируется вена на бедре (или на плече, или на шее) и через нее вводится тонкая трубочка (катетер) толщиной не более 1,5 мм.
Катетер проводится в яичковую вену и через него в вену вводятся либо эмболизационные спирали, либо склерозирующее вещество. Они полностью перекрывают просвет вены,и блокируют кровоток. Таким образом, вена закрывается изнутри, без операции, как это показано на рисунке.
Продолжается эмболизация, как правило, не более часа. При этом никаких болезненных ощущение нет ни до не после нее. Это, пожалуй, самое безболезненное эндоваскулярное вмешательство вообще.
В большинстве стран эмболизация выполняется амбулаторно, т.е. после ее выполнения пациенты сразу отправляются домой. В нашей стране существующие правила пока предписывают наблюдать пациента в стационаре хотя бы один день.
Важным преимуществом эмболизации является значительно меньшая вероятность развития рецидива, по сравнению с хирургическим лечением. Это связано с тем, что при эмболизации эндоваскулярный хирург видит и закрывает все источники ретроградного кровотока, все стволы яичковой вены. Именно по этой причине эмболизация также оказывается эффективным методом лечения рецидива варикоцеле после хирургической операции — довольно часто нам приходится выполнять эту процедуру пациентам, которым в ходе операции не перевязали все стволы яичковой вены.
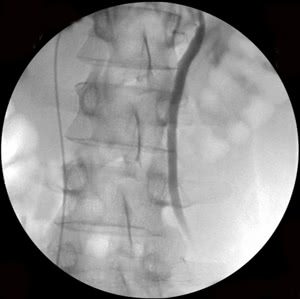
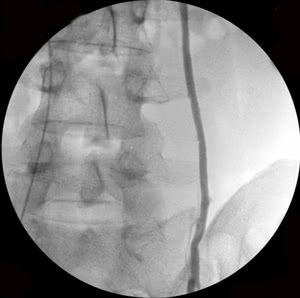
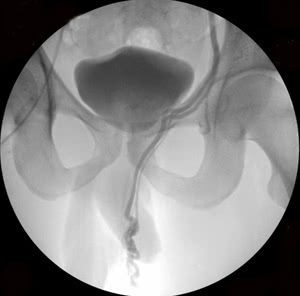
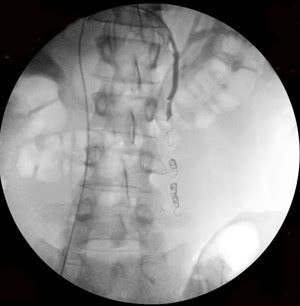
Рис. 1. Этапы эндоваскулярной эмболизации при варикоцеле: а-б) варикозно расширенная левая яичковая вена, в) пампиниформное сплетение в области левого яичка, г) ствол левой яичковой вены окклюзирован несколькими спиралями Гиантурко.
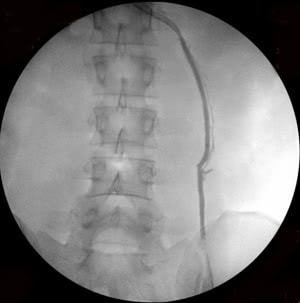
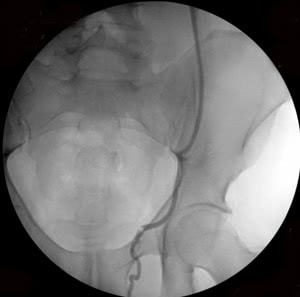
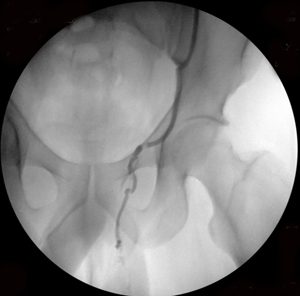
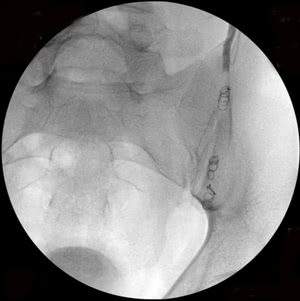
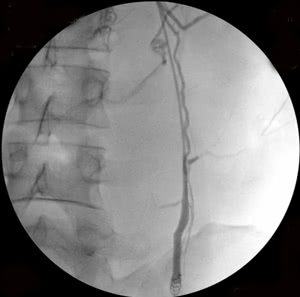
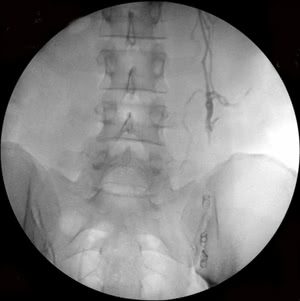
Рис. 2. Этапы эндоваскулярной эмболизации при 2-х стороннем варикоцеле: а-б) варикозно расширенная левая яичковая вена, в) пампиниформное сплетение в области левого яичка, г-е) ствол левой яичковой вены окклюзирован на нескольких уровнях, с блокированием параллельных путей коллатерального кровоснабжения (профилактика рецидива заболевания).
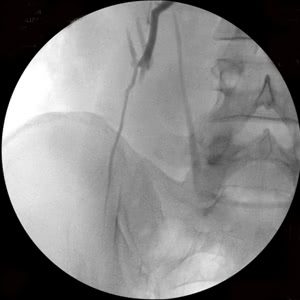
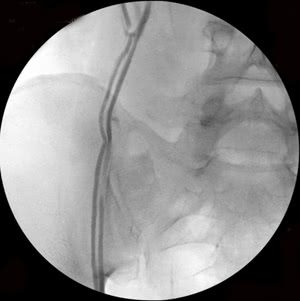
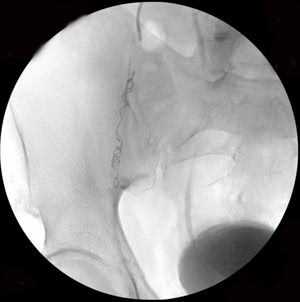
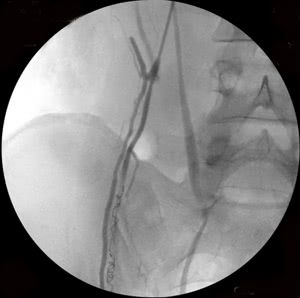
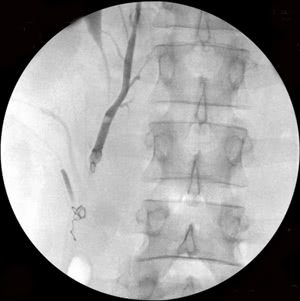
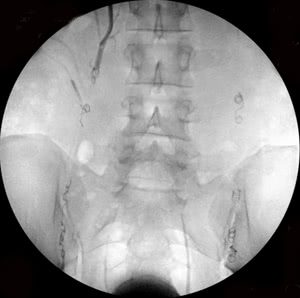
Рис. 3. Тот же больной. Эмболизация удвоенной правой яичковой вены: а) основной ствол вены, б) разделение вены на 2 ствола (причина рецидивов заболевания при хирургическом лечении), в) один из стволов вены окклюзирован спиралями Гиантурко, г) контрольное контрастирование сосудов после этапа вмешательства, д) имплантация окклюзирующей спирали на уровне раздвоения правой яичковой вены, е) окончательное блокирование всех путей коллатерального кровоснабжения с двух сторон.
Преимущества эмболизации:
- проводится под местной анестезией
- не требует разрезов и швов
- высокая эффективность и низкая частота рецидива по сравнению с операцией
- очень низкая частота осложнений по сравнению с операцией
- малый срок пребывания в стационаре (может быть выполнено амбулаторно!!!)
На протяжении более 40 лет при лечении больных механической желтухой с успехом используются чреспеченочные эндобилиарные вмешательства, которые заняли свое достойное место в реестре гепатохирургических вмешательств у совершенно определенных групп пациентов.
Первую, наиболее многочисленную, группу представляют больные с рецидивами механической желтухи опухолевой этиологии, возникшими после перенесенных радикальных или паллиативных операций. Как правило, синдром холемии в этой группе связан с двумя лидирущими причинами: 1) в подавляющем большинстве случаев – с распространением опухолевого поражения желчных протоков на их проксимальные участки в зоне конфлюенса в области ворот печени, и 2) стриктурой билио-дигестивного анастомоза за счет его прорастания или рубцовой деформации.
Вторая группа включает пациентов с поздними стадиями опухолей органов гепато-панкреато-дуоденальной зоны, преимущественно пожилого возраста и имеющих тяжелую сопутствующую патологию, в которой чреспеченочные эндобилиарные вмешательства расцениваются как «золотой стандарт» лечения при невозможности проведения или технической неудаче эндоскопического устранения синдрома холемии.
Третья группа аккумулирует больных с рецидивными доброкачественными стриктурами гепатикохоледоха после неоднократных хирургических реконструктивных вмешательств на желчных протоках, а также после трансплантации печени.
Чреспеченочные эндобилиарные вмешательства в большинстве случаев предусматривают изолированное или комбинированное применение 3-х основных методов: 1) дренирование, 2) баллонную дилатацию, и 3) стентирование желчных протоков.
30-летний опыт чреспеченочных эндобилиарных вмешательств более, чем у 1200 пациентов, накопленный профессором С.А.Капрановым и членами его команды, позволил нам установить что в первой и второй группе больных с механической желтухой опухолевой этиологии основным способом устранения механической желтухи и восстановления желчеоттока в кишку является чреспеченочное эндопротезирование (стентирование) епатикохоледоха.
Профессор С.А.Капранов является пионером в нашей стране в области чреспеченочного эндобилиарного стентирования, прошедший стажировку и выполнивший первую имплантацию саморасширяющегося билиарного стента еще в 1995 году.

До недавнего времени в большинстве клиник чреспеченочное стентирование гепатикохоледоха выполнялось только в два этапа. После катетеризации желчных протоков, в зависимости от успешности проведения катетера через зону стриктуры или окклюзии, в них устанавливали наружный или наружно-внутренний дренаж на срок от 8 до 15 суток.


Рис. 1. Опухоль Клатскина с поражением (стриктурой) желчных протоков правой и левой долей печени. Двойное чреспеченочное дренирование желчных протоков.
За этот период устраняется желчная гипертензия, восстанавливается функция печени и происходит постепенная нормализация состояния больных. Наряду с положительными сторонами первоначального дренирования желчного дерева, предшествующего эндопротезированию, ему присущ и целый ряд негативных аспектов: длительные сроки госпитализации больных, ухудшение качества жизни после установки дренажа, проявляющиеся в виде болевого синдрома, необходимость ухода за дренажным катетером.
В настоящий момент технические характеристики инструментов, используемых для эндобилиарного стентирования, вышли на качественно новый уровень, обеспечивающий минимальную травматичность вмешательства. Стали доступными эндобилиарные стенты с диаметром раскрытия до 8-10 мм при толщине доставляющего устройства не более 1,5-2 мм), что уступает или равнозначно размеру первично использующегося набора для чреспеченочной пункции и катетеризации желчных протоков.
В связи с этим в своей практике мы стали применять одномоментное стентирование гепатикохоледоха, которое приводит к явному уменьшению продолжительности госпитализации (2-3 дня), временных и организационных затрат и соответственно стоимости лечения, а также улучшению качества жизни на госпитальном этапе и увеличению ее продолжительности в отдаленном периоде.
Выполнение каждой эндобилиарной операции и особенно стентирования желчных протоков мы основываем на результатах одного из самых современных и неинвазивных методов исследования – магниторезонансной холангиопанкреатографии с контрастным усилением. Это исследование позволяет нам перед операцией тщательно рассмотреть изображение всего желчного дерева как внутри печени, так и во внепеченочной части в режиме 3-D объемной картинки, определить протяженность и локализацию сужения желчных протоков, взаимоотношение желчного дерева с тканью опухоли. Кроме того, возможность цифровой обработки подобного изображения и применения компьютерного математического анализа лежит в основе индивидуального для каждого пациента подбора инструментов (в частности, желчных стентов).

Рис. 2. 3D-реконструкция изображения желчных протоков по результатам магнито-резонансной холангиопанкреатографии
В настоящий момент для эндопротезирования гепатикохоледоха при механической желтухе злокачественной этиологии наиболее часто используются следующие модели металлических стентов: 1) плетеные саморасширяющиеся нитиноловые Wallstent (Boston Scientific, USA) и аналогичного типа – Jaguar (Balton, Poland); 2) матричные расширяемые на баллоне стальные Palmaz-stent (Cordis, Johnson & Johnson, USA) и нитиноловые Perico (Pan Medical’s, United Kingdom); 3) саморасширяющиеся нитиноловые лазеро-резаные стенты: Sinus SuperFlex и EcoFlex (Optimed, Germany), SMART (Cordis, Johnson & Johnson, USA), Luminexx (Bard).

Рис. 3. Различные модели современных билиарных стентов: саморасширяющийся и баллонорасширяемый
ИННОВАЦИЯ !!! – благодаря нашему тесному сотрудничеству с лидирующими в этой области зарубежными фирмами-производителями инструментария, в ближайшие месяцы мы ожидаем внедрения в клиническую практику новых моделей билиарных стентов, покрытых химиотерапевтическими лекарственными препаратами, оказывающих непосредственное воздействие на опухолевую ткань и значительно увеличивающую продолжительность жизни пациентов.
Возможность использования в практике профессора С.А.Капранова самых последних моделей билиарных стентов позволяет ему выполнять вмешательства у пациентов с распространенными опухолевыми поражениями желчных протоков, которым как правило отказывают в операциях в большинстве больниц.


Рис. 4. Этапы полисегментарного билиарного стентирования у пациента с механической желтухой, обусловленной опухолью ворот печени в поздней стадии, и с множественными стенозами желчных протоков: а) резко расширенные желчные протоки обеих долей печени, б) в правый проток установлен билиарный стент, в левый — введен второй стент в) оба билиарных стента открыты до диаметра 6-8 мм, г) после эндобилиарного вмешательства проходимость желчных протоков полностью восстановлена.
В третьей группе больных с рецидивными послеоперационными доброкачественными билиарными стриктурами применение чреспеченочных вмешательств было достаточно ограничено. Для полноценного расширения зоны доброкачественной стриктуры желчных протоков требовалась установка наружно-внутреннего дренажа на длительный (до 6 месяцев) срок, либо неоднократная (до 3-4 раз) баллонная дилатация зоны сужения. Применения чреспеченочного билиарного стентирования старались избегать, поскольку спустя 2-3 года после имплантации как правило происходила закупорка желчного стента, что сопровождалось рецидивом механической желтухи и требовало повторной операции в связи с невозможностью извлечь имплантированный стент.
ИННОВАЦИЯ !!! – в настоящее время мы имеем возможность использовать для билиарного стентирования доброкачественных послеоперационных стриктур желчных протоков покрытые синтетической оболочкой саморасширяющиеся стенты фирмы EGIS, с диаметром открытия до 8-10 мм, оснащенные устройством захвата и извлечения. Это произвело революцию в билиарной хирургии, поскольку чреспеченочная имплантация такого стента в зону сужения на сроки 6-8 месяцев полностью восстанавливает геометрию и размер желчных протоков до нормальных показателей, а затем инородное тело (стент) извлекается из организма пациента.
Синдром Лериша является одним из наиболее частых заболеваний артериальной системы, обусловленный окклюзирующим поражением (закупоркой) аорто-подвздошного сегмента.
Нарушение кровообращения таза и нижних конечностей приводит к появлению характерной триады симптомов, подробно описанных Леришем уже в 1923 г.: перемежающейся хромоте, отсутствию пульса на артериях нижних конечностей и ИМПОТЕНЦИИ.
Естественное течение этого заболевания связано с прогрессирующим ухудшением. Обычно нарастание симптомов ишемии происходит медленно, но это справедливо лишь до тех пор, пока не произойдет тромбоз. Тогда клиническое течение может резко ухудшиться. Консервативное лечение не останавливает прогрессирования заболевания и, примерно, у 25% больных заканчивается ампутацией конечностей.
Прогноз без оперативного лечения считается неблагоприятным. Большинство больных в течение 1-2 лет становятся нетрудоспособными. При консервативном лечении около 40% больных умирают в течение 3 лет после установления диагноза.
Как было отмечено в других разделах сайта, посвященных лечению атеросклероза таза и нижних конечностей, одним и самых эффективных способов классического лечения указанного заболевания являются эндоваскулярные методы, и в частности одномоментная или этапная (в сочетании с баллонной дилатацией) имплантация различных моделей внутрисосудистых стентов в артерии таза (подвздошные артерии).
При выполнении такого вмешательства происходит восстановление проходимости общей и наружной подвздошной артерии, и как результат – полноценное кровоснабжение артерий нижних конечностей, благодаря чему устраняются основные ДВА симптома синдрома Лериша – перемещающая хромота и отсутствие пульса. Пациенты начинают нормально ходить и вести активный общественный образ жизни.
НО! При бифуркационных поражениях артерий таза точное позиционирование наиболее распространенных моделей стентов в большинстве случаев затруднительно, и может сопровождаться «технической компрометацией» соустьевой артерии, что в отдаленном периоде провоцирует ее окклюзию. Так, по данным CIRSE (2011), Charing Cross (2010), подобная ситуация при стентировании общей и наружной подвздошных артерий с перекрытием внутренней подвздошной артерии у мужчин в отдаленном периоде приводит к артериогенной эректильной дисфункцией, лишь усугубляя ТРЕТИЙ симптом синдрома Лериша – импотенцию!
Основываясь на более чем 20-летнем опыте лечения пациентов с синдромом Лериша, профессор С.А.Капранов и его команда при выполнении эндоваскулярных вмешательств при данной патологии всегда стремятся добиться наиболее полного излечения всех проявлений заболевания, включая васкулогенную импотенцию.
!!! ИННОВАЦИЯ — в связи с этим у каждого больного мы стремимся избежать стандартного решения проблемы в виде традиционной имплантации стентов в общую и наружную подвздошную артерии, а применять альтернативные способы в виде внутрисосудистого удаления тромботических масс (система AngioJet) и бляшек (система TurboHawk), способствующие не только восстановлению проходимости артерий нижних конечностей, но и сосудов малого таза, отвечающих за эректильную функцию (потенцию) пациентов.



Рис. 1. Эндоваскулярное вмешательство при синдроме Лериша и васкулогенной импотенции: а) стеноз артерий таза и окклюзия внутренней подвздошной артерии (ИМПОТЕНЦИЯ), б) этап внутрисосудистого удаления атеросклеротических бляшек из сосудов, в) после вмешательства — проходимость всех артерий таза полностью восстановлена, все ТРИ симптома синдрома Лериша устранены (эректильная функция у пациента соответствует норме!!!).
!!! ИННОВАЦИЯ — даже при вынужденной необходимости имплантировать внутрисосудистые стенты в систему артерий таза мы всегда пытаемся дополнительно восстановить проходимость кровоток по внутренней подвздошной артерии, ответственной за СОХРАНЕНИЕ ЭРЕКТИЛЬНОЙ ФУНКЦИИ.
На данный момент ни один лечебный стационар в России не обладает подобным подходом в эндоваскулярном лечении синдрома Лериша, сопровождающимся васкулогенной импотенцией.
Современная классификация термина «мальформация» включает 5 основных категорий: 1) гемангиому (и другие доброкачественные пролиферативные сосудистые заболевания), 2) артерио-венозные фистулы, 3) артерио-венозные мальформации, 4) венозные мальформации и 5) лимфатические мальформации.
Основными направлениями эндоваскулярных вмешательств при сосудистых мальформациях является либо эмболизация участвующих в их образовании сосудов, либо разобщение патологических соустий между артериальной и венозной системой.
Гемангиома является врожденной сосудистой неоплазмой эндотелиальных клеток, преимущественно в детском возрасте, характеризующаяся прогрессированием пролиферативной фазы после первоначального проявления. Основной проблемой в детской хирургической практике, при которых в большинстве случаев используется эмболизация частицами гельформа, ПВА, акриловым клеем, а также проксимальная эмболизация спиралями, являются объемные гемангиомы головы, приводящие к косметической инвалидизации детей и массивный печеночный гемангиоматоз, сопровождающийся 80% летальностью при выраженной перегрузке правых отделов сердца.
Артерио-венозная фистула является прямым сообщением между артерией и веной, в большинстве случаев связанная с травмой, хотя может быть обусловлена и другими причинами (последствиями хирургических вмешательств, инфекции, прорастания опухолью, либо разрывом артерии в прилежащую вену – т.н. каротидно-кавернозная фистула). Эмболизационное вмешательство, как правило, направлено на окклюзию самой фистулы или на выключение сегмента артерии, которая является ее источником. Выбор эмболизационного приспособления или материала предопределяется анатомическим строением сосудов. По мнению A. Berenstein et al., наиболее эффективны отделяемые макроспирали или баллоны, которые могут быть репозиционированы в оптимальную позицию для достижения максимального клинического эффекта. В последние годы для разобщения артерио-венозных соустий стали применять имплантацию стентов-графтов.
Артерио-венозные мальформации представляют собой врожденное заболевание, связанное с нарушением сосудистой дифференциации на этапе формирования плода на 3-4 неделе развития. Как правило, они склонны к прогрессированию и поражают какую-либо изолированную область (легкие, почки, таз, конечности). Исключение составляет болезнь Рандю-Ослера-Вебера (Rendu-Osler-Weber), при которой заболевание носит мультифокальный характер и связано с женским детерминизмом. В настоящее время методом выбора при лечении подобной патологии является чрескатетерная эмболизация проксимальной части питающего артериального сосуда Гельформом, отделяемыми спиралями или баллонами. Наиболее приемлемым, недорогим и не требующим специфических доставляющих катетеров эмболизатом является абсолютный 95% спирт, внедренный в широкую клиническую практику W. Yakes et al. A. Sadato et al. при лечении артерио-венозных мальформаций применил цианоакрилат (быстрополимеризующийся клей) в сочетании с маслорастворимым контрастным веществом, позволившим добиться предпочтительных по сравнению с другими эмболизирующими веществами результатов, контролировать дозу и место введения препарата.
Практически при любой локализации артерио-венозных мальформаций эмболизация различными препаратами сопровождается высокой клинической результативностью. При поражении почек эндоваскулярное вмешательство является абсолютной альтернативой хирургической операции, при тазовой локализации у женщин – позволяет избежать гистерэктомии, а при артерио-венозных мальформациях конечностей с успехом используется в комбинации с хирургическими вмешательствами на проксимальных отделах питающих сосудов.
Венозные мальформации встречаются не так часто и может локализоваться в любом месте организма и состоять из неправильной венозной полости с малыми скоростью и давлением кровотока. Эндоваскулярное лечение предполагает окклюзию питающих патологический венозный регион артерий, либо склеротерапию. При синдроме Клиппеля-Треноне и синдроме Паркс-Вебера эндоваскулярное лечение может устранить косметические проявления с помощью лазерной облитерации.
Лечение лимфатических мальформаций в основном заключается в склеротерапии, декомпрессивном массаже, эластической компрессии, пневмотерапии.
К большому сожалению, вплоть до настоящего времени лечение венозных тромбозов таза и нижних конечностей на территории России ограничивалось лишь проведением консервативной терапии и профилактикой тромбоэмболии легочной артерии (см. одноименную рубрику).
Эти методы на протяжении многих десятилетий доказали свою высокую эффективность в ближайшем периоде после возникновения заболевания. Однако, спустя определенное время больные, перенесшие венозный тромбоз, особенно в группе пациентов молодого возраста, столкнулись с проблемой так называемой «посттромбофлебитической болезни», сопровождающейся расширением сосудов поверхностной венозной системы.
Как правило, основной дискомфорт у пациентов вызывали постоянная отечность нижних конечностей, наличие косметических дефектов в виде грозди подкожных вен на ногах и над лобком, а также на передней брюшной стенке.
Лечение посттромбофлебитической болезни (ПТФБ) до настоящего времени предусматривало либо курсы консервативной терапии, либо ряд паллиативных хирургических операций, направленных только на улучшение качества жизни больного и не устраняющих основную причину заболевания – окклюзию магистральных вен таза и нижних конечностей.
Решение указанной проблемы было достигнуто в последние годы благодаря внедрению в клиническую практику новых малотравматичных эндоваскулярных методов лечения. Они предусматривают использование катетерной реканализации сосуда, его баллонной дилатации и имплантации различных внутрисосудистых эндопротезов (стентов). Эффективность эндоваскулярных вмешательств при ПТФБ достигает 50-90%, наряду с малым количеством осложнений.

В России опытом стентирования подвздошных вен эксклюзивно обладает только профессор С.А.Капранов и специалисты его команды, работающие на нескольких клинических базах. При этом применяются лишь самые прогрессивные модели внутривенозных стентов, доступность которых стала возможной на территории России в последние годы.
Ежегодные вмешательства у десятков и сотен больных доказали эффективность эндоваскулярного лечения посттромбофлебитической болезни.

Рис. 1. Эндоваскулярная картина окклюзии вен таза (левая наружная и общая подвздошная вена).

Рис. 2. Эндоваскулярная баллонная дилатация окклюзированной подвздошной вены.

Рис. 3. После имплантации венозного стента — полная проходимость вен таза, устранение клинических симптомов посттромбофлебитической болезни.
Операция по удалению миомы матки: цена
Удаление большой миомы с сохранением матки
Центр эндоваскулярной хирургии предлагает инновационный подход в лечении миомы матки. Опытные специалисты используют многослойные эмболизационные частицы. Это позволяет существенно увеличить эффективность операции по удалению миомы.
Общие сведения о заболевании
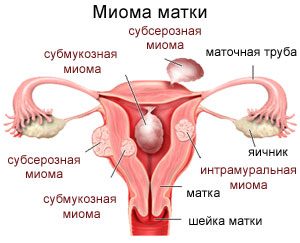 Миома матки — доброкачественная опухоль, преимущественно мышечного слоя, которая обычно возникает у женщин, пребывающих в репродуктивном возрасте. Она диагностируется у 30% представительниц прекрасного пола в возрасте 30-40 лет.
Миома матки — доброкачественная опухоль, преимущественно мышечного слоя, которая обычно возникает у женщин, пребывающих в репродуктивном возрасте. Она диагностируется у 30% представительниц прекрасного пола в возрасте 30-40 лет.
Основная проблема, которую зачастую являет собой миома матки помимо неприятных клинических проявлений — это невозможность забеременеть и родить ребенка. К сожалению, не исключением становятся и нерожавшие женщины, у которых также встречается данная патология.
Одним из актуальных вопросов, которые старается решить современная прогрессивная гинекология, стала проблема изыскания новейших методов лечения заболевания, сохраняя при этом детородные функции женского организма.
Ученые всего мира сходятся во мнении, которое ежедневно подтверждается на практике: эмболизация – самый безопасный и эффективный метод, который позволяет не только помочь женщинам в борьбе с миомой, но и добиться восстановления детородной функции.
Что представляют собой миоматозные узлы?
Узлоподобные образования миомы представляют собой хаотично увеличенные мышечные волокна. Они густо оплетены увеличенными в диаметре сосудами, которые называются питающими.
Особенность миомы матки – это гормонозависимый рост.
Классификация образований
В зависимости локализации опухолевидного образования, выделяют 4 вида миомы:
- итрамуральная или интерстициальная, располагающаяся в толще стенки матки;
- субмукозная, часть которой выпячивается в полость матки и деформирует последнюю;
- субсерозная, разрастающаяся в подбрюшинном пространстве;
- интралигаментарная или межсвязочная, когда узел растет между широкими связками органа.
До 90% всех диагностированных женщин с миомой имеют узлы, расположенные в теле органа.
Для врачей более ценной в информативном плане является клиническая классификация патологии, которая позволяет определиться с тактикой лечения патологии.
Различают:
- миому малых и крупных размеров,
- множественные узлы,
- опухоли на ножке.
Размеры образования
К сожалению, редко размеры миоматозных узлов напрямую связаны с проявлениями болезни – даже огромные узлы могут никак не проявлять себя. Ранее размеры образований определяли по увеличению органа, как вовремя беременности, т.е. ставили размеры с указанием недель беременности. С появлением ультразвуковой и компьютерной диагностики размеры опухоли устанавливаются с высокой точностью и могут составлять от пары миллиметров до десятков сантиметров.
Почему женщины страдают миомой?
До настоящего времени истинные причины развития заболевания остаются невыясненными. Ученые всего мира сходятся во мнении, что существует некая клетка-предшественница, которая запускает рост узла.
Согласно одной из теорий, миома возникает из-за генетически детерминированного дефекта гладкомышечной клетки, который формируется еще в период эмбриональной жизни и проявляется по мере роста органа.
Другая теория предполагает, что повреждение клеток матки происходит уже во взрослой жизни на фоне ряда провоцирующих факторов.
Миома может провоцироваться рядом факторов.
Выделяют:
- гормональные нарушения,
- генетическую предрасположенность,
- нерегулярную половую жизнь,
- механические повреждения полости матки,
- сопутствующие заболевания,
- малоподвижный образ жизни.
Симптомы миомы матки
 Около 60% женщин с миомой живут, даже не зная о патологии. При миоме матки нет симптомов.
Около 60% женщин с миомой живут, даже не зная о патологии. При миоме матки нет симптомов.
Другой частый вариант – сглаженные признаки патологии.
На какие симптомы обратить внимание женщине с миомой?
Меноррагия – обильные, длительные менструации.
Метроррагии – ациклические выделения кровянистого характера, не связанные с менструациями.
Железодефицитная анемия на фоне значительной кровопотери.
Боли.
Нарушение функции органов, расположенных близ матки, особенно мочевого пузыря и прямой кишки.
Бесплодие.
Прерывание наступившей беременности (10-40%).
Преждевременные роды, обильные послеродовые кровотечения.
Осложнения образования матки
Очень часто женщины с миомой страдают от следующих осложнений:
Невынашивание беременности, последующая гипоксия и гипотрофия плода.
Бесплодие.
Послеродовые кровотечения.
Малигнизация опухоли.
Стремительный рост до гигантских размеров.
Перекрут ножки узла, вызывающий сильнейшие боли.
Маточные кровотечения.
Гиперплазия эндометрия.
Пиелонефрит или гидронефроз почек.
Диагностика образований матки
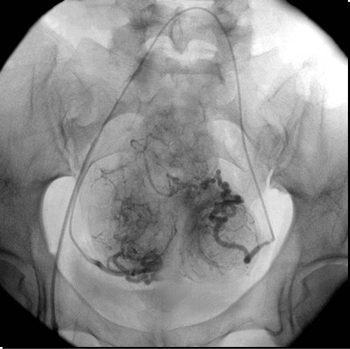
Диагностика заболевания может проводится на основании жалоб пациентки.
При гинекологическом осмотре врач обнаруживает увеличение размеров матки, не связанное с беременностью.
Для подтверждения диагноза гинеколог назначает дополнительные исследования:
- УЗИ органов малого таза. Методика позволяет определить форму, локализацию и размеры миоматозных узлов.
- Гистероскопия, необходимая для диагностики субмукозных и интерстициальных узлов, рост которых деформирует полость матки. Во время диагностики врач берет биоптат для дальнейшего гистологического исследования.
- Лапароскопия применяется в сложных случаях, когда миому матки необходимо дифференцировать от опухоли яичника.
- КТ и МРТ – точные диагностические методы, однако редко используемые вследствие дороговизны исследований.
В каждом отдельном случае врач определяет необходимый объем исследований.
Лечение образования матки: консервативная терапия, операции
Лечение может быть консервативным, хирургическим или комбинированным.
Консервативные методы
Консервативное лечение ставит целью достижение остановки роста опухоли, уменьшение размеров узлов и профилактику осложнений, которыми угрожает миома.
Основа нехирургического лечения – это применение гормональных препаратов:
- Производные андрогенов (Гестринон, Даназол), подавляющие синтез гормонов яичников.
- Гестагены (Урожестан, Дюфастон), останавливающие рост эндометрия при его разрастании.
- Гормональные спирали (Мирена).
- КОК. Останавливают рост небольших опухолей. Назначаются на 3 мес.
- Аналоги гонадропин рилизинг-гормона (Золадекс, Бусерелин). Вызывают гипоэстрогению при лечении не менее 3-6 месяцев.
Следует отметить, что после прекращения лечения гормональными препаратами в большинстве случаев миоматозные узлы начинают расти вновь. Постоянно же принимать гормоны нельзя, поскольку ряд побочных эффектов может привести к тяжелым патологиям.
Хирургические методы лечения
Удалению миомы матки уделяют особое внимание.
Самой действенной считается операция гистерэктомия. Она назначается множеству пациенток. Такая операция удалению миомы матки заключается в удалении образования вместе с органом.
Важно! Гистерэктомия — небезопасная операция.
Она имеет массу недостатков:
Осложнения. Во время операции пациент вводится в состояние наркоза, это провоцирует ряд рисков,
Вероятность возникновения ПГС. Данный синдром провоцирует появление психологических и иных нарушений. Все они снижают качество жизни пациенток без матки после операции.
Невозможность в дальнейшем иметь детей. После операции женщина утрачивает репродуктивную функцию. Это связано с тем, что матка удаляется.
Особое внимание уделяют операции миомэктомии. Это вмешательство заключается в удалении узлов. Матку можно сохранить. Миомэктомия может быть проведена с помощью лапароскопического, лапаротомического и гистероскопического методов. Менструальная функция после операции сохраняется у многих пациенток. Удаление миомы возможно с сохранением репродуктивной функции.
Тем не менее, операция имеет недостатки.
Наличие противопоказаний. Операцию нельзя проводить при большом количестве крупных узлов, например.
Риск осложнений и повторного возникновения миомы матки. Удаление узлов в некоторых случаях не дает желаемого результата. Порядка 30% пациентов, прошедших через миомэктомию, переживают миому вновь, возникают рецидивы.
ЭМА. Органосохраняющие операции по поводу миомы
 В последние годы одним из самых прогрессивных и щадящих методов, позволяющих выполнить удаление миоматозных узлов, является эндоваскулярная эмболизация маточных артерий (ЭМА). Уже в 2004 году специалисты экспертного комитета Cardiovascular and Interventional Radiological Society of Europe (CIRSE) и Society of Interventional Radiology (SIR) опубликовали отраслевой стандарт, касающийся применения операции ЭМА. На тот момент такие специалисты высочайшего уровня, авторитет которых признан во всем мире, как Роберт Джим Спис (Jim Spies), Пьер Пелаж (Jean-Pierre Pelage) Вортингтон-Кирш (Robert Worthington-Kirsch) и другие, провели уже несколько тысяч операционных вмешательств в области ЭМА при лечении миомы. На сегодняшний день, говорит статистика, во всем мире произведено свыше 500 000 успешных ЭМА при диагнозе «миома матки».
В последние годы одним из самых прогрессивных и щадящих методов, позволяющих выполнить удаление миоматозных узлов, является эндоваскулярная эмболизация маточных артерий (ЭМА). Уже в 2004 году специалисты экспертного комитета Cardiovascular and Interventional Radiological Society of Europe (CIRSE) и Society of Interventional Radiology (SIR) опубликовали отраслевой стандарт, касающийся применения операции ЭМА. На тот момент такие специалисты высочайшего уровня, авторитет которых признан во всем мире, как Роберт Джим Спис (Jim Spies), Пьер Пелаж (Jean-Pierre Pelage) Вортингтон-Кирш (Robert Worthington-Kirsch) и другие, провели уже несколько тысяч операционных вмешательств в области ЭМА при лечении миомы. На сегодняшний день, говорит статистика, во всем мире произведено свыше 500 000 успешных ЭМА при диагнозе «миома матки».
Успешное лечение миомы матки в Центре Эндоваскулярной хирургии проф. Капранова
В декабре 2001 года первая в России операция ЭМА была успешно проведена в хирургическом стационаре Городской клинической больницы №1 г. Москвы профессором С.А. Капрановым. На сегодняшний день специалисты центра эндоваскулярной хирургии — профессор С.А. Капранов и его коллеги — обладают уникальным опытом в области проведения малоинвазивных вмешательств по эмболизации артерий матки. Высококвалифицированные врачи успешно провели свыше 5000 таких операций, что во много раз превышает любой индивидуальный опыт всемирно известных специалистов в области внутрисосудистой хирургии.
Конечно же, такой колоссальный научно-практический труд российских врачей не мог остаться незамеченным. Свидетельством международного признания этого бесценного опыта явился тот факт, что профессор С.А. Капранов получил приглашение участвовать в международном конгрессе Европейского общества радиологов ECR, который состоялся в австрийской Вене в 2009 году. Там Сергей Анатольевич Капранов выступил перед ведущими европейскими специалистами с докладом по данной тематике. Примечательно, что сопредседателем данного конгресса является Jean-Pierre Pelage (France), который по праву носит статус международного авторитета в области внутрисосудистого лечения.
На данном этапе профессор С.А. Капранов написал и опубликовал более 100 статей и 2 научных монографии, в которых подробно описаны все тонкости проведения операции ЭМА. В 2010 году Сергею Анатольевичу присуждена Премия Правительства Российской Федерации в области медицины за достижения в сохранении репродуктивного здоровья женщин. Так высоко на государственном уровне была оценена работа профессора по восстановление репродуктивного здоровья у нескольких сотен женщин, которые успешно излечились от миомы. Многие из них смогли произвести на свет не только одного здорового малыша, но и двойню!
Этапы проведения эмболизации маточных артерий
Сама методика проведения эмболизации маточных артерий довольно элементарна. Часто ЭМА применяется при лечении аденомиоза матки. Данная операция проводится в специально оснащенной рентгеновской операционной, которая оборудована ангиографическим аппаратом. Примечательно, что ЭМА проводят не специалисты в области гинекологии, а именно эндоваскулярные хирурги. Данное обусловлено тем, что данное вмешательство проводится только квалифицированными специалистами в сфере сосудистой хирургии и радиологии.
Лечение методом эмболизации протекает фактически безболезненно и производится под местной анестезией. Единственный неприятный момент — необходимо осуществить пункцию правой общей бедренной артерии, в связи с чем подается предварительная местная анестезия с применением раствора лидокаина или новокаина, при этом осуществляется незначительный прокол кожи диаметром 1.5 мм, благодаря которому стало возможным введение в маточную артерию тонкого катетера (1,2 мм) под контролем рентгенотелевидения.

Рис. 2. Этап эмболизации маточных артерий — рентгеноконтрастные изображения сосудов перифиброидного сплетения, питающих множественную миому, в которые установлены катетеры.
Следующий этап лечения – ввод через катетер микроскопических частичек эмболизационного препарата, которые перекрывают сосуды, питающие миому. Частицы, подвергнутые эмболизации, согласно методике, вводят по очереди в правую, а затем в левую маточные артерии. При этом, сама процедура может длиться 10-45 минут, что зависит медицинских показателей и, конечно же, квалификации оперирующего хирурга. Ведущие эксперты в области внутрисосудистой хирургии утверждают, что ЭМА – самое эффективное и безболезненное хирургическое вмешательство.
Сама пункция артерии проходит безболезненно благодаря действию местной анестезии. Единственные неприятные ощущения, которые может испытывать пациентка – ощущение легкого жжения в области поясницы и нижних отделах живота, прилив тепла. Это обусловлено действием контрастного препарата, которое вводится во время операции для того, чтобы сосуды отчетливо выделялись. Следует отметить, что данное эмболизационное вещество совершенно безопасно для организма человека и не вызывает аллергической реакции, при этом используется его минимальная доза, не превышающая 500 мг.
Об эффективности ЭМА можно судить по процессу нормализации симптомов у пациентки. Сразу же после проведения лечения происходит нормализация менструальных выделений. При этом процесс уменьшения миоматозных узлов, сокращение матки активно протекает в период от 6 до 8 месяцев. И уже через год после проведения эмболизации узлы уменьшаются в среднем в четыре раза.





Рис. 3. Компьютерная томография до и после эмболизации маточных артерий у больных с миомой матки: а) наблюдение пациентки А., 43 лет, б) наблюдение пациентки Х., 19 лет.
Следует также отметить, что уже через 2 недели после проведения эмболизации миомы исчезают — происходит процесс из замещения соединительной тканью. Данные рубцы быстро уменьшаются в размерах и не обладают способностью вновь расти, провоцируя заболевание.
Преимущества ЭМА
Неоспоримым преимуществом ЭМА является также полное отсутствие риска повторного возникновения заболевания. Специалисты центра эндоваскулярной хирургии во время наблюдения за больными в послеоперационном периоде пришли к выводу, что более 98% женщин, прошедших данную процедуру, не нуждаются в повторном или дополнительном лечении миомы матки.
При всем этом эмболизация маточных артерий является процедурой безопасной, к тому же, риск возникновения возможных сводится практически к нулю (не превышает порог в 1%). Единственная неприятность после данной операции – возможность возникновения небольшой гематомы в области пункции артерии, которая полностью рассасывается через одну—две недели. Специалисты центра эндоваскулярной хирургии отмечают, что у 3% прооперированных в течение последующих 3-6 месяцев может возникнуть транзиторная аменорея или сбой менструального цикла. При всем этом, необходимость повторного проведения ЭМА составляет один случай на 400 операций.
Самым, пожалуй, главным преимуществом ЭМА является тот факт, что после эмболизации женщины не теряют репродуктивной функции, чего нельзя добиться при проведении гистерэктомии и миомэктомии. Примечательно, что несколько пациенток, прошедших процедуру ЭМА в центре эндоваскулярной хирургии, смогли родить здоровых малышей. Более того, одна из наших бывших пациенток родила двойню. К слову, данный случай для России является уникальным.

Рис. 4. «Практические» результаты эмболизации маточных артерий в лечении миомы матки, сопровождающейся бесплодием, у тех же пациенток: а) наблюдение пациентки А., 43 лет, б) наблюдение пациентки Х., 19 лет.
Преимущества ЭМА:
- Данный вид хирургического вмешательства, при лечении миомы матки, является высокоэффективным как минимум в 98% случаев — пациентки не проходят данную процедуру никогда, так как миома матки их больше не беспокоит;
- происходит немедленное улучшение самочувствия больных;
- в отличие от миомэктомии, при проведении эмболизации миома не проявляется повторно;
- минимальные сроки пребывания в стационаре — 1-3 дня;
- эмболизацию проводят под местной анестезией всего за 15-40 минут;
- при ЭМА матку не удаляют;
- в большинстве случаев удается полностью восстановить репродуктивную функцию у женщин.
Стоимость хирургических операций:
Диапазон цен лечения и его окончательная стоимость зависят от многих внешних факторов (быстроты и удобства предоперационного обследования, комфортности и быстроты самой госпитализации и т.п.), не имеющих прямого отношения к лечебной деятельности. Даже за минимальную стоимость, Вы получаете полноценную профессиональную помощь.
Вы можете записаться ко мне на прием по моим личным телефонам:
+ 7 (495) 790-65-43
+ 7 (495) 974-38-37
Мы вместе выберем удобное время и наиболее подходящую для Вас клинику.
Также Вы можете позвонить в любую из клиник, в которых я принимаю и записаться на прием у администраторов .
Миома матки — инновационная методика лечения
Миома матки (фиброма) – доброкачественное новообразование матки, которая формируется из стенок матки. как правило, данным заболеванием страдают женщины 35 – 50 лет, у подростков и юных девушек редко диагностируют фиброму.
Continue reading Миома матки
Стентирование сосудов сердца
Стентирование сосудов головного мозга
Стентирование мочеточника
Стентирование подвздошной артерии
Стентирование сонной артерии
Стентирование коронарных артерий
Стентирование желчных протоков при опухоли
Стентирование почки: операция
В центре эндоваскулярной хирургии проф. Капранова проводится коронарное стентирование. Опытные специалисты выполняют операции на сосудах головного мозга, сердца, пищевода, мочеточника. Также может быть осуществлено стентирование подвздошной, сонной, коронарных артерий. Пациент самостоятельно выбирает клинику для проведения операции. Это позволяет учесть все его запросы, пожелания и финансовые возможности.
Актуальность вмешательства
Кровь в теле человека двигается по сосудам. Так обеспечивается снабжение питательными веществами и кислородом головного мозга, сердца и иных органов и целых систем. В некоторых случаях возникает окклюзия.
Что это? Разберемся!
Окклюзия сосудов – нарушение их проходимости, обусловленное закрытием просвета на определенном участке. Заболевание может возникнуть в области нижних или верхних конечностей, головного мозга, сердца и др.
Как обнаружить окклюзию коронарных сосудов?
Обратите внимание на следующие симптомы:
-
Бледность кожных покровов. Появление на них мраморного рисунка.
-
Ишемические признаки (заметная морщинистость, сухость кожи, отсутствие на ней волос, ломкость ногтей и др.).
-
Нарушения чувствительности.
-
Снижение общей мышечной силы.
-
Головные боли.
-
Головокружения и др.
На самом деле, симптоматика окклюзии во многом зависит от места расположения артерии или вены.
Различают определенные виды патологии.
По локализации:
-
Поражающая органы.
-
Воздействующая на конечности.
-
Поражающая центральную нервную систему.
-
Воздействующая на совокупность сосудов.
Примерно в 50% случаев возникает окклюзия нижних конечностей. Реже поражаются сосуды ЦНС и головного мозга.
Нередко страдают сонные, коронарные артерии.
Важно! Если вовремя не провести лечение, пациент может умереть! Особенно важно обеспечение кровотока. Это связано с тем, что с его помощью обеспечивается снабжение сердца. Восстановление проходимости коронарных сосудов, как и любых других, может осуществляться с использованием ряда методик, но необходимо выбирать только те, которые действительно дадут эффект в конкретной ситуации.
Почему возникает окклюзия?
Окклюзия коронарной артерии, иных сосудов возникает по ряду причин.
Рассмотрим основные.
Эмболия
Такая окклюзия возникает вследствие закупорки сосуда плотным образованием, располагающимся в русле кровотока. Различают несколько видов эмболии.
-
Воздушная. Такая эмболия возникает из-за попадания в полость сосуда пузырька воздуха во время инъекции, травмы легких.
-
Артериальная. Это закупоривание возникает из-за тромбов. Сгустки крови способны закупорить коронарную артерию, например.
-
Жировая. Данная эмболия происходит по причине нарушения обмена веществ или травмы. Заключается она в скоплении частичек жира в крови и концентрации их в тромб.
Тромбоз
Данный процесс заключается в регулярном снижении просвета артерий (преимущественно коронарных). Причиной патологии могут стать атеросклероз, инфекции, травмы.
Серьезные травмы
Окклюзия может возникнуть при повреждениях мышечной и костной ткани, при сдавливании коронарных артерий и др.
Важно! Сужение просвета сосудов (коронарной артерии и др.) на начальной стадии почти не отражается на состоянии пациента. Признаки нехватки кислорода в тканях и органах возникают тогда, когда закупоривается более 50% сосуда. На этой стадии консервативное лечение малоэффективно, а часто и вовсе бессильно. Помочь пациенту можно только путем оперативного вмешательства.
Одним из наиболее эффектных методов терапии является стентирование.
Коронарное стентирование: особенности метода
Стентирование – малоинвазивное вмешательство. Оно является эндоваскулярным и проводится с применением лучевой визуализации. Также хирург использует и специальные инструменты.
Показания и противопоказания
Восстановление проходимости коронарного сосуда, иных артерий пациенту назначает кардиохирург. Операция проводится эндоваскулярным хирургом.
Показаниями к вмешательству являются:
-
выраженные симптомы того, что артерии, вены сдавлены;
-
неэффективность иных методик лечения;
-
необходимость в длительном поддержании проходимости.
Иногда проведение вмешательства оказывается невозможным из-за имеющихся противопоказаний.
В их числе:
-
артерии малого диаметра,
-
обширный участок сужения,
-
дыхательная или почечная недостаточность,
-
аллергические реакции на контрастное вещество.
Важно! В каждом конкретном случае показания и противопоказания к вмешательству определяются индивидуально. Окончательное решение должен принимать опытный врач. Только он способен грамотно оценить состояние кровотока (коронарные артерии, вены и др.), сделать все необходимые выводы.
Диагностика
Перед операцией проводится ряд обследований. Они зависят от места нарушения сосудистой проходимости.
Существуют специальные виды диагностики. Рассмотрим их.
Диагностика головного мозга:
-
МРТ. Данный метод обследования является современным и информативным. Он дает возможности для получения полной картины анатомических и функциональных особенностей кровообращения.
-
Реоэнцефалография. Так как МРТ является дорогостоящим методом исследования, вместо нее нередко назначается реоэнцефалография. Суть диагностики сводится к регистрации электропроводности кровотока.
-
Допплерография (дуплексное сканирование). Данное исследование представляет собой УЗИ сосудистого русла головы и шеи. Данный способ подходит даже для изучения самых мелких капилляров тела.
-
Электроэнцефалография. В ходе исследования специальный аппарат регистрирует и фиксирует колебания потенциалов мозга. Это позволяет исследовать вены и артерии головы.
-
Компьютерная томография. Данный метод основан на применении рентгеновского излучения. С его помощью не оценивают кровоток, а получают сведения о физическом состоянии стенок вен, артерий, капилляров.
-
Ультрасонография. Данный метод позволяет обследовать межпозвоночную, сонную артерию.
Диагностика сердца:
-
Допплерография. Ультразвуковое сканирование дает возможности для точной оценки состояния крупных артерий.
-
Компьютерная томография. Данный метод не менее популярен. С его помощью обследуются коронарные артерии, стенки, обнаруживаются опухоли и иные нарушения.
Обследование конечностей:
-
Флебография – рентгенография на фоне вводе контрастного вещества. Такое исследование позволяет получить информацию о физическом состоянии вен.
-
Флебоманометрия. Данная методика дает возможности для измерения венозного давления при различных нагрузках.
-
Допплерография.
В некоторых случаях, чтобы исследовать коронарные или иные артерии, вены назначается целый комплекс диагностики. Но в основном врачу достаточно результатов одного обследования.
Также проводится общее обследование. Оно позволяет оценить состояние организма пациента, обнаружить сопутствующие заболевания, исключить наличие противопоказаний.
Методика выполнения операции
Перед проведением операции пациенту вводят препарат, уменьшающий свертываемость крови. Обезболивание производится в виде местной анестезии. Перед введением катетера область пораженной артерии или вены обрабатывают антисептиком.
Коронарное cтентирование, направленное на восстановление кровотока, заключается во вводе сжатого баллона. В нужном месте, где сужен просвет, под высоким давлением баллон расширяется. Благодаря этому он разрушает бляшку и вдавливает ее в сосудистую стенку.
За местом сужения устанавливается особый фильтр. Он позволяет предупредить дальнейшую закупорку. Дополнительно устанавливается и стент. Он является поддерживающей конструкцией, которая имеет вид сетчатого фильтра, надетого на баллон в сжатом виде. Именно стент удерживает стенки артерий для предупреждения их сужения.
Достигнув места локализации бляшки, баллон расширяется. Одновременно с этим раскрывается и стент. После этого баллон сжимается и выводится. Стент остается в артерии или вене навсегда. В некоторых случаях устанавливается несколько поддерживающих конструкций.
Все манипуляции эндоваскулярный хирург отслеживает с помощью специального рентгеновского монитора. Обычно операция длится около 1-3 часов. При этом пациент не испытывает боли. Дискомфорт доставляет лишь процесс расширения баллона. Это обусловлено тем, что в это время нарушается кровоток.
Как осуществляется реабилитация?
Коронарное стентирование – операция, которая не требует длительного восстановления. Тем не менее несколько дней пациенту следует придерживаться постельного режима, рекомендованной диеты. Также важно отказаться от вредных привычек и регулярно принимать препараты, назначенные врачом.
В первую неделю после операции необходимо избегать физических нагрузок, принимать ванну и поднимать тяжести. В течение 1-1,5 месяцев желательно отказаться от управления автомобилем.
Также пациентам часто назначается лечебная физкультура. Она позволяет постепенно увеличивать нагрузку, равномерно распределять ее. При наличии лишней массы тела врачи рекомендуют сбросить ее. Также важно привести в норму артериальное давление. Это позволит сократить вероятность возникновения инсульта и инфаркта миокарда.
Основной целью назначенной после операции диеты является снижение уровня вредного холестерина. Основные правила питания сводятся к минимальному потреблению жиров. Важно отказаться от крепкого кофе и чая, шоколада, пряностей. Следует увеличить потребление продуктов, которые содержат большое количество полиненасыщенных жирных кислот. Также в меню важно включать злаки, ягоды, фрукты, овощи. Калорийность употребляемых продуктов должна не превышать 2300 калорий в сутки. Важно питаться достаточно часто.
Требуется ли специальное лечение?
Острой необходимости в нем нет. Тем не менее после операции пациенту нередко назначают целый ряд препаратов.
Каких?
-
Предупреждающих образованием тромбов. Обычно пациенты принимают аспирин и плавикс. Такие средства предотвращают образование тромбов. Коронарные артерии благодаря им остаются чистыми. Средства позволяют повысить качество жизни больного, ее продолжительность.
-
Понижающих уровень вредного холестерина.
-
Восстанавливающих артериальное давление. Такие препараты назначаются пациентам, которые страдают гипертонией.
При наличии сахарного диабета обязательно назначаются средства, способствующие приведению уровня сахара в норму.
Важно! Стентирование не является панацеей. После операции вы не станете абсолютно здоровым человеком. Очень важно постоянно следить за собственным питанием, контролировать уровень артериального давления, содержание сахара и холестерина в крови, испытывать умеренные физические нагрузки. Только в этом случае операция даст желаемый эффект. Вам не придется обращаться в клинику для повторного вмешательства.
В противном случае даже несколько операций не дадут желаемого эффекта.
Особенности операций в центре эндоваскулярной хирургии проф. Капранова
-
Профессионализм специалистов. Специалисты центра эндоваскулярной хирургии — профессор С. А. Капранов и его коллеги – имеют уникальный опыт в области проведения вмешательств. Стентирование коронарных артерий они проводят регулярно.
-
Возможность выбора клиники. Обращаясь к профессору Капранову, вы можете самостоятельно подобрать медицинский центр, в котором будет проведена операция.
-
Оптимальная стоимость всех услуг. За стентирование вы не будете переплачивать.
-
Возможность обсуждения всех условий и особенностей операции.
-
Внимательное отношение к каждому пациенту в ходе подготовки к операции, на этапе восстановления после нее.
-
Возможность полноценного обследования. Прежде чем назначать операцию (стентирование), врач направит вас на диагностику.
От чего зависит стоимость лечения?
Данный вопрос возникает у всех без исключения пациентов, планирующих стентирование. Именно высокая стоимость вмешательства нередко отпугивает тех, кто уже готовится к операции.
Не переживайте! Лечение будет доступным для вас. Диапазон цен, окончательная стоимость вмешательства зависят от многих внешних факторов (быстроты и удобства предоперационного обследования, комфортности и быстроты самой госпитализации и т. п.), не имеющих прямого отношения к лечебной деятельности. Вы можете рассчитывать на полноценную профессиональную помощь без переплат.
Хотите записаться на прием к профессору Сергею Анатольевичу Капранову?
Звоните по личным телефонам профессора:
-
+ 7 (495) 790-65-43,
-
+ 7 (495) 974-38-37.
Вместе с опытным врачом вы сможете выбрать удобное время для лечения и подходящую клинику. Стентирование может быть проведено уже в ближайшее время. Коронарная система будет восстановлена.
Также звоните в любую из клиник, в которых принимает профессор. На прием можно записаться у администраторов.
Уважаемые посетители!
Наш блог является информационно-справочным пособием для посетителей этого сайта, людей, которые невольно оказались в разряде «пациент».
В нашем блоге размещены статьи о существующих урологических, хирургических, гинекологических, сердечно-сосудистых заболеваниях, болезнях сосудов и хирургических методиках лечения.
Особое внимание в блоге уделяется описанию факторов, вызывающих развитие вышеуказанных заболеваний, а также инновационных методов их диагностики и лечения.

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
В центре эндоваскулярной хирургии проф. Капранова проводятся операции, заключающиеся в удалении такой патологии, как аденома простаты. Наши пациенты часто задают вопросы, касающиеся восстановления после вмешательства. Их интересует послеоперационный период, его продолжительность, особенности реабилитации. Также они хотят знать, как лечится аденома, почему используется методика ЭАП.
Рассмотрим все аспекты.
Послеоперационный период вмешательства: как проходит в клинике?
В некоторых случаях операция проводится в амбулаторных условиях. Несмотря на то, что она является длительной (1,5-2 часа), пациент не нуждается в госпитализации до и после удаления аденомы.
В ряде ситуаций пациент после операции по эмболизации аденомы (артерий, питающих опухоль) остается в клинике. Госпитализация проводится на протяжении суток (1-2 дней). Послеоперационный период не связан с выраженными трудностями.
По окончании ЭАП (операции по эмболизации артерий аденомы) около 50% пациентов ощущают тянущую боль в нижних отделах живота. Боль может быть быстро снята. Для этого используются нестероидные противовоспалительные средства. Неприятные ощущения пропадают в первые же часы после операции.
Распространенным послеоперационным осложнением является развитие гематомы в зоне пункции артерии. Возникает оно у 5% пациентов. В этом случае лечение в послеоперационный период не проводится. Гематома исчезает сама через пару недель после операции.
В очень редких случаях врачи после операции отмечают у пациентов кратковременное нарушение мочеиспускания. В этом случае в лечении больной также не нуждается. После операции нарушение легко устраняется катетеризацией.
Как проходит реабилитация после операции по поводу аденомы простаты дома?
После терапии простаты пациент может вернуться к привычной жизни. Применение современной методики эмболизации в ходе удаления аденомы простаты не накладывает никаких серьезных ограничений. Операция не приводит к сложным осложнениям.
Уже на следующий день после операции пациент самостоятельно передвигается, полностью себя обслуживает. Несколько суток проводится симптоматическая и противовоспалительная терапия. Данный период полностью должен быть посвящен заботе о своем здоровье. Очень важно не перегружаться, не испытывать серьезных волнений.
Специалисты рекомендуют после выписки:
- Пить как можно больше воды.
- Не напрягаться во время дефекации после вмешательства.
- Избегать запоров и рационально питаться.
- Отказаться от ношения тяжестей.
Важно! После удаления аденомы простаты следует прислушиваться ко всем рекомендациям врача. Если в этом периоде вас беспокоят выраженные симптомы, следует немедленно обратиться к специалисту. В некоторых случаях возникает необходимость в дополнительном лечении сопутствующих патологий.
Что происходит с образованием простаты по завершении удаления в ходе ЭАП?
Отмершие клетки уже через несколько часов после удаления начинают покидать организм. Происходит это через кровь в почки, далее – с мочой.
Для контроля эффективности вмешательства, направленной на удаление образования, проводится трансректальное ультразвуковое сканирование. Обычно оно назначается в периоде 3-12 месяцев после вмешательства. Важно пройти процедуру несколько раз.
Возможны ли опасные осложнения после вмешательства?
ЭАП – безопасная методика. Данные о ее высокой эффективности получены практически сразу. Причем все риски опасных осложнений сведены к минимуму.
Кроме того, у вмешательства имеется ряд достоинств.
Назовем основные:
- Минимальные болевые ощущения после завершения операции. К дополнительному лечению прибегать не придется.
- Быстрое восстановление трудоспособности. Процедуру по удалению образования простаты проводят без разрезов. Швов не остается. После вмешательства не требуется наложение повязок.
- Низкая вероятность осложнений. Она доказана клинически.
- Отсутствие необходимости в помощи посторонних. Уже через несколько часов после вмешательства пациент может передвигаться самостоятельно. Операция не приводит к снижению функциональности организма. Пациент может полностью себя обслуживать.
Проводится ли специальное лечение аденомы простаты? Восстановится ли сексуальная функция?
Специального лечения не проводится. В некоторых случаях терапия осуществляется параллельно (если имеются сопутствующие аденоме патологии).
Большинство специалистов уверено, что даже если возникнут какие-либо нарушения в сексуальной сфере, они будут носить временный характер. Следовательно, уже по окончании восстановления можно вернуться к активной половой жизни.
Если до операции по эмболизации артерий простаты пациент не страдал импотенцией, то он не будет иметь проблем с эрекцией. К сожалению, после вмешательства отсутствующая функция не восстановится. В этом случае назначается комплекс послеоперационного лечения простаты.
Преимущества и результаты ЭАП
В настоящее время проведено уже несколько исследований, показавших высокую эффективность операции с использованием метода ЭАП в лечении аденомы. У большего числа пациентов уже в первый месяц резко сокращаются размеры простаты, улучшается мочеиспускание. Не менее 30% больных отмечают прогресс в течение первой недели. В отдаленной перспективе уменьшение простаты продолжается.
Основные результаты эмболизации
Клинические
- Исчезновение ложных позывов к мочеиспусканию.
- Восстановление физиологической частоты мочеиспускания.
Инструментальные
- Образование сокращается на 40-80%.
- Уменьшаются общие размеры железы (на 30-50%).
- Первые проявления результатов лечения наблюдаются через 2-5 дней. Это возможно благодаря сокращению отечности.
- Через 10-15 суток со дня операции наступают серьезные улучшения состояния. Пациент просто забывает про аденому.
Особенности проведения вмешательства у доктора Капранова
Профессор С. А. Капранов с коллегами провел уже большое количество вмешательств. Практически все операции были успешными. Это доказано клинически.
Эффективность используемой методики также подтверждена. Она составляет 75-100%.
Немаловажно и то, что Капранов и его коллеги являются высококвалифицированными специалистами. Одни из немногих в России, они обладают опытом успешного проведения вмешательства.
Специалисты используют только современные препараты, которые подбираются с учетом особенностей аденом простаты, состояния пациентов.
Хотите уточнить стоимость вмешательства?
Цена зависит от ряда факторов:
- Удобства предоперационного обследования, его скорости.
- Комфортности и оперативности госпитализации.
- Вида препарата, используемого для остановки кровотока.
В любом случае, даже при минимальных затратах, вы можете рассчитывать на полноценную профессиональную поддержку по вопросам терапии аденомы простаты.
Хотите попасть к опытному врачу? Планируете операцию в современной клинике? Обращайтесь! Вам нужно лишь выбрать тот медицинский центр, стоимость услуг и качество сервиса в котором соответствует всем запросам.
Для записи на прием звоните по личным телефонам Сергея Анатольевича:
-
+ 7 (495) 790-65-43,
-
+ 7 (495) 974-38-37.
Вместе с пациентом профессор рассмотрит все аспекты терапии аденомы простаты. Операция не доставит вам никаких проблем. Опытные специалисты сделают все возможное, чтобы восстановление прошло достаточно быстро и без осложнений.
Также все интересующие вопросы вы можете задать администраторам клиник, в которых работает профессор. Уточните, когда возможна операция, какое обследование проходят пациенты.
Список использованной литературы:
- «Возможности эндоваскулярной хирургии в современной урологии», Российский электронный журнал лучевой диагностики, 2015, том 5, №2, стр. 239, материалы VII научно-образовательного форума с международным участием «Медицинская диагностика – 2015» и IX Всероссийского национального конгресса лучевых диагностов и терапевтов «Радология – 2015», (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).
- «Результаты суперселективной эмболизации артерий предстательной железы у больных с ДГПЖ», XI конгресс «Мужское здоровье» (сборник трудов), Сочи, 27-30 апреля, 2015, стр. 78-80 (соавт. А.А.Камалов, В.К.Карпов, С.А.Капранов, Т.Ф.Абдуллаев).
- «Оценка эффективности эмболизации артерий предстательной железы в лечении доброкачественной гиперплазии предстательной железы», Диагностическая и интервенционная радиология, 2015, том 9, №2 (приложение), стр. 57-58, материалы XV Юбилейной ежегодной межрегиональной научно-практической конференции с международным участием «Актуальные вопросы интервенционной радиологии (рентгенохирургии)», г. Владикавказ, 18-20 июня 2015 г. (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Послеоперационный период после удаления аденомы простаты
В центре эндоваскулярной хирургии проф. Капранова проводятся операции по удалению аденомы предстательной железы. Опытные специалисты используют только современные методики. Благодаря этому достигается высокая эффективность лечения. Клинику для операции вы можете выбрать самостоятельно. При этом цена на операцию будут зависеть от ряда различных факторов. Их озвучат администраторы конкретной клиники.
| Вид вмешательства | Стоимость |
| Удаление аденомы простаты | 90.000 – 280.000 руб. |
Заболевания простаты, требующие хирургического вмешательства
Аденома простаты у мужчин является тем заболеванием, которое нуждается в лечении. Это связано с тем, что без операции патология может привести к возникновению различных осложнений.
В их числе:
- Острая задержка мочи. Данное осложнение невозможно устранить медикаментозным путем. Между тем задержка мочеиспускания вызывает инфицирование мочевыводящих путей. В некоторых случаях осложненная патология простаты приводит даже к почечной недостаточности. Для улучшения состояния пациента используются катетеры. Они подводятся к мочевому пузырю и позволяют опорожнять его.
- Камни в мочевом пузыре. Данное осложнение патологии простаты вызывает к острым болям. Причем возникают они не только при мочеиспускании, но и при любых движениях полового члена.
- Гематурия. Такое осложнение патологии простаты проявляется окрашиванием мочи кровью. Оно нуждается в сложном хирургическом вмешательстве.
В каких случаях обязательно проводится операция по удалению аденомы простаты?
Хирургическое лечение аденомы простаты проводится при наличии ряда показаний.
В их числе:
- Острая задержка мочи.
- Большой объем гиперплазированной предстательной железы.
- Недержание мочи, большой объем остаточной мочи, частые мочеиспускания в ночное время.
Существуют и индивидуальные показания к процедуре. Их определяет специалист.
Обратите внимание! Предстательная железа является важнейшим органом. При обнаружении аденомы простаты следует сразу же приступать к лечению.
Всегда ли проводится хирургическое вмешательство?
Нет!
Существуют определенные противопоказания.
Операция не проводится в следующих случаях:
- Тяжелая степень заболевания.
- Варикозное расширение вен мочеполовой системы.
- Нарушения свертываемости крови.
- Наличие острых заболеваний других органов и систем.
- Анкилоз тазобедренного сустава.
- Острые патологии сердечно-сосудистой системы.
При невозможности проведения операций по удалению аденомы предстательной железы используются:
- Медикаментозная терапия простаты. Препараты подбираются индивидуально для каждого пациента. Специалист учитывает течение болезни, непереносимость определенных веществ. Заболевание простаты можно вылечить! Но нужно сразу же подготовиться к тому, что терапия будет длительной.
- Выжидательный метод терапии простаты. В этом случае врач наблюдает за больным, осуществляет анализ проведенных исследований. Параллельно с этим пациент с заболеванием простаты соблюдает диеты и ведет здоровый образ жизни. Данный метод терапии позволяет контролировать состояние простаты. Если больной отметит ухудшение состояния, ему всегда может быть проведена операция.
Как проводится предварительное обследование предстательной железы, от чего зависит его цена? Сколько стоит весь процесс лечения
Аденома простаты – заболевание, которое требует тщательной диагностики. Очень важно пройти ряд обследований. Они помогут определить наличие сопутствующих патологий, общее состояние организма.
Кроме того, обследование перед удалением аденомы предстательной железы необходимо для уточнения размера образования, иных его важных характеристик.
Программа диагностики:
- Общий анализ мочи и крови.
- Биохимический анализ крови.
- Определение группы крови и резус-фактора.
- Бактериальный посев мочи.
- Коагулограмма (исследование показателей свертываемости крови).
- Исследование функционального состояния почек.
- УЗИ простаты и мочевого пузыря.
- Уродинамическая диагностика.
- Уретроцистоскопия.
На цену исследования предстательной железы, влияет его объем. В некоторых случаях, перед тем как назначить вмешательство, врач предписывает дополнительную диагностику.
Ценовая политика различных медицинских центров может существенно отличаться.
На расценки влияет и срочность обследования. Результаты некоторых анализов, необходимых для назначения операций, можно получить уже в день сдачи.
Аденома простаты: виды хирургических вмешательств
- ТУР (трансуретральная резекция аденомы). Данный вид операции становится все более популярным. Вмешательство проводится без разрезов через мочеиспускательный канал. К сожалению, существуют некоторые ограничения. Аденома простаты, удаление которой проводится с помощью ТУР, не должна весить более 60 гр. Количество остаточной мочи не должно превышать 150 мл. Невозможно проведение операции ТУР при почечной недостаточности у пациента.
- Аденомэктомия (открытая простатэктомия). Такая операция является самой распространенной. Она имеет небольшое количество противоказаний. Кроме того, даже в платных клиниках цена операции невысока. Вмешательство проводится тогда, когда масса аденомы простаты не превышает 40 г, а количество остаточной мочи – 150 мл. Операция не назначается и при осложнениях.
- Лазерная деструкция и аблация, вапоризация простаты. Данные методы являются щадящими. Потеря крови в ходе операции сводится к минимуму. Вмешательство по удалению аденомы не приводит к нарушению половой функции.
Лечение патологии железы (аденомы простаты) может проводиться и с помощью еще более современной методики. Она получила название ЭПА. Эмболизация артерий железы также является щадящим методом. Она не вредит простате, но эффективно ограничивает кровоток к аденоме. Благодаря этому опухоль со временем существенно сокращается в размерах. В течение 1-2 суток устраняются все симптомы аденом предстательной железы любых типов.
Преимущества проведения ЭПА в центре эндоваскулярной хирургии профессора С. А. Капранова
Профессор Капранов и другие сотрудники центра проводят грандиозную работу. Они анализируют все данные, касающиеся применения ЭПА в удалении аденомы предстательной железы. Кроме того, профессионалами центра постоянно проводятся многочисленные операции. Эффективность метода ЭПА доказана клинически. Множество пациентов подтверждают, что после удаления аденомы начали новую жизнь, наполненную положительными эмоциями.
Кроме того, один из ведущих специалистов команды профессора С. А. Капранова – Б. Ю. Бобров – является на сегодняшний день единственным в России экспертом, который прошел специализированное обучение по применению ЭПА и получил международный сертификат на первом международном семинаре в бразильском Сан-Пауло.
Обращаясь к нам, вы всегда можете рассчитывать на квалифицированную поддержку опытных специалистов. Вместе с вами они определят показания к вмешательстве, проведут тщательную подготовку к эмболизации артерий. Это позволит существенно увеличить вероятность полного выздоровления.
Вы сами выберете клинику, в которой проведут вмешательство.
Не придется переживать о том, что операцией, направленной на удаление аденомы предстательной железы, можно навредить здоровью. Вмешательство не требует общего наркоза. Оно проводится под местным обезболиванием. Длительной реабилитации также не потребуется. Даже при запущенных формах аденомы простаты пациенты быстро восстанавливаются, возвращаются к привычной жизни.
От чего зависит цена операции на предстательной железе?
Стоимость операции аденомы простаты зависит от ряда факторов.
В их числе:
- Метод, который применяют врачи при лечении предстательной железы.
- Длительность пребывания в стационаре.
- Вид наркоза.
- Опыт и квалификация хирурга.
- Уровень технической оснащенности клиники.
- Ценовая политика медицинского центра.
Важно очень ответственно подойти к удалению аденомы предстательной железы. Мужчинам не следует экономить на своем здоровье. Но и переплачивать за вмешательство по удалению аденомы вы также не будете!
В любой клинике вы получите квалифицированную помощь профессионалов. Специалисты, занимающиеся операциями, ответят на все вопросы по поводу сколько стоит операция и как и где проводится.
Хотите попасть на прием к профессору Капранову?
Звоните по личным телефонам хирурга (в Москве) :
+ 7 (495) 790-65-43,
+ 7 (495) 974-38-37.
Также вы можете обратиться в одну из клиник, в которых принимает доктор. Администраторы уточнят цену вмешательства.
Список использованной литературы:
- «Результаты суперселективной эмболизации артерий предстательной железы у больных с ДГПЖ», XI конгресс «Мужское здоровье» (сборник трудов), Сочи, 27-30 апреля, 2015, стр. 78-80 (соавт. А.А.Камалов, В.К.Карпов, С.А.Капранов, Т.Ф.Абдуллаев).
- «Оценка эффективности эмболизации артерий предстательной железы в лечении доброкачественной гиперплазии предстательной железы», Диагностическая и интервенционная радиология, 2015, том 9, №2 (приложение), стр. 57-58, материалы XV Юбилейной ежегодной межрегиональной научно-практической конференции с международным участием «Актуальные вопросы интервенционной радиологии (рентгенохирургии)», г. Владикавказ, 18-20 июня 2015 г. (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).
- «Эндоваскулярные вмешательства при доброкачественной гиперплазии предстательной железы», глава в кн. Рентгенэндоваскулярная хирургия (национальное руководство) под ред. Б.Г.Алекяна, 2017, стр. 531-542 (соавт. С.А.Капранов, А.А.Камалов, В.К.Карпов, Б.Ю.Бобров, А.Г.Златовратский, А.А.Хачатуров)«Эмболизация артерий предстательной железы: современный взгляд на проблему», материалы 11 научно-практической конференции интервенционных онкорадиологов, Москва, 2018, стр. 42-44 (соавт. С.А.Капранов, А.Г.Златовратский, В.К.Карпов, А.А.Хачатуров).

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Послеоперационный период после удаления аденомы простаты
В центре эндоваскулярной хирургии проф. Капранова проводится удаление аденомы. Обратившись за помощью к опытному специалисту, вы можете рассчитывать на квалифицированную поддержку. При этом вы сможете самостоятельно выбрать клинику для проведения удаления аденомы простаты (операции).
Особенности аденомы простаты
Аденома простаты – часто встречающееся мужское заболевание мочеполовой системы. По своей сути аденома простаты является доброкачественным изменением предстательной железы. При этой патологии ткань железы увеличивается в размерах. Из-за того, что железа располагается рядом с мочеиспускательным каналом, он сдавливается. Такое состояние приводит к возникновению характерных приступов. Только по ним можно с большой уверенностью диагностировать аденому.
Что беспокоит мужчин?
Проблемы с мочеиспусканием. Они выражаются в:
- вялой струе мочи (нередко она вообще выделяется буквально каплями),
- частых позывах,
- чувстве переполненности мочевого пузыря.
Нередко пациенты с аденомой не чувствуют облегчения от опорожнения. Через короткое время им требуется повторить процедуру.
Важно! Размер разрастания не определяет тяжести симптомов. У некоторых мужчин признаки заболевания вообще отсутствуют. Причем опухоль при этом может быть достаточно крупной.
При любых признаках аденомы простаты следует как можно раньше обратиться к врачу. Следует понимать, что на ранних этапах развития заболевания устранить его проще.
Почему возникает аденома простаты?
Предстательная железа играет важнейшую роль в жизни любого мужчины. Именно она продуцирует большую часть жидкой среды в составе спермы. Секрет, который вырабатывается органом, обеспечивает доставку сперматозоидов, их питание.
За время жизни мужчины ткань простаты увеличивается в размерах (несущественно). Этот процесс происходит у большого числа представителей сильного пола. Особенно сильно увеличивается орган в период 45-50 лет. Именно в это время ткань разрастается, что приводит к возникновению образования.
Процесс старения – не единственный фактор, который провоцирует опухоль. Отмечается и наследственное воздействие. От аденомы простаты часто страдают мужчины, чьи близкие родственники также сталкивались с заболеванием.
Какими осложнениями опасно заболевание?
- Острая задержка мочи. Мужчина в этом случае ощущает распирание внизу живота, боли. Он сталкивается с невозможностью опорожнить мочевой пузырь. Данное состояние может провоцироваться алкогольным опьянением, приемом острой пищи, мочегонных средств.
- Инфицирование. Нарушенние оттока мочи приводит к тому, что она задерживается. В результате в жидкости размножаются различные микроорганизмы.
- Формирование камней в мочевом пузыре. Данное осложнение аденомы простаты является одним из неприятных. Крупные образования также вызывают дискомфорт, боль. Они требуют отдельного лечения.
- Дивертикул мочевого пузыря. Данная патология заключается в растяжении стенок органа мочой. В результате стенки пузыря истончаются, слабеют. Они перестают справляться с сократительной функцией. В результате на стенках образуются выпячивания (дивертикулы). В любой момент они могут разорваться. В этом случае моча попадет в брюшную полость.
- Повреждения почек. Такая патология вызывается постоянным давлением в мочеточнике. Она может вызвать сильные кровотечения.
Как проводится удаление образования?
Операция по удалению аденомы проводится только при наличии показаний:
- Выраженные нарушения уродинамики (увеличение объема остаточной мочи, острая задержка мочи).
- Осложнения со стороны почек (пиелонефрит, гидронефроз и др.), развитие почечной недостаточности.
Специалистам очень важно не допустить снижения качества жизни пациента при патологиях простаты.
Операция по удалению пораженной простаты с применением различных методик
Рассмотрим все используемые для удаления аденомы методики:
- Трансуретральная резекция. Данная операция заключается в удалении тех частей простаты, которые приводят к сдавливанию уретры. Вмешательство проводится с помощью специальных инструментов. Доступ к аденоме простаты обеспечивается через мочеиспускательный канал. Как правило, после операции образование уменьшается, мочеиспускательная функция восстанавливается. Для временного отведения мочи устанавливается катетер.
- Трансуретральное рассечение железы. При такой операции рассекается ткань простаты в нескольких местах. Это устраняет ее давление на мочеиспускательный канал.
- Вмешательство с открытым доступом. Проводится тогда, когда размеры аденомы простаты являются достаточно большими. Доступ к органу обеспечивается через разрез внизу живота. Операция чревата осложнениями.
- Лазерная хирургия. Операции с использованием лазерных приборов проводятся не так давно, но уже заслужили популярность. Вмешательства являются бескровными, побочные эффекты выражены слабо, реабилитация не занимает много времени.
- Трансуретральная микроволновая терапия. Такие операции проводятся путем проникновения к тканям простаты через мочевой канал. Железа раздражается теплом, которое генерируется электродами. Операции такого типа возможны только при небольших размерах аденомы простаты.
- Стентирование. Такую операцию проводят с целью установки стентов, не позволяющих мочеиспускательному каналу сужаться.
Устранение аденомы простаты в ходе эндоваскулярной операции
Последние несколько лет активно развивается и внедряется в клиническую практику метод эмболизации артерий простаты (ЭАП). Он является высокоэффективным и малоинвазивным способом воздействия.
ЭАП является плановой процедурой. Это позволяет в спокойном режиме обсудить все ее аспекты как с урологом, так и с эндоваскулярным хирургом на этапе подготовки.
Что представляет собой процедура по удалению аденомы простаты?
Эмболизация артерий простаты является малоинвазивной операцией. Ее суть заключается в закупорке артериальных сосудов, которые обеспечивают кровоснабжение увеличенной железы. В результате операции происходит ее уменьшение.
ЭАП проводят эндоваскулярные хирурги. Это связано с тем, что процедура требует:
- Большого опыта манипуляций на сосудах малого диаметра (операций различного рода).
- Умения контролировать свои действия с помощью ангиографического аппарата.
- ЭАП является альтернативой полноценному хирургическому вмешательству. Методика применяется как дополнительная или альтернативная, когда консервативная терапия не дала результатов либо привела к возникновению побочных эффектов.
Кому необходимо проводить эмболизацию аденомы простаты?
Вмешательство осуществляется при объемах образования более 80 см3.
Также операция проводится при:
- наличии тяжелых сопутствующих заболеваний со стороны сердечно-сосудистой системы,
- нарушениях свертываемости крови,
- кровотечениях из расширенных вен железы,
- наличии цистостомы.
От вмешательства следует отказаться при аномалиях развития подвздошных сосудов, их окклюзионных поражениях;
флотирующих тромбах в бассейне вен ног.
Важно! Решение об операции принимает врач. Причем обычно собирается консилиум. В нем обязательно участвуют эндоваскулярный хирург и уролог. Особое внимание уделяется и пожеланиям самого пациента, его предпочтениям.
Как проходит операция удалению аденомы простаты? Нужно ли готовиться к ней?
ЭАП выполняется в день госпитализации пациента. Обычно специалисты не рекомендуют есть за 4-6 часов до операции. Пить можно в обычном режиме. Также следует побрить область бедер и паха.
Перед выполнением ЭАП пациенту ставится укол с обезболивающим и успокаивающим препаратом. Также устанавливается мочевой катетер.
Во время вмешательства пациент лежит на спине на операционном столе. На груди закрепляются датчики для мониторирования ЭКГ, на руке – для измерения артериального давления. Также крепится и датчик сатурации кислородом периферической крови. Общее обезболивание не требуется. Местная анестезия применяется в области пункции артерии.
Операция является безболезненной. Пациент периодически испытывает чувство тепла в паху, животе, ягодицах. Это связано с введением контрастного препарата.
Основной задачей хирурга является установка микрокатетера. Именно через него будут вводиться специальные сферические частицы.
Продолжительность вмешательства обычно варьируется от 40 минут до нескольких часов. Длительность зависит от анатомии ветвей подвздошной артерии.
Какими достоинствами обладает представленная операция удалению разрастания простаты?
- Минимум дискомфорта.
- Быстрое восстановление трудоспособности.
- Небольшой срок госпитализации.
- Отсутствие необходимости в перевязках.
Уже в первый месяц после вмешательства у большого числа пациентов отмечается резкое уменьшение размеров органа, улучшение мочеиспускания. При этом около 30% пациентов отмечают прогресс уже в течение первой недели после вмешательства. В отдаленном периоде уменьшение образования и регресс симптомов продолжаются в сроки до года, приводя к полной нормализации мочеиспускания. Эта методика позволяет избавиться от аденомы раз и навсегда.
Особенности вмешательства в клинике профессора Капранова
Сотрудники центра эндоваскулярной хирургии профессора. С. А. Капранова провели грандиозную работу, досконально проанализировав данные, касающиеся эффективности применения ЭАП.
Кроме прочего, один из ведущих специалистов команды профессора С. А. Капранова – Б. Ю. Бобров – на сегодняшний день единственный в России врач, прошедший специальное обучение по применению ЭАП и получивший международный сертификат на первом международном семинаре в бразильском Сан-Пауло. Наши медики стремятся внедрить в практику отечественной медицины последние инновационные достижения и технологии.
Накопленный специалистами центра опыт в области эндоваскулярного удаления образования позволяет утверждать, что эффективность данной процедуры можно достичь в 75-100% случаев.
Хотите пройти обследование и процедуру ЭАП?
Обращайтесь лично к профессору Капранову по телефонам:
+ 7 (495) 790-65-43,
+ 7 (495) 974-38-37.
Также вы можете связаться с администраторами клиник, в которых работает Сергей Анатольевич.
Список использованной литературы:
- «Возможности эндоваскулярной хирургии в современной урологии», Российский электронный журнал лучевой диагностики, 2015, том 5, №2, стр. 239, материалы VII научно-образовательного форума с международным участием «Медицинская диагностика – 2015» и IX Всероссийского национального конгресса лучевых диагностов и терапевтов «Радология – 2015», (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).
- «Оценка эффективности эмболизации артерий предстательной железы в лечении доброкачественной гиперплазии предстательной железы», Диагностическая и интервенционная радиология, 2015, том 9, №2 (приложение), стр. 57-58, материалы XV Юбилейной ежегодной межрегиональной научно-практической конференции с международным участием «Актуальные вопросы интервенционной радиологии (рентгенохирургии)», г. Владикавказ, 18-20 июня 2015 г. (соавт. С.А.Капранов, А.А.Хачатуров, А.Г.Златовратский, Б.Ю.Бобров, А.А.Камалов, В.К.Карпов).
- «Эндоваскулярные вмешательства при доброкачественной гиперплазии предстательной железы», глава в кн. Рентгенэндоваскулярная хирургия (национальное руководство) под ред. Б.Г.Алекяна, 2017, стр. 531-542 (соавт. С.А.Капранов, А.А.Камалов, В.К.Карпов, Б.Ю.Бобров, А.Г.Златовратский, А.А.Хачатуров)«Эмболизация артерий предстательной железы: современный взгляд на проблему», материалы 11 научно-практической конференции интервенционных онкорадиологов, Москва, 2018, стр. 42-44 (соавт. С.А.Капранов, А.Г.Златовратский, В.К.Карпов, А.А.Хачатуров).
Аденома простаты — наличие доброкачественного патологического роста предстательной железы в окружности мочеиспускательного канала, которое вызывает сужение выходного отдела мочевого пузыря и расстройства мочеиспускания.
Сужение просвета мочеиспускательного канала происходит постепенно: увеличивается время, требующееся для опорожнения мочевого пузыря, ослабляется напор струи мочи, происходят застойные изменения в мочевом пузыре и почках. При прогрессировании заболевания отмечается нарастающее затруднение мочеиспускания вплоть до острой задержки мочи.

Еще до конца не ясна причина развития аденомы простаты, но специалисты связывают природу заболевания с гормоном тестостероном. Аденома предстательной железы — заболевание очень распространённое. Оно встречается у 30-40 %мужчин старше 50 лет и у 75-90 % старше 65 лет.
Аденома простаты является доброкачественной опухолью, т.е. сами по себе клетки аденомы не способны к злокачественному росту или образованию метастазов. Основная опасность данного заболевания в его осложнениях.
Наиболее частыми осложнениями аденомы простаты являются:
— инфекции мочевых путей (циститы, простатиты, пиелонефриты) – возникают при аденоме простаты достаточно часто и связаны с застоем мочи в мочевом пузыре, что является благоприятной средой для размножения бактерий. Вызываемые инфекцией воспаления еще больше ухудшают качество жизни мужчины.
— острая задержка мочеиспускания – является частым осложнением течения аденомы. Возникает при употреблении алкоголя, некоторых лекарств, а также после полостных операций или других стрессовых ситуаций. При этом мочеиспускание становится невозможным из-за отека железы и полного перекрывания мочеиспускательного канала. При данном осложнении требуется немедленная помощь врача.
— камнеобразование – является нередким спутником аденомы простаты, а часто, случайное обнаружение камней мочевого пузыря оказывается единственным симптомом заболевания.
— хроническая почечная недостаточность – возникает при длительном течении заболевания и является одной из причин смерти при аденоме простаты.
На начальных стадиях болезни и при абсолютных противопоказаниях к хирургическому лечению применяется лекарственная терапия, цель которой уменьшить постоянно прогрессирующие симптомы заболевания:
— употребление препаратов, предназначенных для расслабления гладкой мускулатуры мочевых путей и облегчения процесса мочеиспускания;
— проведение физиотерапевтических процедур, снимающих воспаление, которое неизбежно возникает в предстательной железе при поражении аденомой;
— периодическую катетеризацию мочевого пузыря, особенно в случаях запущенной и длительно нелеченной аденомы.
Неоперативные физиотерапевтические методы лечения не получили широкого распространения из-за низкой эффективности.
В 1993 году Международным комитетом по лечению аденомы предстательной железы для выбора метода лечения была предложена шкала симптомов IPSS, основанная на суммарной оценке выраженности нарушений мочеиспускания. Так при сумме баллов до 8 лечение не требуется, 9-18 проводится консервативная и лекарственная терапия, более 18 – хирургическое лечение.
Единственным методом лечения, позволяющим избавить мужчину от аденомы предстательной железы, является операция.
Существуют различные методы оперативного лечения аденомы простаты:
— открытая простатэктомия (аденомэктомия) – самый распространенный вид хирургического лечения аденомы простаты имеющий наименьшее количество противопоказаний. Показаниями для данной операции являются масса аденомы простаты более 40г, количество остаточной мочи более 150мл, а также наличие осложнений аденомы простаты.
— трансуретральная резекция (ТУР) – в настоящее время получает все более широкое распространение, т.к. операция производится без разрезов, через мочеиспускательный канал. Но в данном случае существуют ограничения – масса аденомы не должна быть более 60 г, а количество остаточной мочи не более 150 мл. Также данный метод не применяется при наличии почечной недостаточности.
— вапоризация простаты, лазерная деструкция и лазерная абляция предстательной железы – применяются при тех же показаниях, что и ТУР. Это более щадящие методы, при которых кровопотеря сводится к минимуму, поэтому становится возможным проведение операции при массе аденомы более 60 г, а также данные методы являются предпочтительными в молодом возрасте, когда необходимо сохранить половую функцию.
Выбор метода операции зависит от общего состояния пациента, выраженности симптомов заболевания, размеров аденомы простаты, количества остаточной мочи. В настоящее время предпочтение отдается малоинвазивным методикам, т.к. при этом не производится разрезов, а также нет необходимости длительного нахождения пациента под наркозом. В результате происходит более быстрое, чем после открытых операций, восстановление здоровья, улучшается качество жизни пациента.
!!! ИННОВАЦИЯ
— среди всех малоинвазивных способов лечения ДГПЖ в последние пять лет революционный прорыв стала обеспечивать «эмболизация артерий предстательной железы» — ЭПА.
Основоположниками этого направления лечения стали профессора Francisco Cesare Carnevale – University of San Paolo, Brazil и Joao Martins Pisco – University of Lisbon, Portugal, обладающие на данный непререкаемый авторитет в этой области, основанный на результатах лечения сотен пациентов. По данным Европейского общества эндоваскулярных хирургов (CIRSE), в 2012 году это вмешательство стали выполнять в 70 центрах Европы и США.
В центре эндоваскулярной хирургии проф. С.А.Капранова его сотрудниками проведен тщательный анализ данных об эффективности применения ЭПА, основанный на участии в наиболее крупных международных конгрессах за последние 3 года. Более того, лидирующий специалист команды Б.Ю.Бобров на данный момент является единственным в России, прошедшим обучение на первом международном семинаре в Сан-Пауло (Бразилия) по применению ЭПА, и получивший международный сертификат.

Стремление наших специалистов внедрить в практику отечественного здравоохранения самые инновационные технологии, основанные на полученных знаниях, привело к определению показаний для ЭПА у различных групп больных.
— При ургентных ситуациях, требующих незамедлительного решения клинической ситуации (острая задержка мочи и др.) мы считаем оправданным применение так называемой «португальской» методики — катетеризации устья нижнепузырной артерии, и ее эмболизации, включая артериальные ветви, питающие простату, несферическими эмболизационными препаратами – PVA (William Cook Europe, Denmark), Contour (Boston Scientific, USA). Все вмешательство, как правило, занимает не более 15-20 минут, проводится под местной анестезией, и не требует нахождения больного в стационаре более 2 суток.
— При выполнении планового лечения ДГПЖ в Центре эндоваскулярной хирургии проф. С.А.Капранова мы настаиваем на применении так называемой «бразильской» методики. Это вмешательство достаточно трудоемко, предполагает максимально дистальную и суперселективную катетеризацию микроинструментами только артерий предстательной железы, тщательную оценку различных анастомозов с другими органами малого таза, их разобщение, и применение инновационных сферических эмболизационных частиц (Embosphere, France). Подобная эндоваскулярная операция занимает большее время (до 1,5 часов), требует участия только специально подготовленных специалистов, однако также как и предыдущая проводится под местной анестезией, и как правило либо проводится амбулаторно, либо требует нахождения больного в стационаре не более 1 суток.





Накопленный нами опыт эндоваскулярного лечения аденомы простаты (ДГПЖ) позволил установить, что в зависимости от выбора методики ЭПА, опыта специалистов и тщательности выбора необходимого инструментария и эмболизационных препаратов, эффективность ЭПА достигает 75-100% наблюдений. Помимо практически немедленного (1-2 суток) устранения клинических симптомов аденомы простаты, в сроки от 3 до 6 месяцев происходит уменьшение размеров опухоли на 28-33% (по данным ультразвукового исследования и магнито-резонансной томографии), уменьшение IPSS с 22,3 до 2,2 баллов, улучшение самооценки качества жизни пациентов по шкале IEFF с 6 баллов («ужасно») до 1,1 балла («хорошо») к 1 месяцу и до 0,1 балла («прекрасно») к 6 месяцам после операции.




Более того, присланные нам отзывы двух последних пациентов, 64 и 73 лет, содержат дополнительную позитивную информацию: «я вновь ощутил возобновление утренней эрекции» и «я стал снова обращать внимание на молодых женщин»!

Автор материала
Профессор Капранов С.А. — Доктор медицинских наук, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине, за 30 лет личного опыта провел более чем 10 000 различных эндоваскулярных операций
Сегодня в гепатологии встречается столь распространенное явление как новообразование печени, также называемое опухолью. Образования могут быть как доброкачественного, так и злокачественного типа. Среди симптомов этой проблемы, которые возникают практически у каждого пациента:
- регулярная тошнота и чувство слабости;
- серьезное снижение веса и аппетита;
- гепатомегалия (увеличение органа);
- желтуха;
- асцит (выделяется свободная жидкость, — её чрезмерное содержание наблюдается в брюшной полости).
Эффективная диагностика, которая позволяет определить добро- и злокачественную опухоль, предполагает проведение современного ультразвукового осмотра (УЗИ) и компьютерной томографии, также забирается печеночная проба (обязательно с биопсией) и прочие анализы, чтобы была сформирована полноценная клиническая картина.
Важно! Только своевременное обращение к специалисту и полное всестороннее обследование даст возможность определить доброкачественные опухоли или говорить об удалении, если были найдены критические злокачественные новообразования.
Гепатологическая классификация и общая медицинская информация
Современные врачи-гепатологи выделяют первичные и вторичные образования, а также добро- и злокачественные. Наиболее опасна для печени злокачественная опухоль с формированием метастазов (появляются, когда опухолевые клетки осуществляют движение в пределах тканей). Выполнив определение вида и зная происхождение образования, можно осуществлять дифференциальное лечение.
Доброкачественные образования протекают бессимптомно. Только детальное исследование дает возможность их обнаружить. Чаще поражение печени являет собой ни что иное, как вредоносное онкологическое образование. Рак печени — опухоль, которая может быть обнаружена, когда проводится осмотр больных с поражением других органов: желудка, легких, молочных желез и т.д.
Всё о доброкачественных образованиях
Доброкачественные образования, несмотря на сложность своего обнаружения (если не исследовать структуру органа детальнее и не брать анализов крови), достаточно подробно классифицируются.
Говорят о следующих разновидностях болезней:
- об аденомах (гепатоаденомы, аденомы желчного протока, биллиарные цистаденомы, паллиломатоз) — их развитие происходит из эпителиальных и соединительных клеток печенки или протоков желчного пузыря;
- мезодермальное формирование образования предполагают гемангиома и лимфангиома;
- реже сталкиваются с возникновением гамартомы, липомы, фибромы;
- также к опухолевым образованиям могут быть причислены непаразитарные кисты, как врожденные, так и те, к появлению которых приводит механическое воздействие, либо они — последствие воспалительного процесса.
Стоит отметить, что гепатоцеллюлярная ярко выраженная раковая опухоль (карцинома) нередко развивается из различных типов доброкачественных образований.
Существуют образования, затрагивающие кровеносные сосуды печени. Среди них выделяются ангиомы, кавернозные гемангиомы и каверномы. Характер таких образований нередко заставляет путать их с васкулярными аномалиями.
Симптоматика
Как уже говорилось ранее, доброкачественные образования не склонны к негативным проявлениям, указывающим на обладание онкологическим заболеванием. Это медленно растущие в размерах опухоли, которые не сказываются на общем самочувствии больного. Однако длительное существование патологии и отсутствие какого-либо врачебного вмешательства могут спровоцировать отрицательный исход:
- Очень большая гемангиома вызывает боль и ощущение тяжести в эпигастрии, а также вместе с этим появляется воздушная отрыжка и рвотные позывы. Если это образование своевременно не лечится, его рост будет связан с повышенным риском. Речь идёт о возможном разрыве образования, который спровоцирует обильное внутреннее кровотечение.
- Кистообразование влечет за собой неприятные ощущения, давя на подреберье и эпигастрий. Помимо риска развития кисты с последующим надрывом появляется предрасположенность к гепатитам, а место образования может начать гноиться.
- Аденомы вызывают болевой синдром, однако достаточно хорошо пальпируются. Надрыв такого образования влечет за собой гемоперитонеум.
- Узловатые гиперплазии практически не имеют симптоматики. Возможно, ощущается гепатомегалия, когда осуществляется пальпация. Разрываются такие образования редко.
Удаление практически всех образований сводится к хирургическому вмешательству, проводимому с целью устранения пораженных участков путем резекции, иссечения и т.д.
О признаках, списке причин и излечении злокачественных образований
В первичной разновидности образования встречаются гораздо реже, т.к. метастатические формы заносятся в рамках функциональной деятельности сосудов, несущих кровь к печени для фильтрации (переносятся и элементы онкологического образования от других органов).
Помимо карциномы к первичным образованиям относятся:
- холангиокарцинома;
- ангиосаркома;
- гепатобластомы и т.д.
Список первопричин, связанных с формированием как данных образований, так и других разновидностей, содержит следующий набор факторов:
- вирусные гепатиты B и C;
- цирроз печени;
- паразитарные поражения;
- гемохроматоз;
- сифилис;
- алкоголизм и т.д.
Симптоматика
Наряду со всеми симптоматическими группами, которые способны проявиться при доброкачественных образованиях, в тяжелой форме с большей долей вероятности к ним добавятся:
- четко выступающее из-под ребер образование с явным уплотнением;
- анемия;
- интоксикация;
- недостаточность;
- эндокринные нарушения при гормональной активности образования;
- отеки нижних конечностей;
- кровотечения внутри желудка и/или кишечника.
Характерным явлением также считается то, что типовые показатели (альбумины, фибриноген, активность трансаминаз) выходят за рамки нормы. Если во время проверки заборов будет обнаружено отличие любого из этих значений от нормы (повышение или понижение) — это станет свидетельством наличия опухоли определенного типа. В связи с этим, больному необходимо пройти одну или несколько функциональных проверок. Для таких больных медицина подготовила различные сканирования и заборы материала, поскольку злокачественные образования несут максимальную опасность для жизни.
Когда очередь доходит до операции, речь может идти только о полном удалении образования. В ином случае, никакой препарат или химиотерапия с задействованием специальных средств не смогут устранить подобный клеточный нарост. Вмешательство хирургов сопровождается тяжелой реабилитацией и не всегда положительными прогнозами — важна кропотливая профилактика и соблюдение всех рекомендаций с частыми проверками у курирующего медика.
Обращение в Центр эндоваскулярной хирургии
Работать с нашим медицинским заведением следует за высокий профессионализм, отличную техническую оснащенность и огромный опыт в борьбе с образованиями, затрагивающими любые органы. Мы готовы стать вашими помощниками на пути к излечению от опухолей на любых стадиях, справляясь как с небольшим новообразованием, так и с более серьезными проблемами, насколько это возможно.
Возможности Центра позволяют не только быстро обследовать больного, но и постоянно контролировать его состояние, ведя те случаи, которые менее компетентные медики относят к бесперспективным. Ключевой задачей нашего заведения является устранение образования любым доступным методом без последующих осложнений, либо продление жизненных сроков больных.
Подробная карта сайта позволит ознакомиться со всеми деталями посещения или осуществления лечебного курса на базе нашего Центра. Изучите отзывы других клиентов, подтверждающие, что мы — это заведение для всей семьи (взрослых и детей). Каждый может оставить собственный комментарий, если имеет, что сказать относительно нашего профессионализма и ответственности. Договорные обязательства и права каждого клиента соблюдаются соответствующим образом. Благодарим за обращение к нам!
Интересуют особенности вмешательства на опухолях печени? Обсудите их с врачом. Для этого просто позвоните профессору Капранову по личным телефонам:
- + 7 (495) 790-65-43,
- + 7 (495) 974-38-37.
Вместе с Сергеем Анатольевичем вы сможете обговорить все особенности опухолей и их терапии. После этого вы будете направлены на обследование печени. Оно позволит поставить точный диагноз и назначить дату вмешательства.
Также вы можете связаться с администраторами клиник, в которых принимает профессор Капранов. Вам расскажут о стоимости обследования печени, этапах подготовки к операции. Обращайтесь!






Рис. 1. Этапы химиоэмболизации гепатоцеллюлярного рака с поражением 5 —7 сегментов печени: а) отсутствие артериального кровоснабжения правой доли печени из бассейна чревного ствола; б) кровоснабжение указанной зоны из правой печеночной артерии, отходящей от верхней брыжеечной артерии; в) гайд-катетер установлен селективно в зоне «интереса»; г) микрокатетер суперселективно подведен к зоне патологического кровоснабжения; д) тотальная эмболизация опухолевых сосудов Hepashere с адсорбированным на эмболах Доксирубицином; е) сохранение проходимости бассейна верхней брыжеечной артерии поле химиоэмболизации ветвей печеночной артерии.




Рис. 2. Этапы химиоэмболизации гепатоцеллюлярного рака с изолированным поражением сегментов левой доли печени: а) эндоваскулярная артериограмма сосудов печени («карта навигации»); б) микрокатетер суперселективно установлен в левой печеночной артерии; в) целенаправленная эмболизация опухолевых сосудов Hepashere с адсорбированным на эмболах Доксирубицином, проходимость правой печеночной артерии полностью сохранена; г) накопление контрастного вещества в зоне химиоэмболизации, свидетельствующее об эффективности вмешательства.
Стоимость операции:
| Вид вмешательсва | Стоимость |
| опухоли печени (химиоэмболизация печеночных артерий, ветвей воротной вены) | 90.000 – 230.000 руб. |
Список использованной литературы:
- «Чрескожные чреспеченочные рентгено-эндобилиарные вмешательства в лечении больных механической желтухой». Медицинский реферативный журнал, 1986, 11, стр. 31-34 (соавт. В.И.Прокубовский, В.П.Буров, С.А.Капранов).
- «Чрескожное чреспеченочное дренирование желчных путей при механической желтухе». Хирургия, 1988, 1, стр. 3-7 (соавт. В.С.Савельев, В.И.Прокубовский, М.И.Филимонов, С.А.Капранов, В.П.Буров).
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине
Сергей Анатольевич – выходец из врачебной семьи. Еще на 4-м курсе медицинского института он активно увлекся сосудистой хирургией и вскоре стал постоянно дежурить в составе бригады экстренной хирургии московской городской клинической больницы № 1 им. Н.И. Пирогова на кафедре факультетской хирургии лечебного факультета 2-го МОЛГМИ им. Н.И. Пирогова, руководимой академиком РАМН и РАН профессором В.С. Савельевым. Это предопределило и всю дальнейшую профессиональную судьбу С.А. Капранова. Уже к окончанию института С.А. Капранов овладел техникой хирургических вмешательств на органах брюшной полости, а также реконструктивных сосудистых операций на артериях верхних и нижних конечностей. Как раз тогда, в начале 80-х гг. прошлого века, началось бурное развитие рентгенохирургии, и Сергей Анатольевич, еще будучи студентом, начал свою работу в лаборатории внутрисердечных и контрастных методов рентгенологических исследований 2-го МОЛГМИ им. Н.И. Пирогова под руководством профессора В.И. Прокубовского, одного из пионеров и основателей отечественной эндоваскулярной хирургии. На 6-м курсе института Капранов опубликовал в центральной медицинской печати – в журнале «Вестник рентгенологии и радиологии» свою первую статью «Значение ангиографии в диагностике и эндовазальном лечении желудочно-кишечных кровотечений».
По окончании института Сергей Анатольевич начал работу в лаборатории в качестве постоянного сотрудника и в 1986 г. защитил кандидатскую диссертацию на тему «Чрескожная чреспеченочная портография и портоманометрия». В 1994 г. Капранов защитил докторскую диссертацию на тему «Чрескожная чреспеченочная эндобилиарная диагностика и лечение механической желтухи». А в 2002 г. Сергею Анатольевичу было присвоено звание профессора по специальности «хирургия».
С 1998 г. С.А. Капранов – ведущий научный сотрудник ПНИЛ внутрисердечных и контрастных методов рентгенологических исследований РГМУ, и одновременно его назначают заведующим отделением рентгенохирургических методов диагностики и лечения московской городской клинической больницы № 1 им. Н.И. Пирогова. А в 2005 г. профессор С.А. Капранов возглавил ПНИЛ (сейчас – отдел рентгенохирургии НИИ клинической хирургии РГМУ).
Сергей Анатольевич – автор более 350 научных работ, включая несколько монографий, а также большого количества патентов и изобретений. Спектр научных интересов С.А. Капранова весьма широк. В 80-е и 90-е гг. XX века им были разработаны и усовершенствованы технологии чрескожных вмешательств на внутри- и внепеченочных желчных протоках при их стриктурах различной этиологии, за что в 1988 г. профессор Капранов был удостоен звания лауреата премии Ленинского комсомола в области науки и техники «за разработку новых методов лечения заболеваний поджелудочной железы», а в 2001 г. «за разработку новой стратегии в диагностике и лечении опухолей внутри- и внепеченочных желчных протоков» — лауреата премии правительства Российской Федерации в области науки и техники. После разработки и внедрения в клиническую практику новых методов лечения гинекологических заболеваний, профессор С.А.Капранов в очередной раз был удостоен звания лауреата премии Правительства Российской Федерации в области науки и техники в 2010 г. за работу «эндоваскулярная хирургия в сохранении и восстановлении репродуктивного здоровья женщин».
Не менее приоритетным направлением исследований С.А. Капранова стала разработка целого комплекса вмешательств у больных с тромбозами глубоких вен нижних конечностей и тромбоэмболией легочной артерии, которой Сергей Анатольевич занимался не один год. Капранов – автор целого ряда исследований, посвященных проблеме использования постоянных и съемных кава-фильтров, катетерной тромбоэктомии из нижней полой вены, роторной дезобструкции легочной артерии и т. п.
В начале этого века в сферу научных интересов профессора С.А. Капранова попадает новое направление рентгенохирургии – эмболотерапия в акушерстве и гинекологии. С 2002 г. под его руководством и при непосредственном участии в нескольких стационарах Москвы началось активное внедрение эмболизации миомы матки, акушерских и гинекологических кровотечений. В настоящее время группа специалистов, возглавляемая Сергеем Анатольевичем, обладает самым большим опытом таких вмешательств в России и СНГ, насчитывающем несколько тысяч наблюдений. Не будет преувеличением назвать С.А. Капранова основоположником этого направления в отечественной клинической практике. Сергей Анатольевич продолжает активно оперировать – он блестящий рентгенохирург, филигранно владеющий техникой самых сложных эндоваскулярных вмешательств. Под его непосредственным руководством выполнены и успешно защищены 16 диссертаций на соискание ученой степени кандидата и доктора медицинских наук.
Коллеги профессора С.А. Капранова ценят его не только как мудрого руководителя и щедрого к своим ученикам наставника, но и как жизнерадостного человека, обладателя прекрасного чувства юмора, оптимиста и спортсмена.

Автор: Капранов С.А
Доктор медицинских наук, профессор, дважды Лауреат Государственных Премий Правительства Российской Федерации в области науки и техники, Лауреат Премии Ленинского Комсомола, автор более 350 научных работ по медицине, 7 монографий, и 10 патентов на изобретения по медицине